L’orticaria è una delle cause più frequenti di visite dermatologiche e allergologiche, ma spesso genera dubbi: è un’allergia? È contagiosa? A chi bisogna rivolgersi per una diagnosi corretta e una cura efficace? Capire che cos’è questa condizione, come si manifesta e qual è lo specialista più indicato aiuta a evitare inutili allarmismi, ma anche a non sottovalutare i casi che richiedono un inquadramento più approfondito o un intervento urgente.
In questa guida analizziamo in modo chiaro e strutturato che cos’è l’orticaria, quali sono i sintomi tipici, come viene posta la diagnosi e quali figure specialistiche se ne occupano (dermatologo, allergologo, talvolta immunologo). Verranno illustrati i principi generali dei trattamenti disponibili, quando è opportuno rivolgersi a un dermatologo e quali segnali di allarme richiedono un consulto rapido, sempre con un linguaggio comprensibile ma scientificamente accurato.
Cos’è l’Orticaria e Come si Manifesta
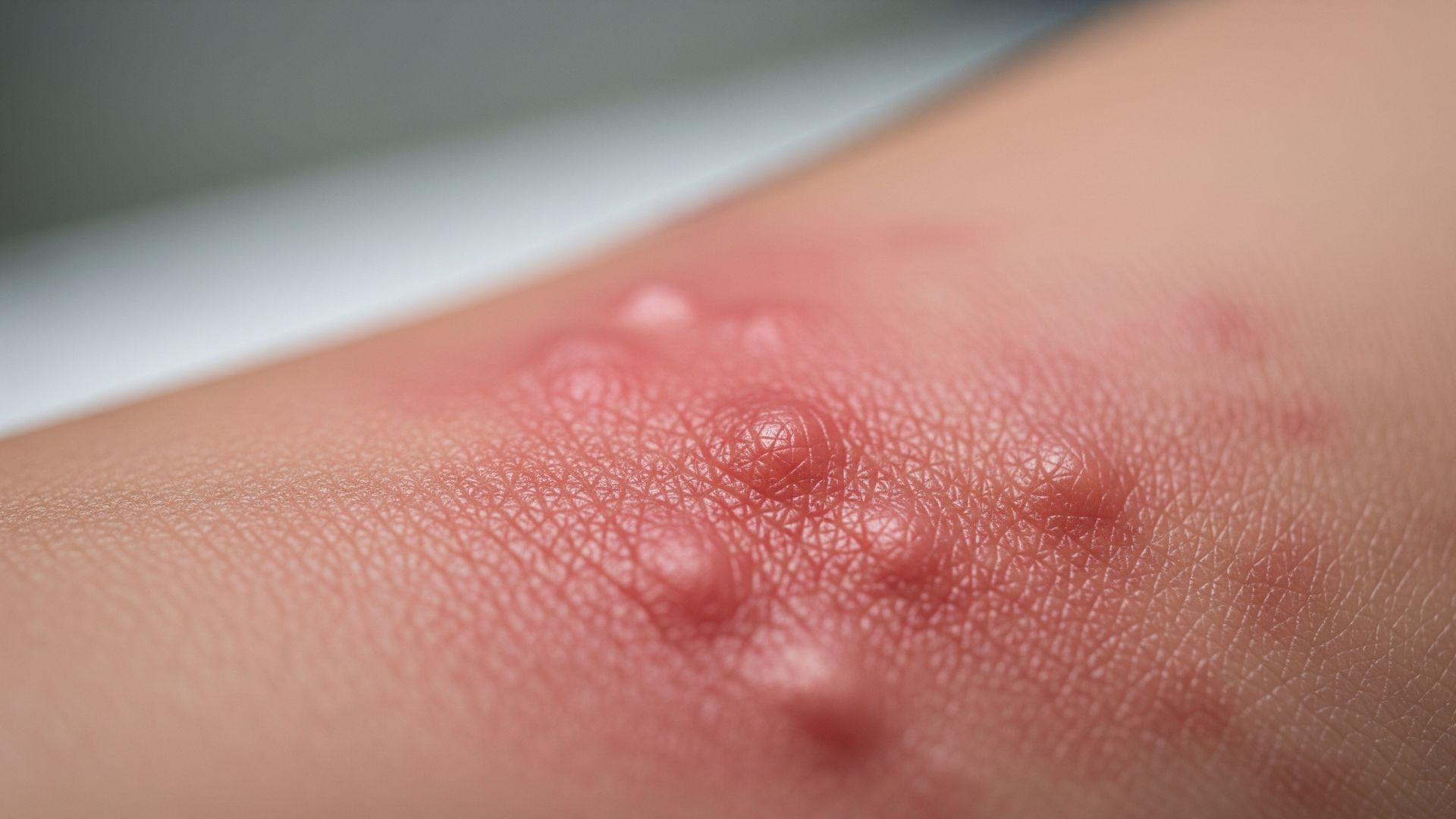
L’orticaria è una malattia della pelle caratterizzata dalla comparsa improvvisa di pomfi, cioè rilievi cutanei di colore rosato o rosso, spesso circondati da un alone più chiaro, accompagnati da intenso prurito. I pomfi ricordano le punture di zanzara ma possono essere molto più estesi, con bordi irregolari e forme variabili, e tendono a spostarsi nel corso delle ore: mentre alcune lesioni scompaiono, altre compaiono in sedi diverse. Per definizione, il singolo pomfo dura meno di 24 ore nello stesso punto, anche se l’episodio complessivo può protrarsi per giorni o settimane. L’orticaria non è contagiosa, ma può essere molto fastidiosa e impattare sulla qualità del sonno, sul lavoro e sulla vita sociale.
Oltre ai pomfi, in alcuni casi l’orticaria si associa ad angioedema, cioè a un gonfiore più profondo che interessa il tessuto sottocutaneo, spesso localizzato a labbra, palpebre, mani, piedi o genitali. L’angioedema può essere doloroso o dare una sensazione di tensione, più che di prurito, e talvolta spaventa molto il paziente per l’aspetto impressionante del gonfiore. Quando interessa lingua, gola o laringe può diventare una condizione potenzialmente grave, perché può ostacolare la respirazione e richiede un intervento medico urgente. È importante distinguere l’orticaria da altre eruzioni cutanee simili, come alcune forme di dermatite o esantemi virali, che hanno cause e trattamenti diversi. Per questo, una valutazione medica è spesso necessaria per una corretta identificazione del quadro.
L’orticaria può essere classificata in acuta o cronica in base alla durata complessiva dei sintomi. Si parla di orticaria acuta quando l’episodio dura meno di 6 settimane, spesso in relazione a un evento scatenante ben identificabile (per esempio un’infezione recente, un farmaco, un alimento). Se invece i pomfi e/o l’angioedema si ripresentano quasi quotidianamente o a ricorrenze frequenti per più di 6 settimane, si parla di orticaria cronica. All’interno dell’orticaria cronica si distinguono forme spontanee, in cui non è evidente un fattore scatenante specifico, e forme inducibili, in cui i sintomi compaiono in risposta a stimoli fisici (pressione, freddo, calore, sole, acqua, esercizio fisico, vibrazioni). Questa classificazione è importante perché orienta il percorso diagnostico e le strategie di trattamento.
Dal punto di vista dei meccanismi biologici, l’orticaria è una patologia mediata principalmente dai mastociti, cellule del sistema immunitario presenti nella pelle e nelle mucose. Quando vengono attivati, i mastociti rilasciano istamina e altre sostanze (mediatori) che determinano vasodilatazione, aumento della permeabilità dei vasi sanguigni e stimolazione delle terminazioni nervose del prurito. Il risultato clinico è la formazione del pomfo e la sensazione pruriginosa. Le cause che portano all’attivazione dei mastociti possono essere molto diverse: reazioni allergiche IgE-mediate, infezioni, farmaci, autoimmunità, stimoli fisici, fino ai casi in cui non si riesce a identificare un fattore preciso. Comprendere che l’orticaria è un disturbo “funzionale” dei mastociti, e non un’infezione o una malattia contagiosa, aiuta a ridurre lo stigma e a orientare correttamente le aspettative sulla cura.
Diagnosi e Sintomi
La diagnosi di orticaria è innanzitutto clinica, cioè basata sull’osservazione diretta delle lesioni cutanee e sulla raccolta accurata della storia del paziente (anamnesi). Il medico valuta l’aspetto dei pomfi (forma, dimensioni, colore), la loro distribuzione sul corpo, la durata delle singole lesioni e dell’episodio complessivo, la presenza o meno di angioedema e di altri sintomi sistemici (febbre, malessere generale, difficoltà respiratoria). Un elemento chiave è la durata: pomfi fugaci, che compaiono e scompaiono nello stesso punto in meno di 24 ore, sono molto suggestivi per orticaria, mentre lesioni che persistono più a lungo, lasciano esiti pigmentati o sono dolorose più che pruriginose possono far pensare ad altre patologie, come la vasculite orticarioide. Il medico indaga anche eventuali fattori scatenanti temporali: assunzione di farmaci, alimenti, infezioni recenti, esposizione a freddo o calore, stress fisico o emotivo.
I sintomi principali dell’orticaria sono il prurito intenso e la comparsa di pomfi. Il prurito può essere così marcato da interferire con il sonno e con le attività quotidiane, portando il paziente a grattarsi fino a irritare ulteriormente la pelle. I pomfi possono essere pochi e localizzati o numerosi e diffusi su gran parte del corpo (tronco, arti, talvolta volto). In alcuni casi, soprattutto nelle forme croniche, i sintomi possono fluttuare nel corso della giornata, con fasi di relativa calma e improvvise riacutizzazioni. L’angioedema, quando presente, si manifesta come un gonfiore più profondo, spesso asimmetrico, che può durare più a lungo dei pomfi (fino a 72 ore) e interessare sedi particolarmente delicate come labbra, palpebre e genitali. La presenza di angioedema senza pomfi, soprattutto se ricorrente, richiede un inquadramento specialistico accurato per escludere forme ereditarie o acquisite di angioedema non istaminergico.
Nel percorso diagnostico, il medico di medicina generale ha un ruolo importante nel primo inquadramento, nel riconoscere i quadri tipici e nel distinguere le situazioni che richiedono un invio rapido allo specialista. In molti casi di orticaria acuta, soprattutto se associata a un’infezione virale o batterica recente, non sono necessari esami complessi e la condizione tende a risolversi spontaneamente in poche settimane. Nelle forme croniche, invece, il medico può richiedere alcuni esami di base (emocromo, indici di infiammazione, funzionalità tiroidea, autoanticorpi selezionati) per escludere patologie associate, e indirizzare il paziente a un dermatologo o a un allergologo per approfondimenti mirati. È importante sottolineare che, nonostante la percezione comune, nella maggior parte delle orticarie croniche non si identifica una causa allergica specifica, e i test allergologici vanno richiesti solo quando la storia clinica li rende realmente indicati.
Gli esami strumentali e di laboratorio, quando necessari, sono selezionati in base al tipo di orticaria e ai sospetti clinici. Nelle forme inducibili, lo specialista può eseguire test di provocazione controllati (per esempio con ghiaccio, pressione, calore, esercizio fisico) per confermare la diagnosi di orticaria da freddo, da pressione, colinergica, solare, ecc. Nelle forme croniche spontanee, invece, l’attenzione si concentra sull’escludere malattie sistemiche associate e sull’eventuale presenza di autoimmunità. È fondamentale evitare “batterie” di esami indiscriminati, costosi e spesso inutili, che non migliorano la gestione clinica. Un altro aspetto rilevante è la valutazione dell’impatto dell’orticaria sulla qualità di vita, attraverso il colloquio e, talvolta, questionari specifici: questo aiuta lo specialista a calibrare meglio l’intensità del trattamento e a programmare il follow-up.
Specialisti per l’Orticaria
La domanda “chi cura l’orticaria?” non ha una risposta unica, perché più figure professionali possono essere coinvolte, a seconda del tipo di orticaria, della gravità dei sintomi e della presenza di altre malattie associate. Il primo riferimento è spesso il medico di medicina generale, che valuta il quadro iniziale, gestisce le forme lievi e acute e decide quando è opportuno l’invio allo specialista. Tra gli specialisti, il dermatologo e l’allergologo sono le figure centrali nella diagnosi e nel trattamento dell’orticaria. In alcuni casi complessi, soprattutto nelle forme croniche refrattarie o quando si sospettano meccanismi autoimmuni o malattie sistemiche, possono essere coinvolti anche immunologi clinici, reumatologi o internisti, all’interno di centri dedicati a orticaria e angioedema.
Il dermatologo è lo specialista della pelle e delle sue malattie, quindi ha un ruolo chiave nel riconoscere l’orticaria, distinguerla da altre dermatosi simili e impostare un percorso terapeutico adeguato. È particolarmente indicato quando il quadro cutaneo non è del tutto tipico, quando si sospettano diagnosi alternative (per esempio vasculite orticarioide, dermografismo sintomatico, mastocitosi cutanea) o quando l’orticaria è cronica e impatta in modo significativo sulla qualità di vita. Il dermatologo può anche coordinare il follow-up a lungo termine, valutando la risposta ai trattamenti e l’eventuale necessità di terapie di seconda linea o di invio a centri superspecialistici.
L’allergologo è lo specialista che si occupa delle malattie allergiche e di ipersensibilità, inclusi orticaria, angioedema, rinite allergica, asma, allergie alimentari e da farmaci. Il suo intervento è particolarmente utile quando la storia clinica suggerisce un possibile meccanismo allergico, per esempio orticaria insorta poco dopo l’assunzione di un alimento specifico, di un farmaco, di un mezzo di contrasto, o in associazione ad altri sintomi di reazione allergica sistemica (difficoltà respiratoria, calo di pressione, nausea, vomito). L’allergologo può eseguire test cutanei (prick test), dosaggi di IgE specifiche e, in contesti controllati, test di provocazione, per confermare o escludere un’allergia. Inoltre, contribuisce alla definizione di strategie di evitamento dei fattori scatenanti e alla gestione delle eventuali comorbidità allergiche.
Nei casi di orticaria cronica spontanea che non risponde adeguatamente ai trattamenti di prima linea, o quando sono presenti angioedemi ricorrenti senza pomfi, può essere necessario il coinvolgimento di centri specialistici dedicati, spesso afferenti a unità di dermatologia o allergologia con competenze specifiche in orticaria e angioedema. In questi centri si valutano terapie avanzate, come l’impiego di farmaci biologici o di altre strategie di seconda e terza linea, secondo le linee guida internazionali. La collaborazione multidisciplinare tra dermatologi, allergologi, immunologi e altri specialisti permette di affrontare i casi più complessi in modo integrato, riducendo il rischio di trattamenti inefficaci o di sottovalutazione di condizioni potenzialmente gravi.
Trattamenti e Cure Disponibili
I trattamenti per l’orticaria mirano principalmente a controllare i sintomi (pomfi, prurito, angioedema) e a prevenire le recidive, più che a “guarire” definitivamente la malattia, soprattutto nelle forme croniche in cui la causa non è identificabile. Il primo passo, quando possibile, è l’identificazione e l’evitamento dei fattori scatenanti: per esempio sospendere un farmaco sospetto sotto controllo medico, evitare l’esposizione a freddo intenso nelle orticarie da freddo, o ridurre il contatto con stimoli meccanici nelle forme da pressione. Tuttavia, in molte orticarie croniche spontanee non è presente un trigger chiaro, e l’attenzione si concentra sulla terapia farmacologica sintomatica. È importante sottolineare che l’automedicazione prolungata senza supervisione può essere rischiosa, soprattutto se si ricorre a farmaci non adeguati o a dosaggi impropri.
La classe di farmaci più utilizzata nel trattamento dell’orticaria sono gli antistaminici di seconda generazione, che agiscono bloccando i recettori dell’istamina H1, riducendo così prurito e formazione dei pomfi. Rispetto agli antistaminici di prima generazione, quelli di seconda generazione hanno un profilo di sicurezza migliore e causano meno sonnolenza, motivo per cui sono preferiti nelle linee guida internazionali per l’uso continuativo. In alcuni casi selezionati, e sempre sotto controllo medico, il dosaggio può essere modulato in base alla risposta clinica, seguendo schemi raccomandati dalle linee guida. È fondamentale che la scelta del farmaco, del dosaggio e della durata della terapia sia effettuata da un medico, tenendo conto dell’età del paziente, delle comorbidità e delle eventuali interazioni con altri medicinali.
In presenza di riacutizzazioni particolarmente intense, con prurito insopportabile o angioedema marcato, il medico può valutare l’uso di altri farmaci per brevi periodi, sempre in un contesto controllato. Nelle forme croniche spontanee che non rispondono adeguatamente agli antistaminici di seconda generazione, le linee guida prevedono la possibilità di ricorrere a terapie di seconda linea, tra cui alcuni farmaci biologici mirati a modulare in modo più specifico la risposta immunitaria e l’attivazione dei mastociti. Questi trattamenti sono di competenza specialistica, richiedono un’attenta selezione dei pazienti, monitoraggio nel tempo e, spesso, l’inserimento in percorsi dedicati presso centri di riferimento. L’obiettivo è ottenere un controllo soddisfacente dei sintomi, riducendo al minimo gli effetti collaterali e migliorando la qualità di vita.
Oltre alla terapia farmacologica, la gestione dell’orticaria comprende misure generali e consigli pratici che possono contribuire a ridurre il disagio. Tra questi, evitare indumenti troppo stretti o ruvidi che irritano la pelle, preferire detergenti delicati e acqua tiepida, limitare l’esposizione a sbalzi termici estremi, e cercare di gestire lo stress, che in alcune persone può fungere da fattore aggravante. È utile tenere un diario dei sintomi, annotando quando compaiono i pomfi, cosa si è mangiato, quali farmaci si sono assunti e quali attività si sono svolte: queste informazioni possono aiutare lo specialista a individuare eventuali pattern o trigger. Infine, è importante che il paziente riceva una spiegazione chiara sulla natura della malattia, sulle aspettative realistiche di cura e sulla necessità di un follow-up regolare nelle forme croniche, per adattare la terapia nel tempo.
Quando Rivolgersi a un Dermatologo
Rivolgersi a un dermatologo è particolarmente indicato quando l’orticaria è cronica, cioè quando i pomfi e/o l’angioedema si ripresentano per più di 6 settimane, oppure quando le lesioni cutanee non sono del tutto tipiche e si teme che possano nascondere altre patologie dermatologiche. Il dermatologo è lo specialista più esperto nel riconoscere le diverse malattie della pelle e nel distinguere l’orticaria da condizioni che possono somigliarle, come alcune forme di dermatite, la vasculite orticarioide, la mastocitosi cutanea o altre dermatosi infiammatorie. È consigliabile prenotare una visita dermatologica anche quando l’orticaria, pur essendo formalmente “benigna”, compromette in modo significativo la qualità di vita, interferendo con il sonno, il lavoro o le relazioni sociali, o quando i trattamenti di base non risultano sufficienti a controllare i sintomi.
Un altro motivo per consultare il dermatologo è la presenza di segni atipici o di allarme cutaneo: pomfi che durano più di 24 ore nello stesso punto, lesioni dolorose più che pruriginose, presenza di piccole emorragie puntiformi (porpora), febbre associata o malessere generale marcato. In questi casi, il dermatologo può sospettare condizioni diverse dall’orticaria “classica” e richiedere esami specifici, come biopsie cutanee o indagini di laboratorio mirate, per escludere vasculiti, malattie autoimmuni o altre patologie sistemiche. È importante non sottovalutare questi segnali, perché un inquadramento precoce consente di impostare terapie più appropriate e di prevenire complicanze. Allo stesso tempo, il dermatologo può rassicurare il paziente quando il quadro è compatibile con un’orticaria comune, spiegando l’andamento atteso e le opzioni di trattamento.
Il dermatologo è anche il riferimento ideale per la gestione a lungo termine dell’orticaria cronica spontanea, soprattutto quando sono necessari aggiustamenti terapeutici nel tempo o quando si valuta il passaggio a terapie di seconda linea. Durante la visita, oltre all’esame obiettivo della pelle, lo specialista raccoglie una storia dettagliata dei sintomi, dei trattamenti già provati, delle eventuali comorbidità (per esempio malattie tiroidee autoimmuni, altre patologie dermatologiche o allergiche) e dell’impatto sulla qualità di vita. In base a queste informazioni, può proporre un piano terapeutico personalizzato, che includa la scelta del farmaco, la durata del trattamento, eventuali esami di approfondimento e la programmazione di controlli periodici. Nei casi più complessi, il dermatologo può collaborare con allergologi, immunologi o altri specialisti, inserendo il paziente in percorsi multidisciplinari.
Infine, è opportuno rivolgersi rapidamente a un medico (medico di base, guardia medica o Pronto Soccorso) e, successivamente, a uno specialista, quando l’orticaria si associa a sintomi sistemici di possibile reazione allergica grave: difficoltà respiratoria, senso di costrizione alla gola, gonfiore della lingua o del volto che peggiora rapidamente, sensazione di svenimento, nausea, vomito, calo di pressione. Questi quadri possono rientrare nello spettro dell’anafilassi, una condizione potenzialmente pericolosa per la vita che richiede un intervento urgente. Dopo la fase acuta, sarà importante un inquadramento specialistico (dermatologico e/o allergologico) per identificare, se possibile, il fattore scatenante e impostare una strategia di prevenzione e gestione delle eventuali recidive, inclusa l’eventuale prescrizione di farmaci di emergenza e l’educazione del paziente al loro utilizzo.
L’orticaria è una condizione frequente, spesso sottovalutata ma talvolta molto impattante sulla qualità di vita. Conoscere i sintomi tipici, le differenze tra forme acute e croniche e i possibili fattori scatenanti aiuta a orientarsi e a non confondere l’orticaria con altre malattie della pelle. Il medico di base rappresenta il primo riferimento, ma il ruolo del dermatologo e dell’allergologo è centrale soprattutto nelle forme croniche, nei quadri complessi o quando si sospetta un meccanismo allergico. Un percorso diagnostico e terapeutico strutturato, basato sulle linee guida e gestito da specialisti esperti, permette nella maggior parte dei casi di ottenere un buon controllo dei sintomi e di migliorare significativamente la qualità di vita del paziente.
Per approfondire
Orticaria: le cause e i sintomi – Humanitas offre una panoramica divulgativa aggiornata su manifestazioni cliniche, possibili cause e percorso di inquadramento specialistico dell’orticaria.
Visita allergologica – Humanitas descrive in dettaglio quando è indicato rivolgersi all’allergologo per orticaria, angioedema e altre manifestazioni allergiche, illustrando esami e obiettivi della valutazione.
The international EAACI/GA²LEN/EuroGuiDerm/APAAACI guideline for the definition, classification, diagnosis, and management of urticaria presenta linee guida internazionali recenti su definizione, classificazione, diagnosi e gestione dell’orticaria, rivolte ai professionisti sanitari.
The EAACI/GA²LEN/EDF/WAO guideline for the definition, classification, diagnosis and management of urticaria è un documento di riferimento che sintetizza le raccomandazioni delle principali società scientifiche internazionali sulla presa in carico specialistica dell’orticaria.
Guidelines for the management of chronic spontaneous urticaria – French Society of Dermatology approfondisce la gestione dell’orticaria cronica spontanea, con particolare attenzione al ruolo dei dermatologi e dei centri specialistici nelle terapie avanzate.