Se hai un abbonamento attivo ACCEDI QUI
Distinguere un’infezione fungina della pelle da una dermatite non è sempre immediato, perché entrambe possono causare arrossamento, prurito e desquamazione. Tuttavia, riconoscere correttamente l’origine del disturbo è fondamentale per scegliere il trattamento più adatto ed evitare che la lesione si estenda o si cronicizzi. In questa guida analizziamo in modo sistematico le differenze principali tra fungo e dermatite, con un linguaggio il più possibile chiaro ma clinicamente accurato.
L’obiettivo non è sostituire la visita dermatologica, ma fornire strumenti per capire meglio cosa osservare sulla pelle: forma delle lesioni, bordi, distribuzione, sintomi associati e risposta ai trattamenti. Sapere quali segnali devono far sospettare un’infezione fungina rispetto a una dermatite aiuta a rivolgersi al medico nei tempi giusti e a evitare l’uso improprio di creme, in particolare cortisoniche, che possono mascherare o peggiorare alcune micosi.
Cos’è un’infezione fungina?
Con il termine infezione fungina cutanea (o micosi superficiale) si indica la colonizzazione della pelle da parte di funghi patogeni, in genere dermatofiti, lieviti o muffe. I dermatofiti sono responsabili delle cosiddette “tinee” (come tinea corporis, tinea pedis, tinea cruris), che colpiscono strati superficiali della cute, peli e unghie. Questi microrganismi si nutrono di cheratina, la proteina che costituisce lo strato corneo della pelle, e tendono a svilupparsi in ambienti caldi e umidi, come pieghe cutanee, spazi interdigitali dei piedi o zone coperte da indumenti stretti e poco traspiranti.
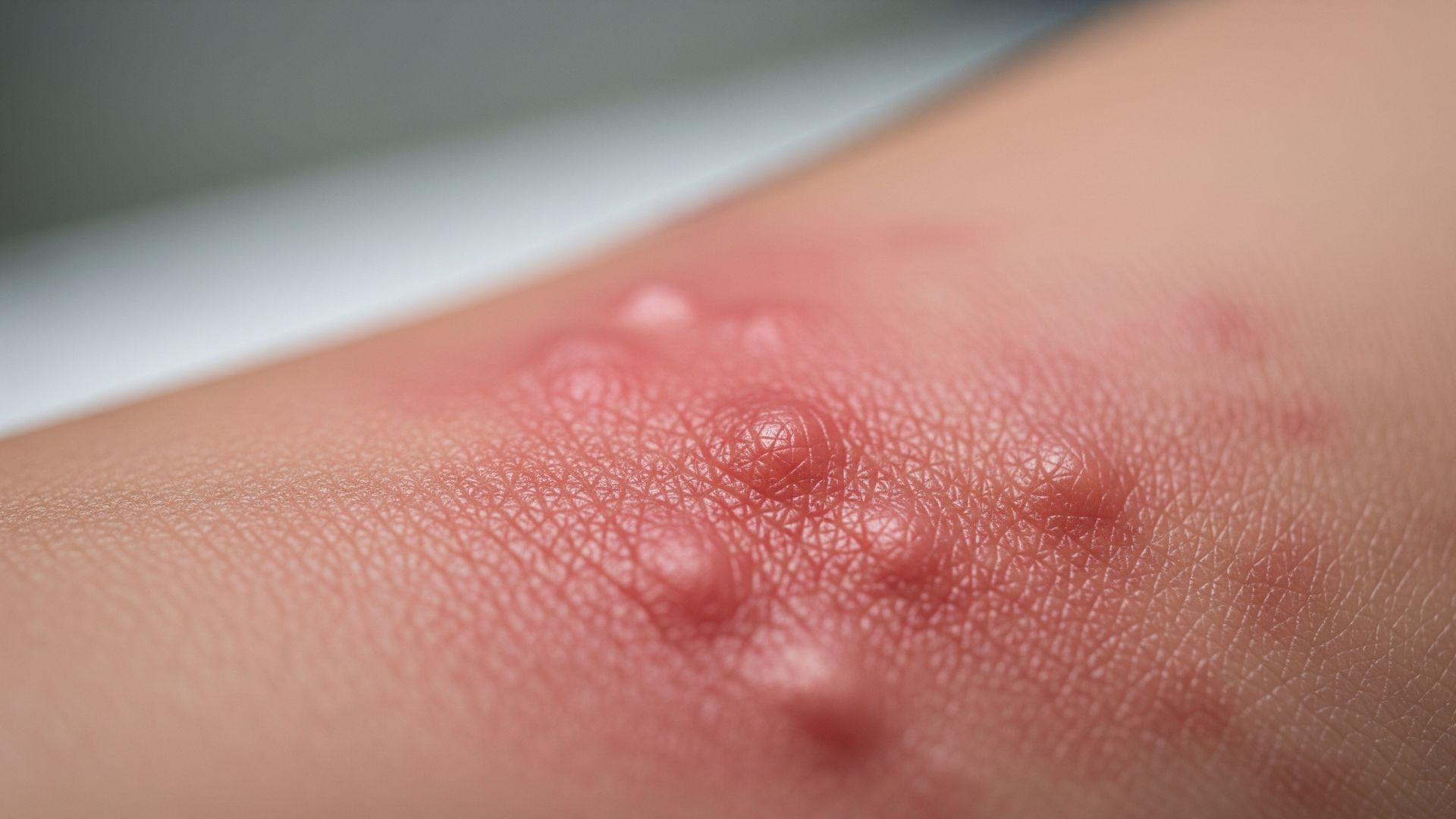
Clinicamente, molte infezioni fungine della pelle si presentano come chiazze eritematose (rosse), spesso a forma di anello o di placca circolare, con bordi più attivi e rilevati rispetto al centro. Questa morfologia “ad anello” è tipica di alcune tinee del corpo: il bordo appare più arrossato, squamoso e talvolta leggermente in rilievo, mentre la parte centrale può sembrare più chiara o meno infiammata, dando l’impressione di una guarigione dal centro verso l’esterno. Il prurito è frequente, ma l’intensità può variare da lieve a marcata. Per approfondire le differenze con altre forme di infiammazione cutanea, è utile conoscere anche che cos’è un eczema della pelle e come si manifesta.
Le infezioni fungine possono interessare diverse sedi: il tronco e gli arti (tinea corporis), il cuoio capelluto (tinea capitis), l’inguine (tinea cruris), i piedi (tinea pedis o “piede d’atleta”), le mani (tinea manuum) e le unghie (onicomicosi). Ogni localizzazione ha caratteristiche cliniche specifiche, ma il denominatore comune è la tendenza a formare lesioni ben delimitate, spesso con margine attivo, desquamazione periferica e, in alcuni casi, piccole vescicole o fissurazioni. L’umidità, la sudorazione, l’uso prolungato di calzature chiuse o indumenti sintetici e la frequentazione di ambienti condivisi (piscine, palestre, spogliatoi) aumentano il rischio di contagio.
Dal punto di vista diagnostico, il dermatologo si basa innanzitutto sull’osservazione clinica delle lesioni, ma in caso di dubbio può ricorrere a esami specifici: il più comune è l’esame microscopico con idrossido di potassio (KOH) di piccoli frammenti di squame cutanee, che permette di visualizzare direttamente le strutture fungine. In alcune situazioni, soprattutto se l’infezione è estesa, atipica o resistente ai trattamenti, può essere indicata una coltura micologica o altri test di laboratorio più avanzati. Questo approccio è importante per distinguere le micosi da altre dermatosi infiammatorie, come le varie forme di dermatite, che possono mimarne l’aspetto ma richiedono terapie differenti.
Cos’è una dermatite?
Il termine dermatite indica in generale un’infiammazione della pelle, non necessariamente dovuta a un’infezione. Si tratta di un gruppo molto eterogeneo di condizioni, che comprende, tra le altre, la dermatite atopica, la dermatite da contatto (allergica o irritativa), la dermatite seborroica e l’eczema nummulare. In tutte queste forme, la cute appare arrossata, spesso secca e pruriginosa, con possibile desquamazione, fissurazioni o formazione di piccole vescicole. A differenza delle micosi, la causa è spesso legata a fattori immunologici, genetici, irritativi o allergici, più che alla presenza di un microrganismo patogeno.
La dermatite atopica è una forma cronica e recidivante, tipica dell’infanzia ma presente anche nell’adulto, associata a una predisposizione familiare e a una barriera cutanea alterata. La pelle è secca, molto sensibile e soggetta a fasi di riacutizzazione con chiazze rosse e pruriginose, spesso localizzate a pieghe dei gomiti, dietro le ginocchia, sul collo o sul volto. La dermatite da contatto, invece, compare quando la pelle entra in contatto con sostanze irritanti (detergenti aggressivi, solventi, metalli, cosmetici) o allergeni, e le lesioni tendono a localizzarsi nelle aree esposte al contatto. Per comprendere meglio queste forme, può essere utile leggere approfondimenti specifici sull’eczema e le sue manifestazioni cutanee.
Dal punto di vista morfologico, molte dermatiti si presentano come aree di eritema più o meno diffuse, con desquamazione spesso confluente (cioè uniforme) e senza un bordo nettamente rilevato che separi la lesione dalla pelle sana. In alcune varianti, come l’eczema nummulare, le chiazze possono essere rotondeggianti e ricordare vagamente le micosi, ma in genere non mostrano il tipico aspetto “ad anello” con centro più chiaro e margine attivo. Il prurito è spesso intenso e può portare a grattamento, escoriazioni e ispessimento della pelle (lichenificazione) nelle forme croniche.
La diagnosi di dermatite si basa su anamnesi (storia clinica, esposizioni, familiarità) e visita dermatologica. In alcuni casi, per le dermatiti da contatto, si ricorre ai patch test, che consistono nell’applicazione sulla pelle di piccole quantità di allergeni standardizzati per identificare eventuali sostanze responsabili della reazione. È importante distinguere le dermatiti dalle infezioni fungine perché i trattamenti sono molto diversi: mentre le micosi richiedono antifungini, molte dermatiti beneficiano di emollienti, misure di protezione della barriera cutanea e, in alcuni casi, di farmaci antinfiammatori topici come i corticosteroidi o altri immunomodulanti, che invece possono peggiorare o mascherare un’infezione fungina se usati in modo improprio.
Sintomi a confronto
Per distinguere un fungo da una dermatite, è utile confrontare alcuni elementi chiave: forma, bordi, distribuzione, sintomi associati e andamento nel tempo. Nelle infezioni fungine superficiali, le lesioni tendono a essere ben delimitate, spesso di forma anulare o arcuata, con un bordo più attivo, arrossato e squamoso rispetto al centro. Quest’ultimo può apparire più chiaro o meno infiammato, dando l’impressione di una “guarigione centrale” con progressione verso l’esterno. La desquamazione è spesso più evidente ai margini, e in alcune sedi (come i piedi) possono comparire fissurazioni, macerazione o piccole vescicole.
Nelle dermatiti, invece, l’eritema e la desquamazione tendono a essere più diffusi e confluenti, senza un margine nettamente rilevato che separi la zona malata da quella sana. Le chiazze possono essere irregolari, talvolta rotondeggianti (come nell’eczema nummulare), ma in genere non presentano il tipico aspetto “ad anello” con centro più chiaro e bordo attivo. Il prurito è spesso molto intenso, soprattutto nelle dermatiti atopiche e da contatto, e può essere accompagnato da bruciore o sensazione di pelle che tira. La cute può apparire secca, ispessita, con segni di grattamento e piccole fissurazioni, soprattutto nelle forme croniche.
Un altro elemento utile è la localizzazione. Le micosi prediligono aree umide e coperte: piedi (soprattutto tra le dita), inguine, pieghe cutanee, zone sotto indumenti stretti o sintetici. Possono comparire anche su tronco e arti, spesso dopo contatto con superfici contaminate o animali infetti. Le dermatiti, invece, hanno distribuzioni più tipiche: la dermatite atopica interessa spesso pieghe dei gomiti, dietro le ginocchia, collo e volto; la dermatite da contatto si localizza nelle aree esposte alla sostanza irritante o allergenica (mani, polsi, volto, collo); la dermatite seborroica colpisce aree ricche di ghiandole sebacee come cuoio capelluto, sopracciglia, lati del naso e regione sternale.
Infine, è importante osservare la risposta ai trattamenti. Le infezioni fungine tendono a migliorare con l’uso corretto di antifungini topici o sistemici, mentre possono peggiorare o modificare il loro aspetto se trattate solo con corticosteroidi topici, che riducono l’infiammazione ma non eliminano il fungo. Questo può portare a quadri “atipici” e più difficili da riconoscere. Le dermatiti, al contrario, spesso rispondono bene a misure di protezione della pelle, emollienti e, quando indicato dal medico, a terapie antinfiammatorie topiche. Se una lesione sospetta non migliora o peggiora nonostante un trattamento empirico, è sempre opportuno rivolgersi al dermatologo per una valutazione e, se necessario, per esami mirati.
Trattamenti specifici
I trattamenti per le infezioni fungine e per le dermatiti sono profondamente diversi, perché diverse sono le cause alla base delle lesioni cutanee. Nelle micosi superficiali, la terapia di prima scelta è in genere rappresentata da antifungini topici (creme, gel, lozioni, spray) applicati per un periodo sufficiente a eradicare il fungo, spesso anche oltre la scomparsa apparente delle lesioni per ridurre il rischio di recidiva. In caso di infezioni estese, recidivanti, resistenti o localizzate in aree particolari (come il cuoio capelluto o le unghie), il medico può valutare l’uso di antifungini sistemici per via orale. È fondamentale seguire scrupolosamente le indicazioni del professionista e non interrompere la terapia troppo presto.
Per le dermatiti, l’approccio terapeutico punta innanzitutto a ripristinare e proteggere la barriera cutanea e a ridurre l’infiammazione. Gli emollienti e le creme idratanti specifiche per pelle sensibile o atopica sono la base del trattamento, da usare con regolarità anche nei periodi di benessere per prevenire le riacutizzazioni. Nelle fasi acute, il medico può prescrivere farmaci antinfiammatori topici, come corticosteroidi di diversa potenza o altri immunomodulanti, da utilizzare per periodi limitati e con modalità precise per minimizzare gli effetti collaterali. Nelle dermatiti da contatto, è essenziale identificare e evitare l’esposizione alla sostanza irritante o allergenica responsabile.
Un punto cruciale, quando si cerca di distinguere un fungo da una dermatite, è evitare l’autotrattamento prolungato con creme cortisoniche senza una diagnosi certa. I corticosteroidi possono attenuare temporaneamente rossore e prurito anche nelle micosi, ma non eliminano il fungo e possono alterare l’aspetto clinico delle lesioni, rendendo più difficile il riconoscimento e favorendo la diffusione dell’infezione. Per questo, se una lesione sospetta non migliora rapidamente o tende a estendersi nonostante il trattamento, è opportuno sospendere l’automedicazione e consultare il medico.
Oltre ai farmaci, sia nelle infezioni fungine sia nelle dermatiti rivestono un ruolo importante le misure igienico-comportamentali. Nel caso delle micosi, è utile mantenere la pelle asciutta, cambiare spesso indumenti e calze, preferire tessuti traspiranti, usare ciabatte in ambienti comuni umidi (piscine, spogliatoi) e non condividere asciugamani o strumenti per la cura personale. Nelle dermatiti, invece, è consigliabile limitare l’uso di detergenti aggressivi, evitare bagni o docce troppo calde e prolungate, scegliere prodotti privi di profumi e sostanze potenzialmente irritanti, e proteggere la pelle da agenti chimici o fisici che possono scatenare o peggiorare l’infiammazione.
In sintesi, per distinguere un fungo da una dermatite è utile osservare con attenzione la forma delle lesioni, la presenza o meno di un bordo attivo e ben delimitato, la distribuzione sul corpo, l’andamento nel tempo e la risposta ai trattamenti. Le infezioni fungine tendono a presentarsi come chiazze ad anello con margini più infiammati e desquamanti, spesso localizzate in aree umide o coperte, mentre le dermatiti mostrano eritema e desquamazione più diffusi e confluenti, legati a fattori immunologici, irritativi o allergici. In ogni caso, di fronte a lesioni persistenti, estese, dolorose o che non migliorano con i trattamenti di base, la valutazione dermatologica resta il riferimento indispensabile per una diagnosi corretta e una terapia mirata.
Per approfondire
Organizzazione Mondiale della Sanità (WHO) – Scheda informativa aggiornata sulla tinea (ringworm), utile per comprendere caratteristiche cliniche, modalità di trasmissione e principi generali di prevenzione delle infezioni fungine superficiali.
Centers for Disease Control and Prevention (CDC) – Panoramica clinica per operatori sanitari sulle infezioni da dermatofiti, con indicazioni su diagnosi, test consigliati e gestione terapeutica, particolarmente utile nei casi atipici o resistenti.
NIH / PubMed Central – Tinea corporis: an updated review – Revisione scientifica dettagliata sulla tinea corporis, che descrive in modo approfondito l’aspetto tipico delle lesioni e le principali diagnosi differenziali con le varie forme di dermatite.
NIH / PubMed Central – Diagnosis and Management of Tinea Infections – Articolo di revisione che affronta diagnosi e trattamento delle diverse tinee, con particolare attenzione ai criteri clinici che aiutano a distinguerle da dermatiti e altre dermatosi infiammatorie.