Se hai un abbonamento attivo ACCEDI QUI
L’orticaria è una delle cause più frequenti di “macchie” e rilievi sulla pelle, spesso accompagnati da prurito intenso e comparsa improvvisa. Capire come sono fatte queste lesioni, quanto durano, come si distribuiscono sul corpo e in cosa differiscono dall’angioedema è fondamentale per riconoscere il problema e sapere quando rivolgersi al medico o al pronto soccorso.
Questa guida offre una panoramica completa e basata sulle evidenze su aspetto delle macchie di orticaria, differenze tra forme acute e croniche, cause più comuni, principi generali di terapia (inclusi gli antistaminici come Formistin) e segnali di allarme che richiedono un intervento urgente. Le informazioni sono di carattere generale e non sostituiscono il parere del medico curante o dello specialista.
Come si presentano le macchie dell’orticaria sulla pelle
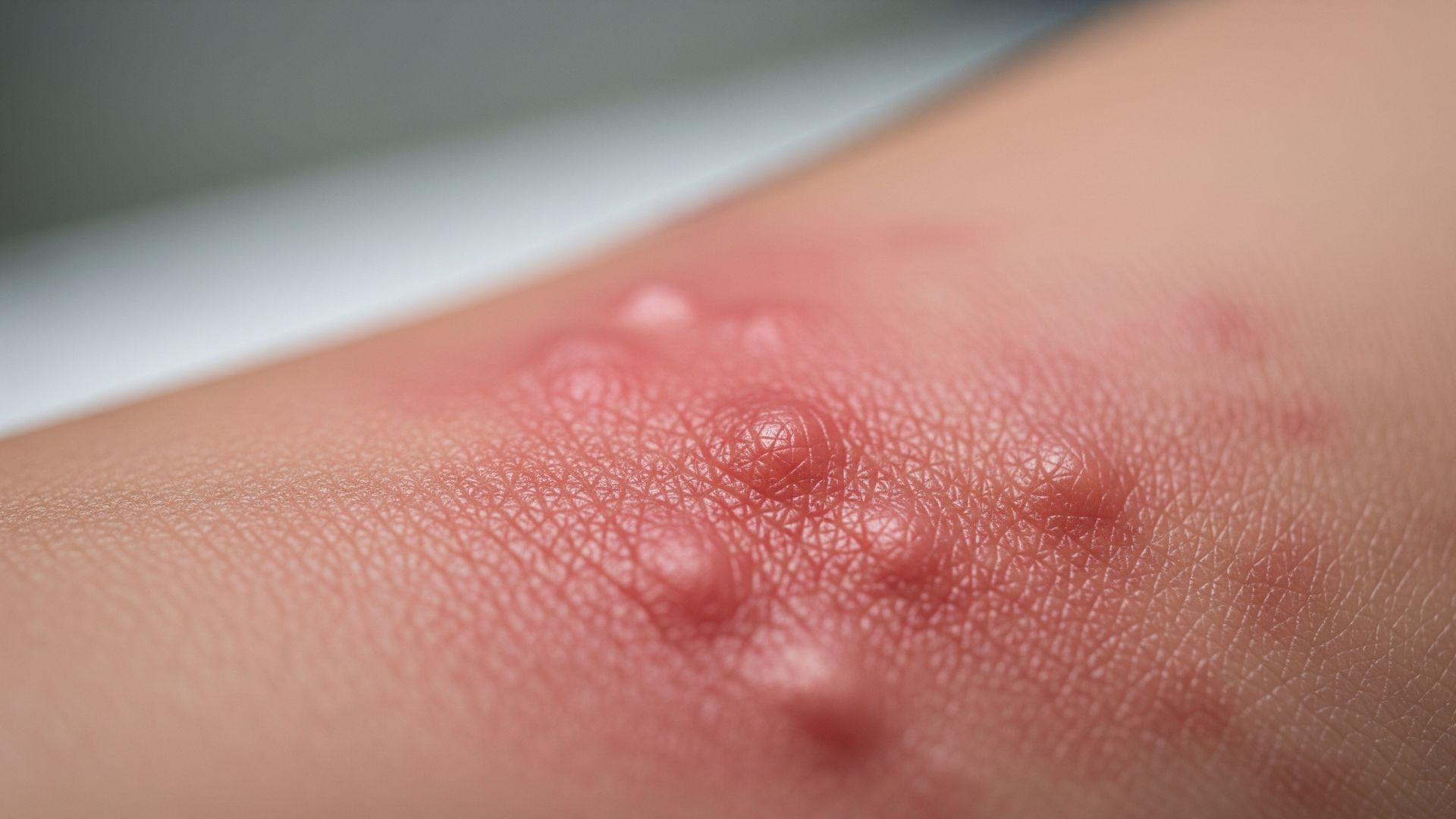
Le “macchie” tipiche dell’orticaria sono in realtà pomfi: rilievi della pelle di forma variabile (tondeggiante, ovale, a volte irregolare), di solito di colore rosa-rossastro al centro con un alone più chiaro ai bordi. Il segno distintivo è il prurito, spesso intenso, che può disturbare il sonno e le normali attività quotidiane. I pomfi compaiono rapidamente, in pochi minuti, e possono cambiare posizione nel corso delle ore: mentre alcuni si attenuano, altri compaiono in zone diverse del corpo, dando la sensazione di un’eruzione “migrante”.
Un’altra caratteristica importante è la durata della singola lesione: il singolo pomfo di orticaria tende a scomparire entro 24 ore, spesso molto prima, senza lasciare cicatrici o esiti permanenti sulla pelle. Questo aiuta a distinguerla da altre malattie cutanee in cui le macchie restano fisse per giorni o settimane. I pomfi possono essere isolati o confluire in chiazze più grandi, soprattutto su tronco, arti e glutei. In alcuni casi, il volto può essere interessato, ma quando il gonfiore è profondo e coinvolge labbra o palpebre si parla più propriamente di angioedema, una condizione correlata ma distinta. Alla sensazione di prurito può associarsi bruciore o lieve dolore, soprattutto se le lesioni sono molto estese.
La distribuzione delle lesioni di orticaria è spesso simmetrica, ma non è una regola assoluta. Possono comparire in qualsiasi area del corpo, inclusi dorso, addome, braccia, gambe e cuoio capelluto. Le mucose (come l’interno della bocca) sono meno frequentemente interessate dai pomfi tipici, mentre sono più spesso sede di angioedema. Un elemento che può aiutare il medico nella valutazione è la presenza di fattori scatenanti evidenti: per esempio, pomfi che compaiono solo nelle zone esposte al freddo, dopo sfregamento o pressione (come da spallacci o cinture), o dopo sudorazione intensa, suggeriscono forme di orticaria “fisica”.
Dal punto di vista fisiopatologico, i pomfi sono dovuti alla liberazione di mediatori infiammatori (come l’istamina) da parte dei mastociti cutanei. Queste sostanze aumentano la permeabilità dei vasi sanguigni superficiali, causando fuoriuscita di liquidi nei tessuti e formazione del rilievo. Questo meccanismo spiega perché le lesioni siano fugaci e perché rispondano, in molti casi, agli antistaminici. È importante però ricordare che non tutte le eruzioni pruriginose sono orticaria: altre condizioni dermatologiche (eczema, dermatiti da contatto, infezioni cutanee) possono simulare l’aspetto dei pomfi, rendendo necessaria una valutazione medica, soprattutto se i sintomi persistono o si associano a malessere generale.
Differenze tra orticaria acuta, cronica e angioedema
La distinzione principale nell’orticaria è temporale: si parla di orticaria acuta quando i sintomi durano meno di 6 settimane, e di orticaria cronica quando le manifestazioni (pomfi, prurito, eventuale angioedema) persistono oltre questo periodo, con episodi quasi quotidiani o ricorrenti. L’orticaria acuta è molto frequente, spesso legata a infezioni, farmaci o alimenti, e tende a risolversi spontaneamente in giorni o poche settimane. L’orticaria cronica, invece, può durare mesi o anni, con un impatto significativo sulla qualità di vita, sul sonno e sul benessere psicologico del paziente.
Dal punto di vista clinico, i pomfi di orticaria acuta e cronica possono apparire molto simili: rilievi pruriginosi, fugaci, che cambiano sede. Ciò che cambia è il contesto: nella forma acuta è più facile identificare un fattore scatenante recente (un nuovo farmaco, un’infezione respiratoria, un alimento particolare), mentre nella forma cronica spesso non si trova una causa chiara e si parla di orticaria cronica spontanea. Esistono poi forme croniche “indotte”, in cui i pomfi compaiono in risposta a stimoli fisici (freddo, calore, pressione, vibrazioni, esposizione al sole) o a sforzo e sudorazione, con pattern abbastanza ripetibili nel tempo. In parallelo, alcuni farmaci come i FANS possono peggiorare o mantenere l’orticaria cronica. Alla complessità delle forme croniche si aggiunge il fatto che, in alcuni pazienti, possono coesistere più tipi di orticaria (per esempio spontanea e da pressione), rendendo la gestione più articolata.
L’angioedema è una manifestazione correlata ma diversa dai pomfi: si tratta di un edema più profondo, che interessa il derma profondo e il tessuto sottocutaneo. Clinicamente si presenta come un gonfiore marcato, spesso asimmetrico, che coinvolge soprattutto labbra, palpebre, guance, genitali o mani e piedi. A differenza dei pomfi, l’angioedema è spesso più doloroso o associato a tensione e bruciore, e meno pruriginoso. Può durare più a lungo della singola lesione di orticaria, anche 24–72 ore, prima di risolversi. Quando interessa lingua, gola o laringe, può compromettere la respirazione e rappresentare un’emergenza medica.
È importante distinguere l’angioedema associato a orticaria (di solito mediato dall’istamina e responsivo agli antistaminici) da altre forme, come l’angioedema ereditario o quello indotto da alcuni farmaci (per esempio gli ACE-inibitori), che seguono meccanismi diversi e richiedono percorsi diagnostico-terapeutici specifici. Nella pratica clinica, la presenza di pomfi e prurito orienta verso un’orticaria con angioedema istaminergico; al contrario, un angioedema isolato, ricorrente, senza pomfi e non pruriginoso, soprattutto con storia familiare, fa sospettare forme non istaminergiche. In ogni caso, la valutazione da parte di allergologo o dermatologo è fondamentale per inquadrare correttamente il quadro, soprattutto nelle forme croniche o recidivanti.
Cause più comuni e fattori scatenanti dell’orticaria
Le cause di orticaria sono numerose e variano a seconda che si tratti di una forma acuta o cronica. Nell’orticaria acuta, uno dei fattori più frequenti sono le infezioni, in particolare delle vie respiratorie (virus influenzali, parainfluenzali, rinovirus) o gastrointestinali. Anche quando l’infezione è lieve o quasi asintomatica, la risposta immunitaria può innescare il rilascio di istamina e altri mediatori, con comparsa di pomfi e prurito. Un altro gruppo importante di cause è rappresentato dai farmaci: antibiotici (come penicilline e cefalosporine), antinfiammatori non steroidei (FANS), alcuni analgesici e, più raramente, altri principi attivi possono scatenare orticaria acuta, talvolta associata ad angioedema.
Gli alimenti sono un’altra causa ben nota di orticaria acuta, soprattutto nei bambini ma anche negli adulti. Latte, uova, frutta a guscio, pesce, crostacei, alcuni frutti (come fragole o kiwi) e additivi alimentari possono provocare reazioni immediate con pomfi, prurito, gonfiore delle labbra e, nei casi più gravi, sintomi sistemici. In questi contesti, l’orticaria fa parte di una reazione allergica IgE-mediata e può associarsi ad altri sintomi come nausea, vomito, difficoltà respiratoria o calo di pressione. È importante distinguere queste reazioni da forme di intolleranza o da orticarie scatenate da alimenti ricchi di istamina o istamino-liberatori (come alcuni formaggi stagionati, salumi, vino rosso), in cui il meccanismo non è strettamente allergico ma il risultato clinico può essere simile.
Nell’orticaria cronica, invece, spesso non si identifica un singolo allergene responsabile. In molti casi si parla di orticaria cronica spontanea, in cui si ipotizza un ruolo di meccanismi autoimmuni: il sistema immunitario del paziente produrrebbe anticorpi diretti contro componenti dei mastociti o dei recettori per l’istamina, mantenendo uno stato di attivazione cronica. Fattori come stress psicofisico, infezioni croniche (per esempio alcune infezioni dentarie o gastrointestinali), malattie tiroidee autoimmuni e altre comorbidità possono contribuire a mantenere o peggiorare il quadro. Esistono poi le orticarie croniche indotte da stimoli fisici: freddo, calore, pressione prolungata, sfregamento, vibrazioni, esposizione solare, aumento della temperatura corporea con sudorazione (orticaria colinergica). In questi casi, i pomfi compaiono tipicamente dopo l’esposizione allo stimolo e si localizzano nelle aree interessate.
Un capitolo a parte riguarda i farmaci che non sono la causa primaria dell’orticaria, ma possono peggiorarla o renderla più difficile da controllare. I FANS, per esempio, possono scatenare o esacerbare pomfi in soggetti con orticaria cronica preesistente, anche se non sono la causa iniziale della malattia. Alcuni antipertensivi, come gli ACE-inibitori, sono invece noti per poter indurre angioedema, talvolta senza pomfi associati. Per questo motivo, in presenza di orticaria o angioedema ricorrenti, è essenziale riferire al medico tutti i farmaci assunti, inclusi quelli da banco e i prodotti erboristici. L’identificazione dei fattori scatenanti, quando possibile, è un passaggio chiave per ridurre le recidive e migliorare il controllo dei sintomi.
Terapie: antistaminici (come Formistin) e altri trattamenti
Il cardine del trattamento dell’orticaria istaminergica, sia acuta che cronica, è rappresentato dagli antistaminici orali di seconda generazione. Questi farmaci agiscono bloccando i recettori H1 per l’istamina, riducendo prurito, numero e dimensioni dei pomfi. Rispetto agli antistaminici di prima generazione, hanno il vantaggio di essere meno sedativi e di avere un profilo di sicurezza generalmente più favorevole, rendendoli adatti a un uso prolungato nelle forme croniche. Formistin contiene cetirizina, un principio attivo appartenente a questa categoria, ampiamente utilizzato nelle patologie allergiche come rinite allergica e orticaria. In molti pazienti, un uso regolare di antistaminici secondo indicazione medica consente un buon controllo dei sintomi e un miglioramento significativo della qualità di vita.
Nelle forme di orticaria cronica più difficili da controllare, le linee guida internazionali prevedono, sotto stretta supervisione specialistica, la possibilità di modulare la terapia antistaminica o di associare altri trattamenti. In alcuni casi selezionati, possono essere impiegati farmaci biologici mirati contro specifici mediatori dell’infiammazione, oppure immunomodulanti, quando si sospetta un forte contributo autoimmune. Queste strategie sono riservate a pazienti con sintomi persistenti e invalidanti nonostante la terapia standard, e richiedono un attento monitoraggio per bilanciare benefici e potenziali rischi. È importante sottolineare che l’autogestione con dosi non concordate con il medico o l’uso prolungato di farmaci senza controllo specialistico non è raccomandato.
I corticosteroidi sistemici (per bocca o per via parenterale) possono essere utilizzati in alcune situazioni acute particolarmente severe, per esempio in caso di orticaria estesa con marcato discomfort o in associazione ad altre manifestazioni allergiche. Tuttavia, il loro impiego deve essere limitato nel tempo, perché l’uso prolungato è associato a numerosi effetti collaterali (metabolici, cardiovascolari, ossei, immunitari). Per questo motivo, nelle forme croniche l’obiettivo è evitare o ridurre al minimo l’uso di corticosteroidi sistemici, privilegiando antistaminici e, se necessario, terapie di fondo più mirate. I corticosteroidi topici (creme o pomate) hanno un ruolo molto limitato nell’orticaria, perché le lesioni sono fugaci e interessano il derma in modo diffuso, rendendo poco efficace l’applicazione locale.
Accanto alla terapia farmacologica, sono importanti anche misure generali: evitare, quando identificati, i fattori scatenanti (per esempio alimenti responsabili di reazioni, FANS in soggetti sensibili, esposizione a freddo intenso nelle forme da freddo), indossare abiti comodi che non esercitino pressione eccessiva sulla pelle, ridurre lo stress e mantenere una buona igiene del sonno. In alcuni casi, il medico può suggerire la tenuta di un diario dei sintomi, utile per correlare la comparsa dei pomfi con alimenti, farmaci, attività fisica o situazioni particolari. È fondamentale non sospendere o modificare terapie croniche per altre patologie (come antipertensivi o anticoagulanti) senza averne discusso con il medico, anche se si sospetta un possibile ruolo nell’orticaria: la valutazione del rapporto rischio-beneficio deve sempre essere individuale e guidata da uno specialista.
Quando l’orticaria è un’emergenza medica
Nella maggior parte dei casi, l’orticaria è fastidiosa ma non pericolosa per la vita. Tuttavia, esistono situazioni in cui i pomfi e, soprattutto, l’angioedema si inseriscono in un quadro di reazione allergica sistemica (anafilassi) o di coinvolgimento delle vie aeree, che richiede un intervento immediato. Segnali di allarme importanti sono la comparsa di difficoltà respiratoria (fiato corto, respiro sibilante), senso di costrizione alla gola, difficoltà a deglutire, voce rauca o cambiata, gonfiore marcato di lingua, labbra o volto, sensazione di svenimento, vertigini, sudorazione fredda, pallore, battito cardiaco molto accelerato o irregolare. In presenza di questi sintomi, è necessario chiamare subito il numero di emergenza e recarsi al pronto soccorso.
Un altro elemento che deve far sospettare una reazione grave è la rapidità di insorgenza dei sintomi dopo l’esposizione a un possibile allergene (per esempio puntura di insetto, assunzione di un farmaco o di un alimento noto per causare allergie). Se, oltre ai pomfi, compaiono nausea, vomito, crampi addominali, diarrea, sensazione di “testa leggera” o perdita di coscienza, il quadro può essere compatibile con anafilassi, una condizione potenzialmente letale che richiede trattamento urgente con farmaci specifici in ambiente ospedaliero. In soggetti con storia di anafilassi, il medico può prescrivere un autoiniettore di adrenalina da utilizzare in caso di nuova reazione grave: è fondamentale che il paziente e i familiari siano istruiti sul suo corretto impiego.
Anche in assenza di sintomi sistemici importanti, un angioedema che coinvolge il volto, in particolare labbra, lingua e palpebre, merita attenzione medica urgente, perché può evolvere rapidamente verso un interessamento delle vie aeree. Questo vale sia per l’angioedema associato a orticaria istaminergica, sia per forme non istaminergiche (come l’angioedema ereditario o quello da ACE-inibitori). In questi casi, non è sufficiente assumere un antistaminico “fai da te”: è necessario un inquadramento rapido in pronto soccorso per valutare la necessità di monitoraggio, terapia endovenosa o supporto respiratorio.
Infine, anche un’orticaria apparentemente “semplice” ma persistente, che non risponde ai trattamenti di prima linea o che si associa a febbre, dolori articolari, malessere generale, perdita di peso o altre manifestazioni sistemiche, richiede una valutazione specialistica. In rari casi, infatti, quadri simili all’orticaria possono essere espressione di vasculiti, malattie autoimmuni o altre patologie sistemiche che necessitano di indagini specifiche e terapie mirate. In sintesi, è bene considerare l’orticaria un’emergenza quando: coinvolge le vie aeree o la circolazione, si associa a sintomi sistemici gravi, o compare in un contesto di reazione allergica acuta importante.
In conclusione, le macchie dell’orticaria sono pomfi pruriginosi, fugaci e migranti, che possono presentarsi in forme acute o croniche e talvolta associarsi ad angioedema. Riconoscerne l’aspetto tipico, conoscere le principali cause e i fattori scatenanti, comprendere il ruolo degli antistaminici (come la cetirizina contenuta in Formistin) e sapere quando i sintomi rappresentano un’emergenza medica sono passi fondamentali per una gestione consapevole. In presenza di dubbi, sintomi persistenti o segni di allarme, il riferimento rimane sempre il medico curante e, quando necessario, lo specialista in allergologia o dermatologia.
Per approfondire
AIFA – Nota 89 offre un inquadramento istituzionale sull’uso degli antistaminici sistemici, inclusa la cetirizina, nelle patologie allergiche come l’orticaria persistente, con indicazioni sulla prescrizione a carico del SSN.
The EAACI/GA²LEN/EDF/WAO guideline for the definition, classification, diagnosis and management of urticaria presenta le linee guida internazionali più citate su definizione, classificazione, diagnosi e gestione dell’orticaria, utili per approfondire gli aspetti clinici e terapeutici.
The international WAO/EAACI guideline for the management of hereditary angioedema – The 2021 revision and update descrive in dettaglio le caratteristiche cliniche e la gestione dell’angioedema ereditario, distinguendolo dalle forme istaminergiche associate a orticaria.