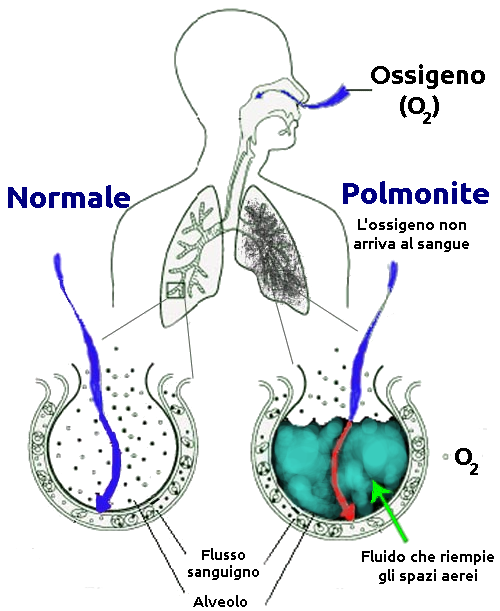
Introduzione: La polmonite è un’infezione polmonare che può colpire chiunque, ma nei soggetti a rischio, come gli anziani, le persone con malattie croniche o immunodepressi, può avere conseguenze gravi. La gestione della polmonite in queste popolazioni richiede un approccio multidisciplinare e tempestivo. È fondamentale comprendere i fattori di rischio, le modalità di diagnosi e le opzioni terapeutiche disponibili per garantire la migliore assistenza possibile.
1. Introduzione alla polmonite nei soggetti a rischio
La polmonite è una condizione medica seria che comporta l’infiammazione dei polmoni, spesso causata da infezioni batteriche, virali o fungine. Nei soggetti a rischio, la polmonite può progredire rapidamente, portando a complicazioni come l’insufficienza respiratoria o sepsi. La tempestività nella diagnosi e nel trattamento è cruciale per migliorare gli esiti clinici.
Nei pazienti vulnerabili, la risposta immunitaria è compromessa, il che aumenta la probabilità di sviluppare polmonite. Le manifestazioni cliniche possono variare, rendendo difficile la diagnosi precoce. È essenziale che i medici siano vigili e considerino la polmonite come una possibile diagnosi in caso di sintomi respiratori.
Il riconoscimento dei sintomi è fondamentale. I segni più comuni includono tosse, febbre, difficoltà respiratorie e dolore toracico. Tuttavia, nei soggetti a rischio, i sintomi possono essere più sfumati, richiedendo un’analisi più approfondita. La formazione continua del personale sanitario è quindi indispensabile per migliorare la diagnosi.
Infine, la polmonite non è solo una questione di salute individuale, ma ha anche un impatto significativo sul sistema sanitario. La gestione efficace della polmonite nei soggetti a rischio può ridurre i costi sanitari e migliorare la qualità della vita di questi pazienti.
2. Fattori di rischio e popolazioni vulnerabili
I fattori di rischio per la polmonite includono età avanzata, presenza di malattie croniche come diabete, malattie cardiache o polmonari, e condizioni immunosoppressive. Questi fattori aumentano la suscettibilità alle infezioni e complicazioni. Inoltre, stili di vita come il fumo e la sedentarietà possono contribuire a un maggiore rischio.
Le popolazioni vulnerabili comprendono gli anziani, i bambini piccoli e le persone con patologie preesistenti. In particolare, gli anziani presentano una risposta immunitaria meno efficace, rendendoli più suscettibili alle infezioni. La consapevolezza di questi fattori è fondamentale per la prevenzione e la gestione della polmonite.
Anche i pazienti ricoverati in ospedale o in strutture di assistenza a lungo termine sono a rischio elevato. Le infezioni acquisite in ospedale possono essere più gravi e richiedere un trattamento più intensivo. La sorveglianza attiva in questi contesti è cruciale per prevenire focolai di polmonite.
Infine, la polmonite può avere un impatto sproporzionato su gruppi socioeconomici svantaggiati, dove l’accesso alle cure sanitarie è limitato. Affrontare le disuguaglianze nella salute è essenziale per ridurre l’incidenza della polmonite in queste popolazioni.
3. Diagnosi precoce della polmonite nei pazienti a rischio
La diagnosi precoce della polmonite è fondamentale per garantire un trattamento efficace. Un approccio sistematico che include l’anamnesi, l’esame fisico e indagini diagnostiche appropriate è essenziale. I medici devono prestare particolare attenzione ai sintomi respiratori, specialmente nei soggetti a rischio.
Le indagini diagnostiche possono includere radiografie del torace, esami del sangue e, in alcuni casi, TAC toracica. La radiografia del torace è uno strumento chiave per confermare la presenza di infiltrati polmonari. Tuttavia, è importante considerare che non tutte le forme di polmonite possono essere visibili tramite imaging.
Inoltre, i test microbiologici, come le colture di espettorato, possono aiutare a identificare il patogeno responsabile. La conoscenza dei patogeni prevalenti in base alla popolazione e alla localizzazione geografica può guidare la terapia antibiotica iniziale.
Infine, la comunicazione tra i vari professionisti sanitari è cruciale. Un approccio multidisciplinare che coinvolge medici di famiglia, pneumologi e infettivologi può migliorare la diagnosi e la gestione della polmonite nei pazienti a rischio.
4. Opzioni terapeutiche per la polmonite grave
Il trattamento della polmonite grave nei soggetti a rischio richiede un approccio aggressivo e tempestivo. La terapia antibiotica deve essere iniziata il prima possibile, idealmente entro le prime 4-6 ore dalla diagnosi. La scelta del farmaco deve basarsi sul patogeno sospettato e sulla gravità della malattia.
Nei casi di polmonite acquisita in comunità, antibiotici come la penicillina o le cefalosporine possono essere efficaci. Tuttavia, nei pazienti con polmonite acquisita in ospedale, è necessario un approccio più mirato, spesso includendo antibiotici a spettro più ampio. Il monitoraggio della risposta al trattamento è essenziale per adattare la terapia.
In aggiunta alla terapia antibiotica, il supporto respiratorio può essere necessario. Nei casi di insufficienza respiratoria, l’ossigenoterapia o la ventilazione meccanica possono essere indispensabili. È fondamentale monitorare costantemente i parametri vitali e la saturazione di ossigeno.
Infine, la gestione delle complicazioni è un aspetto cruciale nel trattamento della polmonite grave. Interventi come il drenaggio di raccolte pleuriche o la gestione della sepsi possono essere necessari per migliorare gli esiti clinici e ridurre la mortalità.
5. Importanza della prevenzione e delle vaccinazioni
La prevenzione della polmonite è fondamentale, specialmente nei soggetti a rischio. Le vaccinazioni rappresentano uno strumento chiave per ridurre l’incidenza della malattia. Vaccini come quello contro il pneumococco e l’influenza devono essere somministrati regolarmente a queste popolazioni.
La vaccinazione contro il pneumococco è particolarmente importante, poiché questo batterio è una delle principali cause di polmonite. Le linee guida raccomandano la vaccinazione per gli anziani e per coloro con condizioni di salute preesistenti. La vaccinazione antinfluenzale è altrettanto cruciale, poiché l’influenza può predisporre a infezioni polmonari secondarie.
Oltre alle vaccinazioni, altre misure preventive includono l’educazione alla salute, la promozione di stili di vita sani e l’adozione di pratiche igieniche. La promozione della salute respiratoria può contribuire a ridurre il rischio di polmonite nei soggetti vulnerabili.
Infine, la sorveglianza epidemiologica è essenziale per monitorare l’incidenza della polmonite e l’efficacia delle strategie preventive. Investire in programmi di prevenzione può ridurre significativamente il carico di questa malattia nelle popolazioni a rischio.
6. Follow-up e gestione a lungo termine della polmonite
Il follow-up dopo un episodio di polmonite è cruciale, specialmente nei soggetti a rischio. È importante monitorare eventuali complicazioni, come la fibrosi polmonare o la riduzione della funzionalità respiratoria. I pazienti dovrebbero essere sottoposti a controlli regolari per valutare la loro salute polmonare.
La riabilitazione polmonare può essere un’opzione utile per migliorare la qualità della vita dei pazienti. Programmi di esercizio fisico e educazione possono aiutare a ripristinare la funzionalità polmonare e ridurre la dispnea. È fondamentale personalizzare questi programmi in base alle esigenze individuali.
Inoltre, la gestione delle comorbidità è essenziale. Condizioni come il diabete o le malattie cardiache devono essere monitorate e trattate adeguatamente per prevenire recidive di polmonite. Un approccio integrato alla salute del paziente può migliorare gli esiti a lungo termine.
Infine, l’educazione del paziente e dei familiari è fondamentale per garantire una gestione efficace della salute. Informare i pazienti sui segni di allerta e sull’importanza delle visite di follow-up può prevenire complicazioni future.
Conclusioni: La gestione della polmonite nei soggetti a rischio richiede un approccio multidisciplinare e una tempestiva diagnosi e trattamento. La prevenzione attraverso vaccinazioni e stili di vita sani è fondamentale per ridurre l’incidenza della malattia. Un follow-up adeguato e la gestione delle comorbidità possono migliorare significativamente gli esiti clinici e la qualità della vita dei pazienti.
Per approfondire
- Ministero della Salute – Polmonite – Informazioni ufficiali sulla polmonite e le sue implicazioni.
- Organizzazione Mondiale della Sanità – Polmonite – Risorse e linee guida globali sulla prevenzione e gestione della polmonite.
- Centers for Disease Control and Prevention – Pneumonia – Informazioni dettagliate sulla polmonite e le strategie di prevenzione negli Stati Uniti.
- European Centre for Disease Prevention and Control – Pneumonia – Risorse e report sulla polmonite in Europa.
- National Health Service – Pneumonia – Informazioni utili e consigli per la gestione della polmonite nel Regno Unito.