In molte regioni d’Italia la primavera coincide con l’inizio dei sintomi per chi soffre di allergie stagionali: naso che cola, starnuti a raffica, occhi che bruciano e una stanchezza che può farsi sentire per tutta la giornata. Capire quali allergie sono più frequenti in questo periodo e come si manifestano è fondamentale per distinguere un semplice raffreddore da un quadro allergico e per gestire al meglio la propria salute respiratoria.
Le allergie primaverili sono legate soprattutto ai pollini dispersi nell’aria, ma l’intensità e la durata dei disturbi cambiano in base alla zona geografica, al meteo e alla sensibilità individuale. In questo articolo analizziamo i principali allergeni di stagione, i sintomi più comuni, le strategie di prevenzione e i trattamenti disponibili, oltre ai segnali che indicano quando è opportuno rivolgersi al medico o allo specialista in allergologia.
Allergie Primaverili
Con “allergie primaverili” si indicano soprattutto le allergie respiratorie causate dai pollini di alberi, erbe e piante che fioriscono tra la fine dell’inverno e l’inizio dell’estate. La forma clinica più tipica è la rinite allergica, spesso chiamata anche “raffreddore da fieno”: una infiammazione della mucosa nasale scatenata dal contatto con allergeni aerodispersi. In questo periodo, molte persone iniziano a notare sintomi ricorrenti ogni anno, spesso negli stessi mesi, segno che il sistema immunitario reagisce in modo eccessivo a sostanze di per sé innocue come i granuli di polline.
In Italia, la stagione pollinica primaverile è dominata da diversi gruppi di piante. Tra gli alberi, sono frequenti i pollini di betulla, ontano, nocciolo e cipresso, che possono iniziare a circolare già tra fine inverno e inizio primavera. Successivamente, entrano in gioco le graminacee (erbe spontanee diffuse in prati e campi) e la parietaria, una pianta molto comune nelle aree urbane e costiere, particolarmente rilevante in alcune regioni del Centro-Sud. La combinazione di questi pollini fa sì che, per molte persone, i sintomi possano protrarsi per diverse settimane o mesi, con picchi che variano a seconda dell’andamento stagionale.
Non tutte le allergie primaverili sono uguali: alcune persone sono sensibilizzate a un solo tipo di polline, altre a più specie vegetali. Questo significa che il calendario dei disturbi può essere diverso da individuo a individuo. Inoltre, chi soffre di rinite allergica può presentare anche congiuntivite allergica (infiammazione degli occhi) e, in una quota di casi, sintomi respiratori più bassi come tosse, senso di costrizione al petto o respiro sibilante, che possono indicare un coinvolgimento asmatico. Per questo, le allergie stagionali non vanno sottovalutate: oltre al fastidio immediato, possono influire sulla qualità del sonno, sulla concentrazione e sulle attività quotidiane.
L’intensità delle allergie primaverili è influenzata da diversi fattori ambientali. Le giornate secche, soleggiate e ventose favoriscono la dispersione dei pollini nell’aria, mentre la pioggia tende a “lavarli” temporaneamente, riducendo i sintomi per qualche ora o giorno. I cambiamenti climatici, con stagioni più miti e periodi di fioritura prolungati, stanno contribuendo in molte aree del mondo a un aumento della durata e della concentrazione dei pollini nell’aria, con un impatto potenzialmente maggiore su chi è allergico. Anche il contesto urbano, l’inquinamento atmosferico e la presenza di piante ornamentali allergeniche possono modulare l’esposizione e la risposta dell’organismo.
Sintomi Comuni delle Allergie
I sintomi più tipici delle allergie primaverili interessano naso, occhi e, in alcuni casi, le vie respiratorie inferiori. A livello nasale, la rinite allergica si manifesta con starnuti ripetuti, prurito al naso, naso che cola (rinorrea acquosa) e congestione, cioè la sensazione di “naso chiuso”. Spesso i disturbi sono bilaterali, compaiono in modo improvviso dopo l’esposizione all’aria aperta e tendono a migliorare, almeno parzialmente, quando ci si allontana dall’ambiente ricco di pollini, ad esempio chiudendo le finestre o rientrando in casa dopo una passeggiata in campagna.
Gli occhi sono un altro bersaglio frequente: la congiuntivite allergica provoca arrossamento, prurito intenso, lacrimazione abbondante e talvolta fotofobia, cioè fastidio alla luce. A differenza delle congiuntiviti infettive, di solito non è presente secrezione purulenta densa, ma piuttosto lacrime chiare e sensazione di sabbia negli occhi. Spesso i sintomi oculari si associano a quelli nasali, configurando il quadro di rinocongiuntivite allergica, che può rendere difficile leggere, lavorare al computer o guidare, soprattutto nelle giornate di massima concentrazione pollinica.
In alcune persone, soprattutto se già affette da asma o con una predisposizione familiare, l’esposizione ai pollini può scatenare o peggiorare sintomi respiratori più profondi. Tosse secca, respiro sibilante (un fischio durante l’espirazione), senso di costrizione al petto e fiato corto durante lo sforzo possono indicare un coinvolgimento bronchiale. In questi casi si parla spesso di asma allergica, una condizione che richiede una valutazione medica accurata e un piano di gestione specifico, perché le riacutizzazioni asmatiche possono essere potenzialmente serie se non trattate in modo adeguato.
Un aspetto importante è distinguere i sintomi allergici da quelli di un raffreddore comune o di altre infezioni respiratorie acute. Nelle allergie, la febbre è in genere assente, il muco è chiaro e acquoso, e i disturbi tendono a ripresentarsi ogni anno nello stesso periodo, spesso migliorando rapidamente con l’uso di farmaci antiallergici prescritti dal medico. Nelle infezioni virali, invece, possono comparire febbre, malessere generale, dolori muscolari, mal di gola e secrezioni nasali più dense e colorate. La durata è spesso limitata a pochi giorni o un paio di settimane, mentre le allergie possono persistere per l’intera stagione pollinica, con andamento fluttuante in base all’esposizione.
Prevenzione e Trattamenti
La gestione delle allergie primaverili si basa su tre pilastri: ridurre l’esposizione ai pollini, adottare comportamenti quotidiani mirati e, quando indicato, utilizzare trattamenti farmacologici o specifici percorsi terapeutici sotto controllo medico. La prevenzione non farmacologica parte dalla consapevolezza del proprio “calendario” allergico: sapere in quali mesi compaiono i sintomi aiuta a programmare alcune strategie, come limitare le attività all’aperto nelle giornate di picco pollinico, tenere chiuse le finestre nelle ore centrali della giornata e preferire l’uso di condizionatori con filtri adeguati, da manutenere regolarmente.
Altri accorgimenti utili includono fare la doccia e cambiare i vestiti dopo essere stati a lungo all’aperto, per rimuovere i pollini depositati su pelle e capelli, ed evitare di stendere il bucato all’esterno durante la stagione di massima fioritura, perché i tessuti possono trattenere grandi quantità di allergeni. In auto, è consigliabile viaggiare con i finestrini chiusi e utilizzare, se disponibile, il ricircolo dell’aria interna con filtri antipolline adeguati. Anche la pulizia domestica può fare la differenza: aspirare con apparecchi dotati di filtri ad alta efficienza e ridurre gli accumuli di polvere contribuisce a limitare l’insieme di allergeni presenti nell’ambiente.
Per quanto riguarda i trattamenti farmacologici, il medico può valutare l’impiego di diverse categorie di farmaci antiallergici, in base alla gravità e al tipo di sintomi. Gli antistaminici di seconda generazione, disponibili in compresse o sciroppi, sono spesso utilizzati per ridurre starnuti, prurito e rinorrea, con un profilo di sonnolenza generalmente inferiore rispetto ai farmaci più datati. Gli spray nasali a base di corticosteroidi topici rappresentano un cardine nella terapia della rinite allergica moderata-grave, perché agiscono direttamente sulla mucosa nasale riducendo l’infiammazione. Colliri antiallergici possono essere prescritti per la congiuntivite, mentre nei casi con coinvolgimento asmatico il medico può indicare broncodilatatori e farmaci antinfiammatori inalatori specifici.
In alcune situazioni, soprattutto quando i sintomi sono importanti, ricorrenti e poco controllati dalle terapie sintomatiche, lo specialista allergologo può proporre un percorso di immunoterapia allergene-specifica (talvolta chiamata “vaccino per l’allergia”). Si tratta di una strategia che prevede la somministrazione controllata e progressiva dell’allergene responsabile, per modulare la risposta del sistema immunitario nel tempo. L’immunoterapia richiede una diagnosi precisa, tempi lunghi e un attento monitoraggio, ma può ridurre in modo significativo i sintomi e il bisogno di farmaci in molti pazienti selezionati. È fondamentale che ogni decisione terapeutica sia presa insieme al medico, evitando il fai-da-te e l’uso prolungato di farmaci da banco senza supervisione.
Quando Consultare un Medico
Rivolgersi al medico è importante ogni volta che i sintomi allergici interferiscono con la qualità della vita, il sonno, lo studio o il lavoro. Se naso chiuso, starnuti, prurito e lacrimazione sono presenti per molte ore al giorno, per diversi giorni alla settimana, o se costringono a modificare in modo significativo le proprie abitudini, è opportuno programmare una visita. Il medico di medicina generale può effettuare una prima valutazione, escludere altre cause (come infezioni respiratorie o patologie nasali strutturali) e, se necessario, indirizzare allo specialista in allergologia o otorinolaringoiatria per approfondimenti diagnostici.
È particolarmente importante consultare il medico se compaiono sintomi respiratori come tosse persistente, respiro sibilante, senso di costrizione al petto o difficoltà a respirare durante lo sforzo o anche a riposo. Questi segnali possono indicare un coinvolgimento asmatico, che richiede una gestione specifica per prevenire riacutizzazioni e complicanze. Anche episodi di peggioramento improvviso, con necessità di recarsi al pronto soccorso o di utilizzare frequentemente farmaci broncodilatatori di salvataggio, sono campanelli d’allarme che non vanno ignorati. Una diagnosi precoce di asma allergica consente di impostare un piano terapeutico personalizzato e di ridurre il rischio di crisi gravi.
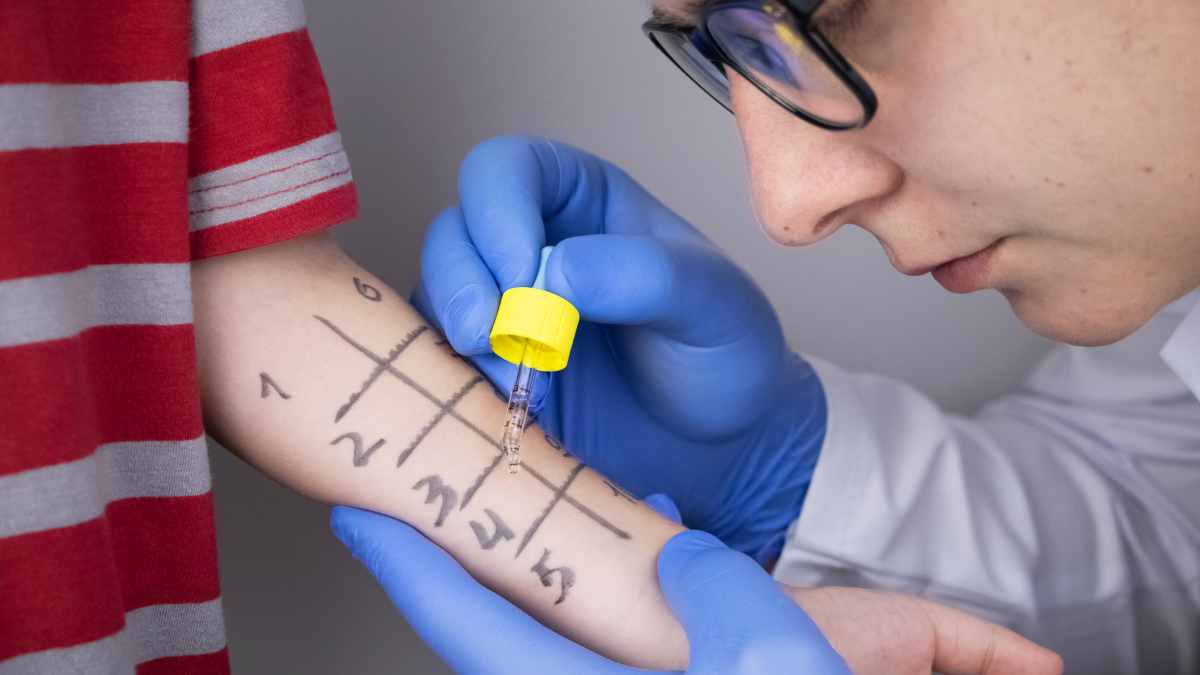
Un altro motivo per chiedere una valutazione specialistica è la presenza di dubbi diagnostici: quando non è chiaro se i sintomi siano dovuti ad allergia, a infezioni ricorrenti o ad altre condizioni (come polipi nasali, deviazione del setto, rinosinusiti croniche), gli esami allergologici e, se indicato, gli accertamenti strumentali possono aiutare a fare chiarezza. Test cutanei (prick test) e dosaggi di IgE specifiche nel sangue, eseguiti e interpretati da personale esperto, permettono di identificare gli allergeni responsabili e di pianificare strategie di evitamento e, se appropriato, immunoterapia.
Infine, è consigliabile consultare il medico prima di intraprendere o modificare autonomamente terapie antiallergiche, soprattutto in presenza di altre patologie, gravidanza, allattamento o uso concomitante di più farmaci. Anche se molti medicinali per le allergie sono facilmente reperibili, non sono privi di effetti collaterali o interazioni. Un confronto con il professionista consente di scegliere il trattamento più adatto, di definire la durata della terapia e di programmare eventuali controlli nel tempo, in un’ottica di gestione a lungo termine delle allergie stagionali.
In sintesi, in questo periodo dell’anno le allergie più frequenti sono quelle ai pollini di alberi, graminacee e parietaria, responsabili di rinite, congiuntivite e, in alcuni casi, asma allergica. Riconoscere i sintomi, distinguerli dalle infezioni respiratorie e adottare strategie di prevenzione e trattamento, sempre in accordo con il medico, permette di ridurre in modo significativo l’impatto dei disturbi sulla vita quotidiana. Un’attenzione particolare va riservata ai segnali di allarme respiratori e alla possibilità di un coinvolgimento asmatico, che richiede una presa in carico strutturata e continuativa.
Per approfondire
Allergens and Pollen – CDC Scheda istituzionale (in inglese) che spiega cosa sono i pollini, come agiscono come allergeni aerodispersi e in che modo i cambiamenti climatici influenzano durata e intensità delle stagioni polliniche.
Pollen and Your Health – CDC Approfondimento (in inglese) sui sintomi della “febbre da fieno”, sulla congiuntivite allergica e sull’impatto dell’esposizione ai pollini sulla salute respiratoria, con particolare attenzione alle persone asmatiche.
Covid-19, i rischi per chi soffre di allergie ai pollini e asma – Ministero della Salute Pagina istituzionale che inquadra rinite allergica e asma da pollini nella popolazione italiana, descrivendo sintomi tipici e possibili implicazioni respiratorie.
RespiVirNet – Sistema di sorveglianza delle infezioni respiratorie acute – Ministero della Salute Documento tecnico utile per comprendere come vengono monitorate le infezioni respiratorie acute in Italia e per distinguere i quadri infettivi dalle manifestazioni allergiche stagionali.
Allergie alimentari e sicurezza del consumatore – Ministero della Salute Linea di indirizzo che, pur focalizzata sulle allergie alimentari, offre un quadro generale sull’approccio istituzionale alle allergie, dalla diagnosi alla prevenzione e gestione clinica.