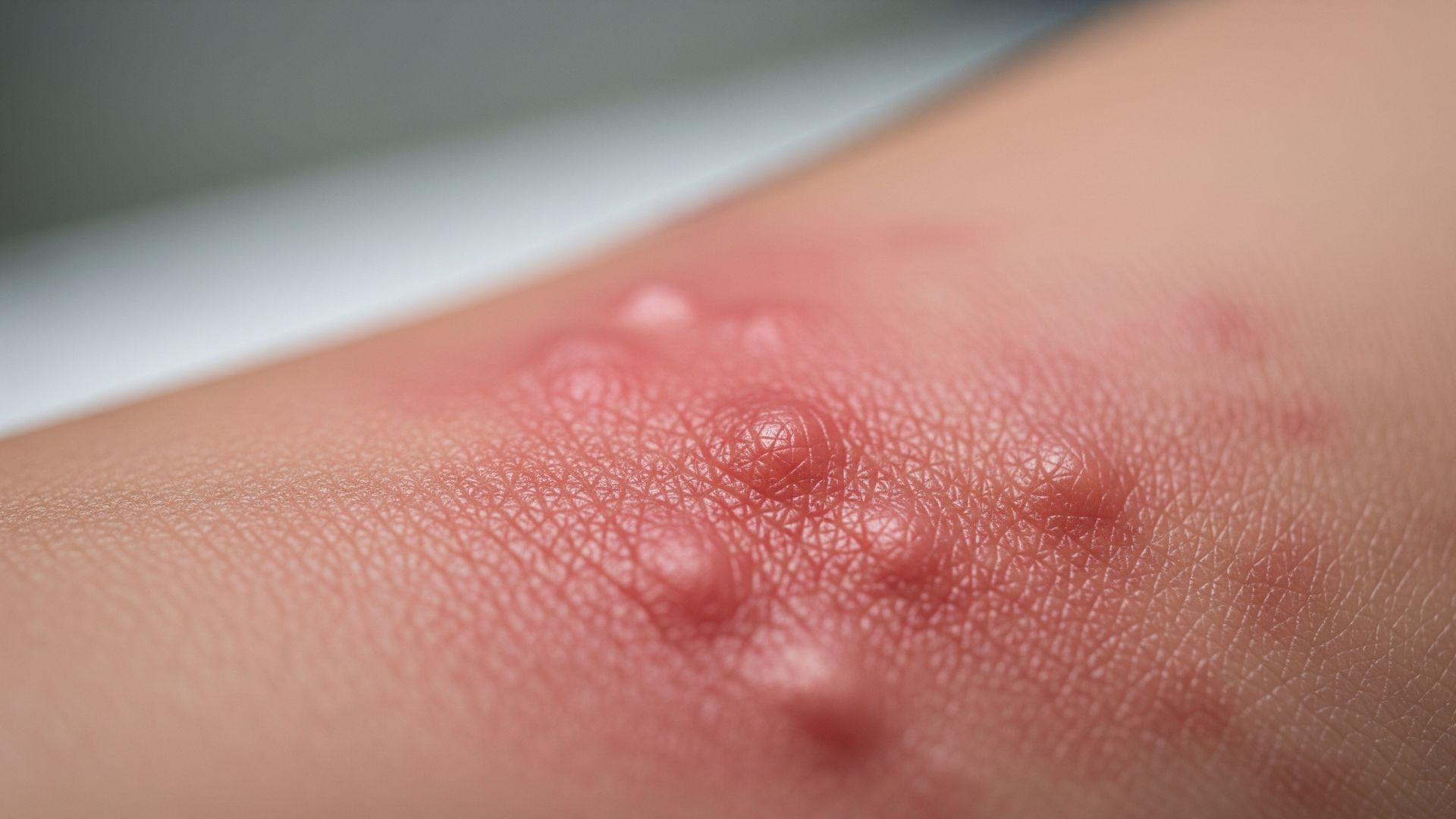
L’orticaria è una condizione cutanea molto frequente, caratterizzata dalla comparsa improvvisa di pomfi pruriginosi, cioè rilievi della pelle simili a “ponfi di zanzara”, che tendono a scomparire e ricomparire in sedi diverse. Può presentarsi in forma acuta, legata per esempio a infezioni o assunzione di farmaci, oppure in forma cronica, quando i sintomi persistono o si ripresentano per più di sei settimane. Anche se nella maggior parte dei casi non è pericolosa per la vita, l’orticaria può avere un impatto importante sulla qualità del sonno, sul benessere psicologico e sulle attività quotidiane.
Capire come riconoscere i sintomi, individuare i possibili fattori scatenanti e conoscere le opzioni di trattamento disponibili è fondamentale per gestire al meglio l’orticaria e ridurre il rischio di recidive. Questa guida offre una panoramica aggiornata e basata sulle evidenze scientifiche su sintomi, cause, terapie farmacologiche e rimedi complementari, con particolare attenzione alle strategie di prevenzione e di gestione quotidiana. Le informazioni fornite sono di carattere generale e non sostituiscono il parere del medico o del dermatologo, figure di riferimento per una valutazione personalizzata.
Sintomi dell’orticaria
Il sintomo cardine dell’orticaria è la comparsa di pomfi, cioè lesioni rilevate, di colore rosato o rossastro, spesso con un alone più chiaro al centro, che possono variare da pochi millimetri a diversi centimetri di diametro. Queste lesioni sono tipicamente molto pruriginose, con un fastidio che può diventare intenso soprattutto nelle ore serali e notturne, disturbando il sonno. Una caratteristica importante è la transitorietà: il singolo pomfo tende a scomparire entro 24 ore, spesso anche in poche ore, ma nuovi pomfi possono comparire in altre zone del corpo, dando l’impressione di un’eruzione “migrante”.
Oltre ai pomfi superficiali, in alcuni casi può comparire angioedema, cioè un gonfiore più profondo dei tessuti, che interessa soprattutto palpebre, labbra, mani, piedi o genitali. L’angioedema può essere doloroso o dare una sensazione di tensione e bruciore, più che di prurito, e tende a risolversi più lentamente rispetto ai pomfi, nell’arco di 24–72 ore. Quando il gonfiore interessa la lingua o la gola, può associarsi a difficoltà respiratoria o sensazione di costrizione, situazioni che richiedono un intervento medico urgente per escludere una reazione allergica grave.
Dal punto di vista soggettivo, chi soffre di orticaria riferisce spesso non solo prurito, ma anche bruciore, pizzicore o dolore lieve nelle aree colpite. Il grattamento continuo può determinare piccole escoriazioni e aumentare ulteriormente l’irritazione cutanea, creando un circolo vizioso difficile da interrompere. Nei casi di orticaria cronica, il prurito persistente può interferire con il riposo notturno, ridurre la concentrazione durante il giorno e contribuire a irritabilità, ansia o umore depresso. Per questo motivo, la valutazione dei sintomi non dovrebbe limitarsi all’aspetto cutaneo, ma considerare anche l’impatto complessivo sulla qualità di vita.
Clinicamente si distinguono diverse forme di orticaria in base alla durata e ai fattori scatenanti. L’orticaria acuta dura meno di sei settimane ed è spesso legata a infezioni, farmaci o alimenti. L’orticaria cronica spontanea, invece, persiste oltre le sei settimane senza un trigger esterno evidente e può avere una base autoimmune o autoallergica. Esistono poi le orticarie inducibili, in cui i pomfi compaiono in risposta a stimoli fisici come pressione, freddo, calore, acqua o esercizio fisico. Riconoscere il tipo di orticaria aiuta il medico a impostare gli accertamenti e il percorso terapeutico più appropriato.
Cause e fattori scatenanti
Alla base dell’orticaria vi è l’attivazione dei mastociti cutanei, cellule del sistema immunitario che, quando stimolate, rilasciano istamina e altre sostanze infiammatorie. Questo rilascio provoca vasodilatazione, aumento della permeabilità dei vasi sanguigni e irritazione delle terminazioni nervose, con la comparsa di pomfi e prurito. Nelle forme acute, l’attivazione mastocitaria è spesso conseguenza di una reazione immunologica a infezioni virali o batteriche, farmaci (per esempio antibiotici, antinfiammatori non steroidei, alcuni analgesici) o alimenti. In molti casi, tuttavia, nonostante un’anamnesi accurata, non è possibile identificare un singolo fattore responsabile.
Nell’orticaria cronica spontanea, che dura oltre sei settimane, le cause sono più complesse e spesso non riconducibili a un’allergia classica. Le evidenze più recenti indicano che in una quota significativa di pazienti è presente un meccanismo autoimmune o autoallergico: il sistema immunitario produce anticorpi diretti contro componenti dei mastociti o contro le IgE, innescando un’attivazione persistente. In altri casi, l’orticaria cronica può essere associata a malattie tiroidee autoimmuni, infezioni croniche, disturbi gastrointestinali o altre condizioni infiammatorie sistemiche, anche se il nesso causale non è sempre chiaro e varia da persona a persona.
Esistono poi numerosi fattori scatenanti o aggravanti che, pur non essendo la causa primaria, possono favorire la comparsa o l’esacerbazione dei sintomi in soggetti predisposti. Tra questi rientrano lo stress psico-fisico, la mancanza di sonno, le variazioni ormonali, il consumo di alcol, l’assunzione di cibi ricchi di istamina o istamino-liberatori (come alcuni formaggi stagionati, insaccati, crostacei, pomodori, cioccolato), le infezioni respiratorie ricorrenti e l’uso di farmaci come FANS o ACE-inibitori. Anche fattori ambientali, come caldo eccessivo, sudorazione, sfregamento degli abiti o esposizione al freddo, possono agire da trigger nelle forme inducibili.
Un capitolo a parte riguarda le orticarie fisiche, in cui lo stimolo scatenante è ben identificabile: nel dermografismo sintomatico i pomfi compaiono dopo sfregamento o pressione sulla pelle; nell’orticaria da freddo dopo esposizione a basse temperature o immersione in acqua fredda; nell’orticaria colinergica dopo aumento della temperatura corporea per sforzo fisico, bagno caldo o emozioni intense. In questi casi, la prevenzione passa soprattutto attraverso il riconoscimento e l’evitamento, per quanto possibile, dello stimolo responsabile. È importante sottolineare che l’autodiagnosi può essere fuorviante e che la valutazione da parte di un dermatologo o allergologo è essenziale per distinguere l’orticaria da altre dermatosi pruriginose e impostare un percorso diagnostico-terapeutico adeguato. uso corretto delle pomate cortisoniche e antibiotiche
Trattamenti farmacologici
Il cardine del trattamento farmacologico dell’orticaria, secondo le principali linee guida internazionali, è rappresentato dagli antistaminici H1 di seconda generazione, non sedativi. Questi farmaci bloccano i recettori per l’istamina a livello cutaneo, riducendo prurito, numero e dimensioni dei pomfi. A differenza degli antistaminici di prima generazione, hanno minore effetto sedativo e un profilo di sicurezza più favorevole, per cui sono preferiti per l’uso continuativo. È importante sottolineare che, nelle forme croniche, gli antistaminici dovrebbero essere assunti in modo regolare e non solo “al bisogno”, per mantenere sotto controllo l’attività della malattia e prevenire le riacutizzazioni.
Quando la risposta agli antistaminici a dosaggio standard è insufficiente, le linee guida prevedono la possibilità, sotto stretto controllo medico, di aumentarne la dose fino a un multiplo della dose abituale, sempre utilizzando molecole di seconda generazione. Nei casi in cui, nonostante questa strategia, l’orticaria rimanga non controllata, si può ricorrere a terapie di seconda linea, come gli anticorpi monoclonali. Omalizumab, un anticorpo anti-IgE somministrato per via sottocutanea, è da anni una delle opzioni più consolidate per l’orticaria cronica spontanea refrattaria agli antistaminici, con numerose evidenze di efficacia e un profilo di sicurezza generalmente favorevole nel contesto del monitoraggio specialistico.
Negli ultimi anni sono emerse nuove molecole biologiche e piccole molecole orali in fase avanzata di studio, che mirano a bersagli specifici della cascata infiammatoria dell’orticaria. Tra queste, gli inibitori della tirosina chinasi di Bruton (BTK), come remibrutinib, hanno mostrato in studi di fase III una rapida riduzione dell’attività di malattia nei pazienti con orticaria cronica spontanea non controllata dagli antistaminici, aprendo prospettive interessanti per il futuro. Altri farmaci biologici, come dupilumab, già utilizzato per la dermatite atopica, stanno dimostrando efficacia in sottogruppi di pazienti con orticaria cronica, soprattutto in presenza di un profilo infiammatorio di tipo 2, ma il loro impiego rientra ancora in ambiti specialistici e in continua evoluzione.
In una minoranza di casi particolarmente resistenti, possono essere considerati farmaci immunosoppressori sistemici, come ciclosporina o metotrexato, che modulano in modo più ampio la risposta immunitaria. Queste terapie richiedono un attento bilancio tra benefici e rischi, con monitoraggio periodico di parametri ematochimici e pressori, e sono generalmente riservate a centri specialistici. L’uso di corticosteroidi sistemici, invece, dovrebbe essere limitato a brevi cicli nelle fasi di riacutizzazione severa, poiché un impiego prolungato è associato a importanti effetti collaterali. In parallelo alla terapia sistemica, in alcune situazioni selezionate il medico può valutare l’uso di preparazioni topiche, come pomate cortisoniche o cortisonico-antibiotiche, per gestire sovrainfezioni o infiammazioni localizzate, sempre evitando l’automedicazione prolungata. indicazioni e limiti della pomata Gentalyn Beta
Rimedi naturali
Accanto alle terapie farmacologiche, molte persone con orticaria cercano rimedi naturali o complementari per alleviare il prurito e migliorare il comfort cutaneo. È importante chiarire che, allo stato attuale delle conoscenze, nessun rimedio naturale può sostituire i farmaci raccomandati dalle linee guida, soprattutto nelle forme croniche o severe. Tuttavia, alcune misure non farmacologiche possono contribuire a ridurre il fastidio e a supportare la gestione complessiva della malattia. Tra queste, l’applicazione di impacchi freschi o panni umidi sulle aree più pruriginose può dare un sollievo temporaneo, riducendo la sensazione di bruciore e il desiderio di grattarsi. È preferibile evitare il ghiaccio diretto sulla pelle, che potrebbe peggiorare i sintomi nelle orticarie da freddo.
La scelta di detergenti delicati, privi di profumi e tensioattivi aggressivi, e di creme emollienti semplici, senza molte sostanze potenzialmente irritanti, aiuta a mantenere la barriera cutanea in buone condizioni. Una pelle ben idratata è meno soggetta a microlesioni da grattamento e può tollerare meglio gli stimoli esterni. Alcuni prodotti contenenti ingredienti lenitivi, come avena colloidale o aloe vera, possono risultare gradevoli per alcuni pazienti, ma la loro efficacia specifica sull’orticaria non è dimostrata in studi controllati; inoltre, in soggetti particolarmente sensibili, anche sostanze considerate “naturali” possono provocare irritazione o reazioni allergiche, per cui è prudente testarli su piccole aree.
Un altro ambito spesso citato è quello dell’alimentazione. In alcune persone, soprattutto con orticaria cronica, una dieta a basso contenuto di istamina o l’eliminazione temporanea di alimenti sospetti può essere valutata in collaborazione con il medico o il dietista, evitando restrizioni eccessive e non motivate. È sconsigliato intraprendere diete drastiche o auto-escludere interi gruppi alimentari senza supervisione, perché si rischiano carenze nutrizionali senza reali benefici. Più in generale, un’alimentazione equilibrata, ricca di frutta e verdura, povera di alcol e cibi ultraprocessati, contribuisce al benessere generale e può avere un effetto indiretto positivo anche sulla gestione dell’orticaria.
Le tecniche di gestione dello stress, come training autogeno, mindfulness, yoga dolce o respirazione diaframmatica, possono essere un valido complemento, soprattutto nei pazienti che notano un peggioramento dei sintomi in periodi di tensione emotiva o affaticamento. Lo stress non è di per sé la causa unica dell’orticaria, ma rappresenta un fattore aggravante riconosciuto e lavorare su questo aspetto può ridurre la frequenza e l’intensità delle riacutizzazioni. È bene ricordare che i rimedi naturali non sono privi di rischi: integratori a base di erbe, oli essenziali o prodotti “detox” possono interagire con i farmaci o scatenare reazioni cutanee. Prima di introdurre qualunque prodotto non prescritto, è opportuno confrontarsi con il proprio medico o farmacista, soprattutto in presenza di altre patologie o terapie in corso.
Prevenzione e gestione
La prevenzione dell’orticaria si basa innanzitutto sull’identificazione e sull’evitamento, per quanto possibile, dei fattori scatenanti individuali. Tenere un diario dei sintomi, annotando quando compaiono i pomfi, quali farmaci si stanno assumendo, cosa si è mangiato, eventuali infezioni recenti o situazioni di stress, può aiutare il medico a riconoscere pattern ricorrenti. In presenza di orticaria fisica, come quella da freddo o da pressione, misure pratiche come evitare bagni in acqua molto fredda, indossare abiti non troppo stretti e utilizzare strati protettivi in caso di esposizione a basse temperature possono ridurre significativamente gli episodi. Allo stesso modo, nelle forme in cui il calore e la sudorazione sono trigger, è utile preferire ambienti freschi, abbigliamento traspirante e attività fisica moderata con pause adeguate.
Un altro pilastro della gestione è l’aderenza alla terapia prescritta. Sospendere o modificare autonomamente i farmaci, soprattutto nelle forme croniche, può portare a un rapido ritorno dei sintomi e rendere più difficile il controllo successivo. È importante discutere con il medico eventuali dubbi su efficacia, sicurezza o durata del trattamento, piuttosto che ridurre le dosi da soli. In caso di comparsa di nuovi sintomi, come gonfiore marcato del volto o della gola, difficoltà respiratoria, senso di svenimento o dolore toracico, è necessario rivolgersi immediatamente al pronto soccorso, poiché potrebbe trattarsi di una reazione allergica sistemica che richiede intervento urgente.
Dal punto di vista dello stile di vita, alcune abitudini possono contribuire a mantenere la malattia più stabile. Dormire a sufficienza, mantenere orari regolari, praticare attività fisica compatibile con la propria condizione e dedicare tempo a tecniche di rilassamento aiuta a ridurre lo stress, che spesso agisce da amplificatore dei sintomi. Anche la scelta di cosmetici e prodotti per la casa ipoallergenici, privi di profumi intensi e coloranti, può essere utile per limitare gli stimoli irritativi sulla pelle. In caso di sovrainfezioni cutanee da grattamento o di altre dermatosi concomitanti, il medico può valutare l’uso mirato di trattamenti topici specifici, ricordando che pomate contenenti cortisone e antibiotico vanno utilizzate solo quando realmente indicate e per periodi limitati. indicazioni d’uso della pomata cortisonico-antibiotica
Infine, un aspetto spesso sottovalutato è il supporto psicologico. Vivere con un prurito cronico e con lesioni cutanee visibili può influire sull’autostima, sulle relazioni sociali e sulla performance lavorativa o scolastica. Condividere la propria esperienza con il medico, con gruppi di pazienti o con uno psicologo può aiutare a sviluppare strategie di coping più efficaci e a ridurre il senso di isolamento. La comunicazione aperta con il team sanitario è fondamentale: riportare in modo accurato l’andamento dei sintomi, gli effetti dei farmaci e le eventuali difficoltà quotidiane permette di adattare nel tempo il piano terapeutico, con l’obiettivo di raggiungere, quando possibile, una remissione completa o quasi completa dei sintomi e una buona qualità di vita.
In sintesi, l’orticaria è una condizione eterogenea che va da forme acute e autolimitanti a quadri cronici complessi, spesso con importante impatto sulla qualità di vita. Riconoscere precocemente i sintomi, distinguere le diverse tipologie di orticaria e rivolgersi a uno specialista consente di impostare un percorso diagnostico-terapeutico adeguato. Gli antistaminici di seconda generazione rappresentano il cardine del trattamento, ma nei casi refrattari sono disponibili opzioni avanzate, come i farmaci biologici, in continua evoluzione. Accanto alle terapie farmacologiche, misure di stile di vita, gestione dello stress e attenzione ai possibili trigger contribuiscono a ridurre la frequenza e l’intensità delle riacutizzazioni, con l’obiettivo di restituire alla persona il miglior benessere possibile.
Per approfondire
Fondazione IRCCS Ca’ Granda Policlinico di Milano – Scheda aggiornata sull’orticaria cronica, con spiegazione chiara di sintomi, cause e terapie disponibili secondo le più recenti evidenze cliniche.
Angolo del Dottorino – Orticaria: sintomi, cause, diagnosi e terapia – Sintesi divulgativa ma rigorosa delle linee guida internazionali EAACI/GA²LEN/EuroGuiDerm/APAAACI per la gestione dell’orticaria.
Pharmastar – Dupilumab nell’orticaria cronica spontanea – Aggiornamento sui risultati degli studi di fase III su dupilumab nei pazienti con orticaria cronica spontanea non controllata dagli antistaminici.
Pharmastar – Remibrutinib e rapido controllo dei sintomi – Approfondimento sugli studi REMIX-1 e REMIX-2 sugli inibitori di BTK come nuova opzione terapeutica per l’orticaria cronica spontanea refrattaria.
Microbiologia Italia – Orticaria cronica: cause, sintomi e trattamenti – Articolo divulgativo recente che riassume in modo accessibile i principali aspetti clinici e le strategie di gestione dell’orticaria cronica.