Se hai un abbonamento attivo ACCEDI QUI
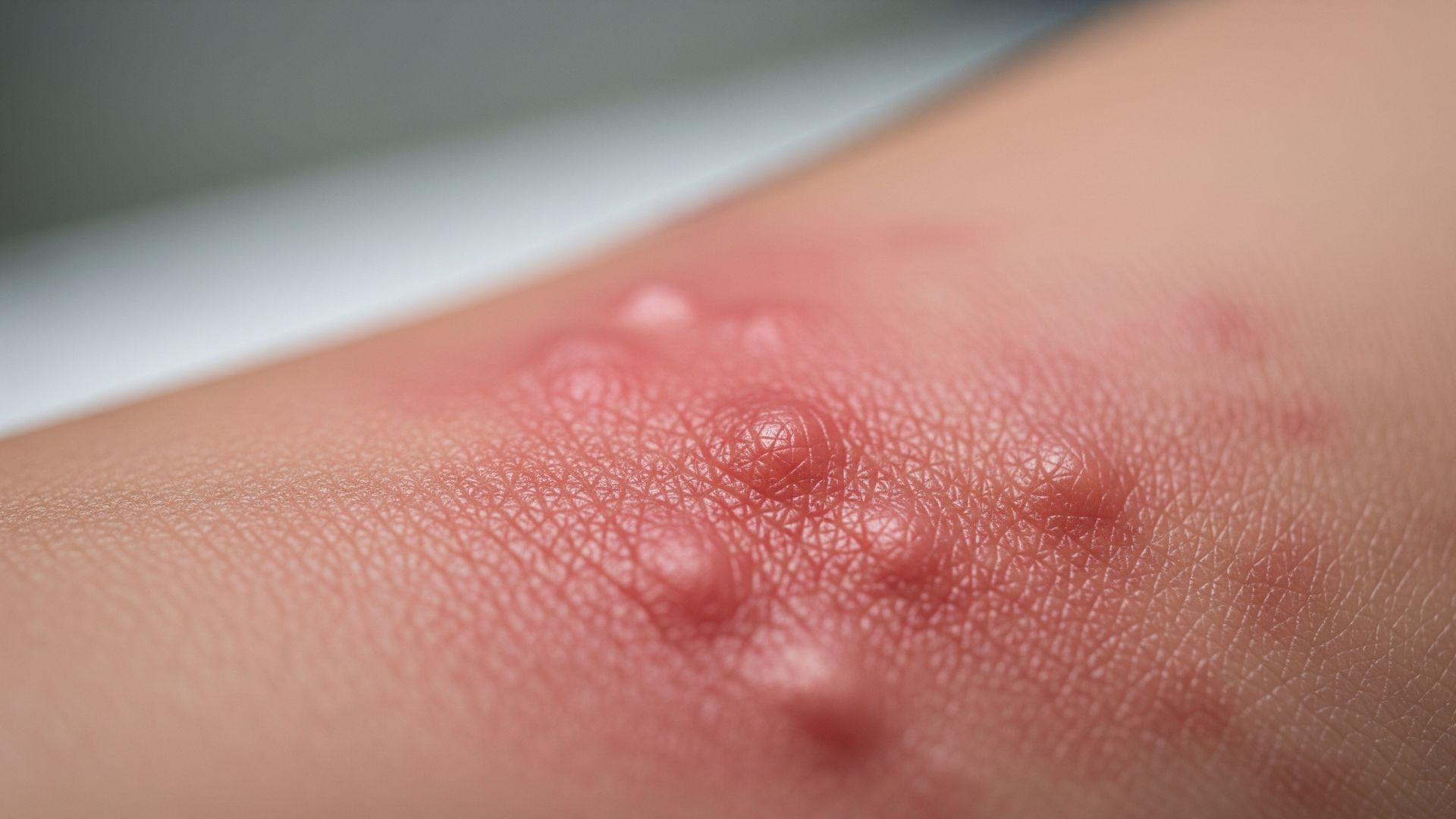
Le piaghe da decubito, o ulcere da pressione, sono lesioni della pelle e dei tessuti sottostanti che compaiono quando una zona del corpo rimane compressa a lungo contro una superficie, come il materasso o la sedia a rotelle. Rappresentano una complicanza frequente nelle persone allettate o con mobilità ridotta e possono diventare molto dolorose, infettarsi e rallentare in modo significativo il recupero globale della salute.
Evitare che le piaghe da decubito si formino è possibile nella maggior parte dei casi, a patto di mettere in atto strategie di prevenzione quotidiane e costanti. Conoscere le cause, riconoscere i primi segni sulla pelle e organizzare correttamente l’assistenza (in ospedale, in RSA o a domicilio) permette di ridurre in modo importante il rischio di ulcere da pressione e di proteggere la qualità di vita della persona fragile e di chi se ne prende cura.
Cause delle Piaghe da Decubito
Le piaghe da decubito sono causate principalmente da una pressione prolungata esercitata su una parte del corpo, che ostacola la circolazione del sangue nei tessuti. Quando il flusso sanguigno è ridotto o interrotto per troppo tempo, le cellule non ricevono ossigeno e nutrienti a sufficienza e iniziano a danneggiarsi fino a morire, dando origine alla lesione. Questo fenomeno è particolarmente evidente nelle zone dove l’osso è più vicino alla superficie cutanea, come il sacro, i talloni, le anche, le caviglie, le scapole e la parte posteriore della testa, soprattutto nelle persone molto magre o anziane.
Oltre alla pressione, giocano un ruolo importante anche forze di frizione e di scivolamento (shear). La frizione si verifica quando la pelle sfrega ripetutamente contro lenzuola, indumenti o superfici rigide, ad esempio quando il paziente viene trascinato sul letto invece che sollevato. Lo shear, invece, si ha quando la pelle rimane ferma contro il materasso mentre il corpo scivola verso il basso, come accade con la testata del letto sollevata: in questo caso i tessuti più profondi vengono stirati e compressi, danneggiando i vasi sanguigni. Questi meccanismi, sommati alla pressione, accelerano la comparsa delle ulcere da pressione e ne peggiorano la profondità.
Un’altra causa rilevante è rappresentata dall’umidità prolungata sulla pelle, dovuta a sudorazione abbondante, incontinenza urinaria o fecale, perdite da ferite o medicazioni non adeguate. L’umidità macera lo strato più superficiale della pelle, rendendola più fragile e vulnerabile a traumi minimi e alla colonizzazione da parte di batteri. Anche una scarsa igiene o, al contrario, l’uso eccessivo di detergenti aggressivi possono alterare il film idrolipidico cutaneo, riducendo la capacità della pelle di difendersi. In questo contesto, la combinazione di pressione, frizione e umidità crea le condizioni ideali per la formazione delle piaghe.
Esistono poi numerosi fattori di rischio generali che aumentano la probabilità di sviluppare piaghe da decubito: l’età avanzata, la malnutrizione o la disidratazione, le malattie croniche (come diabete, insufficienza cardiaca, patologie neurologiche), l’anemia, il fumo, la febbre prolungata e l’uso di alcuni farmaci che riducono la percezione del dolore o la vigilanza. Anche la ridotta sensibilità (per esempio dopo un ictus o in caso di lesioni midollari) fa sì che la persona non avverta il fastidio della pressione e non cambi spontaneamente posizione. Comprendere queste cause è fondamentale per impostare una prevenzione mirata e personalizzata, soprattutto nei contesti di lunga degenza o assistenza domiciliare.
Strategie di Prevenzione
La prevenzione delle piaghe da decubito si basa innanzitutto sulla riduzione regolare della pressione sulle zone a rischio. Nelle persone con immobilità prolungata è raccomandato cambiare posizione con una frequenza di circa ogni 2 ore, sia a letto sia in carrozzina, adattando il ritmo alle condizioni cliniche e alla tolleranza del paziente. Questo significa programmare veri e propri “giri di posizionamento”, alternando decubito supino, laterale destro e sinistro, e, quando possibile, posizione seduta. È importante che il cambio di posizione sia eseguito con tecniche corrette, evitando di trascinare la persona sul materasso per non aumentare frizione e shear, ma utilizzando teli di scorrimento o sollevatori quando disponibili.
Un ruolo centrale è svolto dai presidi antidecubito, come materassi a pressione alternata, sovramaterassi in schiuma ad alta densità, cuscini specifici per carrozzina, talloniere e supporti per gomiti. Questi dispositivi sono progettati per distribuire meglio il peso corporeo, riducendo i picchi di pressione sulle prominenze ossee e favorendo la microcircolazione cutanea. La scelta del presidio più adatto dipende dal grado di rischio, dal peso della persona, dal tipo di letto o sedia utilizzati e dalla durata prevista dell’allettamento. È fondamentale che tali ausili siano usati correttamente: un materasso antidecubito, ad esempio, perde efficacia se coperto da troppi strati di coperte o se la pressione interna non è regolata in base al peso del paziente.
La cura quotidiana della pelle è un altro pilastro della prevenzione. La pelle va ispezionata ogni giorno, soprattutto nelle zone a maggior rischio, alla ricerca di arrossamenti persistenti, indurimenti, vescicole o piccole abrasioni. Un arrossamento che non scompare dopo pochi minuti dal sollievo della pressione è spesso il primo segno di una piaga in formazione e richiede un intervento immediato (modifica della posizione, uso di cuscinetti di scarico, valutazione infermieristica). L’igiene deve essere accurata ma delicata: acqua tiepida, detergenti a pH fisiologico, asciugatura tamponata senza sfregare e applicazione, se necessario, di creme barriera nelle zone esposte a umidità (come area sacrale e perineale) per proteggere la pelle da urine e feci.
Infine, non va trascurato l’aspetto nutrizionale e dello stile di vita. Una dieta equilibrata, ricca di proteine di buona qualità, vitamine (in particolare A, C, E) e minerali come zinco e ferro, contribuisce a mantenere la pelle integra e a favorire la riparazione dei tessuti. La corretta idratazione è altrettanto importante: una persona disidratata ha una pelle più secca e fragile, più facilmente soggetta a lesioni. Quando l’alimentazione per bocca è insufficiente, il team sanitario può valutare integratori specifici o, nei casi più complessi, nutrizione artificiale. Anche il controllo di fattori come il fumo, la glicemia nel diabete e la mobilizzazione precoce, quando possibile, rientrano in una strategia globale di prevenzione delle ulcere da pressione.
Cure e Trattamenti
Quando una piaga da decubito si è già formata, l’obiettivo principale del trattamento è favorire la guarigione della lesione e prevenire complicanze come infezioni profonde, dolore cronico e peggioramento della mobilità. Il primo passo consiste nella valutazione accurata dello stadio dell’ulcera (dalla semplice arrossamento superficiale fino al coinvolgimento di muscoli e ossa) e delle condizioni generali del paziente. In base a questa valutazione, il personale sanitario definisce un piano di cura che comprende sia interventi locali sulla ferita sia misure generali, come il miglioramento dello stato nutrizionale e il controllo delle patologie concomitanti.
Il trattamento locale prevede in genere una pulizia regolare della piaga con soluzioni appropriate e, quando necessario, il debridement, cioè la rimozione dei tessuti necrotici o non vitali che ostacolano la guarigione e favoriscono la proliferazione batterica. Il debridement può essere eseguito con diverse tecniche (meccanico, autolitico, enzimatico, chirurgico), scelte in base alla profondità e alle caratteristiche della lesione, nonché alle condizioni del paziente. Dopo la pulizia, si applicano medicazioni avanzate studiate per mantenere un ambiente umido controllato, proteggere la ferita da traumi esterni e assorbire l’eventuale essudato in eccesso. Esistono numerose tipologie di medicazioni (idrocolloidi, schiume, alginati, idrofibre, ecc.), e la scelta viene effettuata dal professionista sanitario in funzione dello stadio e dell’evoluzione della piaga.
Un aspetto cruciale della cura è la gestione del dolore, spesso sottovalutato nelle persone con piaghe da decubito. Il dolore può essere presente sia a riposo sia durante le medicazioni o i cambi di posizione e, se non adeguatamente controllato, riduce la collaborazione del paziente e peggiora la qualità di vita. Il team curante può ricorrere a diverse strategie, che includono farmaci analgesici, tecniche di posizionamento più confortevoli, uso di presidi che riducono la pressione e, quando indicato, interventi specifici per il dolore neuropatico. Anche il supporto psicologico è importante, perché la presenza di ulcere croniche può generare ansia, depressione e senso di perdita di autonomia.
Parallelamente al trattamento locale, è indispensabile correggere i fattori che hanno favorito la comparsa della piaga. Ciò significa ottimizzare la prevenzione della pressione (con cambi di posizione più frequenti e presidi adeguati), migliorare l’apporto nutrizionale e idrico, trattare eventuali infezioni sistemiche, controllare il diabete o altre patologie croniche e favorire, quando possibile, una maggiore mobilità. Nei casi più gravi o quando le ulcere non rispondono alle terapie conservative, può essere valutato un intervento chirurgico di copertura con lembi cutanei o muscolari, eseguito da specialisti in chirurgia plastica o in chirurgia ricostruttiva, dopo un’attenta selezione del paziente e una preparazione accurata del letto della ferita.
Quando Consultare un Medico
È importante coinvolgere il medico e il team sanitario già ai primi segni sospetti di una piaga da decubito, senza attendere che la lesione diventi profonda o dolorosa. Un arrossamento persistente su una zona di appoggio che non scompare dopo aver tolto la pressione, una piccola vescicola, un’area di pelle indurita o più calda rispetto ai tessuti circostanti sono segnali che meritano una valutazione professionale. Anche se la persona non lamenta dolore, questi segni possono indicare l’inizio di un danno tissutale che, se non trattato tempestivamente, può evolvere rapidamente in un’ulcera aperta. Una valutazione precoce permette di modificare subito il posizionamento, introdurre presidi antidecubito mirati e impostare una cura locale adeguata.
La consulenza medica diventa urgente quando compaiono segni di infezione della piaga o sintomi generali di peggioramento. Tra i segnali locali da non sottovalutare rientrano l’aumento del dolore, il rossore marcato e diffuso intorno alla lesione, il gonfiore, la presenza di pus o cattivo odore, un cambiamento improvviso dell’aspetto della ferita (ad esempio un aumento della profondità o della dimensione). A livello generale, febbre, brividi, stato confusionale, debolezza marcata o calo della pressione arteriosa possono indicare che l’infezione si sta diffondendo all’organismo (sepsi), una condizione potenzialmente grave che richiede un intervento tempestivo in ambiente ospedaliero.
È consigliabile consultare il medico anche quando, nonostante le cure e le misure preventive, la piaga non mostra segni di miglioramento dopo alcune settimane, oppure tende a peggiorare. In questi casi può essere necessario rivedere il piano terapeutico, eseguire esami di approfondimento (come colture batteriche, esami del sangue, imaging per valutare l’eventuale coinvolgimento osseo) o coinvolgere specialisti come dermatologi, chirurghi plastici, nutrizionisti o fisiatri. Una gestione multidisciplinare è spesso la chiave per affrontare le ulcere da pressione più complesse, soprattutto in pazienti con molte comorbilità.
Infine, è opportuno chiedere supporto medico quando la famiglia o i caregiver si sentono sovraccaricati nella gestione quotidiana della persona a rischio o già affetta da piaghe da decubito. Il medico di medicina generale, insieme agli infermieri territoriali e ai servizi di assistenza domiciliare, può aiutare a organizzare un piano di cura sostenibile, fornire formazione pratica sulle tecniche di posizionamento e medicazione, e valutare l’eventuale necessità di ausili aggiuntivi o di un periodo di ricovero in strutture dedicate alla riabilitazione o alle cure intermedie. Riconoscere i propri limiti e chiedere aiuto in tempo è un passo fondamentale per garantire alla persona fragile un’assistenza sicura e continuativa.
Prevenire le piaghe da decubito richiede un impegno quotidiano, ma i benefici in termini di salute, comfort e qualità di vita sono molto rilevanti. Comprendere le cause, mettere in pratica strategie di prevenzione efficaci, intervenire precocemente ai primi segni di sofferenza cutanea e coinvolgere il medico quando necessario permette, nella maggior parte dei casi, di evitare la formazione di ulcere da pressione o di limitarne la gravità. Un approccio integrato, che unisce corretta gestione della pressione, cura della pelle, adeguato supporto nutrizionale e collaborazione tra familiari, caregiver e professionisti sanitari, è la base per proteggere le persone più fragili da questa complicanza tanto frequente quanto, spesso, evitabile.
Per approfondire
Humanitas offre una scheda completa e aggiornata sulle piaghe da decubito, con informazioni su cause, fattori di rischio, prevenzione e principali opzioni di trattamento.