Se hai un abbonamento attivo ACCEDI QUI
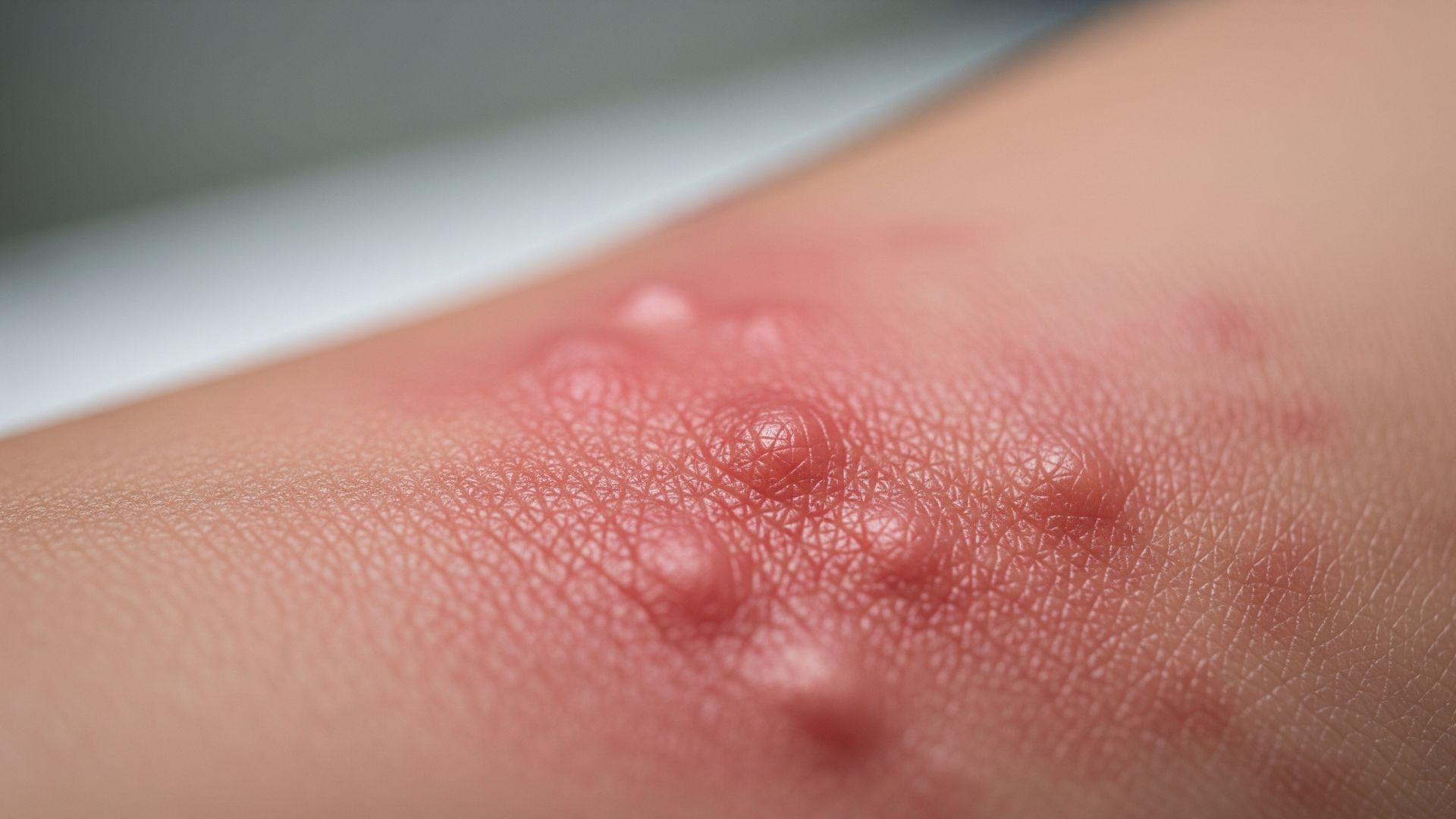
I noduli che possono comparire dopo un’iniezione (per esempio un vaccino, un farmaco intramuscolare o sottocutaneo) sono un motivo di preoccupazione frequente. Nella maggior parte dei casi si tratta di reazioni locali lievi, che tendono a ridursi spontaneamente in pochi giorni o settimane, ma è importante capire quando il quadro rientra nella normalità e quando, invece, è necessario rivolgersi al medico per escludere complicanze come infezioni o danni ai tessuti.
Questa guida spiega in modo chiaro perché si forma un nodulo nel punto di iniezione, quali sono le cause più comuni, quali accorgimenti casalinghi possono aiutare ad alleviare il fastidio, quale può essere il ruolo dei farmaci e quali sono i segnali di allarme che richiedono una valutazione medica. Verranno inoltre fornite indicazioni generali su come prevenire, per quanto possibile, la comparsa di noduli post-iniezione, soprattutto in chi riceve iniezioni o auto-iniezioni in modo ripetuto.
Cause dei noduli post-iniezione
Con il termine “nodulo post-iniezione” si indica un piccolo rilievo o indurimento palpabile sotto la pelle, localizzato nel punto in cui è stato somministrato un farmaco o un vaccino. Dal punto di vista medico, può trattarsi di un semplice ispessimento infiammatorio del tessuto, di un accumulo di farmaco non ancora completamente assorbito, di una reazione del sistema immunitario o, più raramente, di un processo infettivo (ascesso) o di danno tissutale più profondo. È importante distinguere il normale indurimento transitorio, che spesso si accompagna a dolore e lieve gonfiore, da noduli che persistono a lungo, aumentano di dimensioni o diventano molto dolorosi.
La causa più frequente di nodulo è la reazione infiammatoria locale: l’ago e la sostanza iniettata irritano i tessuti, richiamando cellule del sistema immunitario e liquidi che determinano gonfiore e indurimento. Questo è particolarmente evidente dopo alcune vaccinazioni, in cui la risposta immunitaria locale è parte del meccanismo di azione del vaccino stesso. Anche la viscosità del farmaco, il volume iniettato e la velocità di iniezione possono influenzare quanto marcata sarà la reazione locale: soluzioni più dense o volumi maggiori tendono a dare un indurimento più percepibile, soprattutto nei muscoli piccoli o poco sviluppati.
Un’altra causa importante è la tecnica di iniezione. Se l’ago non raggiunge correttamente il muscolo (per esempio in soggetti con abbondante tessuto adiposo) o se l’iniezione intramuscolare viene eseguita troppo superficialmente, parte del farmaco può depositarsi nel tessuto sottocutaneo, dove viene assorbito più lentamente e può formare un nodulo persistente. Analogamente, un’iniezione sottocutanea eseguita troppo in profondità può irritare il muscolo sottostante. Anche la scelta della sede (braccio, coscia, gluteo, addome) e la rotazione dei siti in chi si inietta farmaci regolarmente giocano un ruolo nel ridurre il rischio di indurimenti ripetuti nella stessa area.
In una minoranza di casi, il nodulo può essere espressione di una complicanza. Un’infezione locale può evolvere in un ascesso, caratterizzato da dolore intenso, arrossamento marcato, calore e talvolta febbre; in questi casi il nodulo è spesso molle al centro e può contenere pus. Alcuni farmaci iniettabili, se somministrati con tecnica scorretta o in sedi non appropriate, possono causare danni ai tessuti, fino a ulcerazioni o necrosi (morte del tessuto cutaneo o sottocutaneo). Per questo, soprattutto per i medicinali che prevedono iniezioni ripetute o complesse, è fondamentale attenersi scrupolosamente alle istruzioni del foglietto illustrativo e alle indicazioni del medico o del personale sanitario.
Rimedi casalinghi per ridurre i noduli
Quando il nodulo post-iniezione rientra nelle reazioni locali lievi e attese, alcuni accorgimenti domiciliari possono contribuire ad alleviare il fastidio e favorire un decorso più rapido. Il primo elemento è il tempo: molti indurimenti si riducono spontaneamente nell’arco di pochi giorni, parallelamente alla scomparsa di dolore e rossore. È quindi importante evitare manovre aggressive, come massaggi profondi o pressioni ripetute sul nodulo, che rischiano di irritare ulteriormente i tessuti o di peggiorare l’infiammazione. In generale, è preferibile limitarsi a interventi delicati e non invasivi, osservando l’evoluzione dei sintomi.
Tra i rimedi fisici più utilizzati vi sono gli impacchi. Nelle prime ore dopo l’iniezione, soprattutto se prevalgono gonfiore e sensazione di calore, un impacco fresco (non ghiaccio diretto sulla pelle, ma ad esempio una borsa del ghiaccio avvolta in un panno) applicato per brevi periodi può contribuire a ridurre l’edema e il dolore. In una fase successiva, quando il gonfiore acuto si è attenuato e rimane soprattutto l’indurimento, alcuni pazienti riferiscono beneficio da impacchi tiepidi, che favorirebbero la vasodilatazione locale e il riassorbimento dei liquidi. È comunque opportuno evitare temperature estreme e applicazioni prolungate, per non danneggiare la pelle.
Un altro aspetto spesso sottovalutato è il movimento. Dopo un’iniezione intramuscolare, un’attività muscolare moderata e non dolorosa (per esempio muovere delicatamente il braccio dopo un vaccino nel deltoide) può aiutare la distribuzione del farmaco nel muscolo e ridurre la sensazione di rigidità. Al contrario, sforzi intensi e attività sportive che coinvolgono in modo importante il muscolo appena iniettato, nelle prime 24–48 ore, possono accentuare il dolore e l’infiammazione. È quindi consigliabile trovare un equilibrio tra immobilità completa, che non è necessaria, e sovraccarico muscolare, che può peggiorare i sintomi.
Infine, è utile prestare attenzione a piccoli accorgimenti quotidiani: evitare indumenti troppo stretti o elastici che comprimono il sito di iniezione, non grattare la zona in caso di lieve prurito, non applicare creme, unguenti o rimedi “fai da te” non consigliati dal medico, soprattutto se la pelle è arrossata o integra solo parzialmente. Prodotti irritanti o non sterili possono aumentare il rischio di infezione o di reazioni allergiche locali. Se il nodulo è poco doloroso, non aumenta di dimensioni e non si associa a sintomi generali, un approccio di osservazione prudente con questi semplici accorgimenti è spesso sufficiente.
Uso di farmaci per trattare i noduli
In presenza di un nodulo post-iniezione che provoca dolore o fastidio significativo, il medico può valutare l’uso di farmaci sintomatici. I più utilizzati sono gli analgesici e gli antinfiammatori sistemici, che agiscono riducendo il dolore e l’infiammazione generale dell’organismo. È importante sottolineare che l’assunzione di questi medicinali deve avvenire nel rispetto delle indicazioni del foglietto illustrativo e, quando necessario, su consiglio del medico o del pediatra, soprattutto nei bambini, nelle donne in gravidanza o in presenza di altre patologie. L’obiettivo non è “sciogliere” direttamente il nodulo, ma rendere più tollerabile il decorso della reazione locale.
Talvolta vengono presi in considerazione anche prodotti ad applicazione locale, come gel o creme ad azione antinfiammatoria o lenitiva. Anche in questo caso è fondamentale evitare l’automedicazione indiscriminata: non tutti i prodotti sono adatti a essere applicati su una zona recentemente iniettata, e alcuni principi attivi possono non essere indicati in caso di cute irritata o lesionata. Inoltre, l’efficacia di molte preparazioni topiche nel ridurre specificamente i noduli post-iniezione non è sempre supportata da studi robusti; per questo, il loro uso andrebbe valutato caso per caso dal medico, che può consigliare se e cosa applicare, in che quantità e per quanto tempo.
Se il nodulo è sospetto per infezione (per esempio perché caldo, molto doloroso, arrossato, eventualmente con fuoriuscita di materiale purulento) o se compaiono sintomi generali come febbre e malessere, la gestione farmacologica cambia completamente. In questi casi è necessaria una valutazione medica tempestiva: solo il medico può stabilire se si tratta di un ascesso che richiede antibiotici, di un’eventuale incisione e drenaggio o di altre terapie specifiche. L’uso autonomo di antibiotici senza prescrizione è sconsigliato, perché può essere inefficace, favorire resistenze batteriche e mascherare i sintomi senza risolvere la causa.
Esistono poi situazioni particolari, legate a specifici farmaci iniettabili, in cui il rischio di reazioni locali importanti è noto e descritto nei documenti regolatori e nel foglietto illustrativo. In questi casi, la prevenzione e la gestione delle reazioni al sito di iniezione fanno parte integrante del piano terapeutico: il medico può fornire istruzioni dettagliate su come eseguire correttamente l’iniezione (se si tratta di auto-somministrazione), su quali segni monitorare e su quando sospendere il trattamento o richiedere una visita. È essenziale attenersi a queste indicazioni e non modificare autonomamente la terapia in presenza di un nodulo, senza aver prima consultato lo specialista che ha prescritto il farmaco.
Quando consultare un medico
Non tutti i noduli post-iniezione richiedono una visita medica: un indurimento di piccole dimensioni, moderatamente dolente al tatto, che compare entro le prime 24 ore e tende a ridursi progressivamente nei giorni successivi, rientra spesso nelle reazioni locali attese. Tuttavia, è fondamentale riconoscere i segnali che possono indicare una complicanza o una reazione più importante. Un primo campanello d’allarme è l’intensità del dolore: se il dolore è molto forte, non migliora con semplici misure di sollievo, peggiora con il passare delle ore o impedisce i normali movimenti dell’arto, è opportuno contattare il medico o il centro in cui è stata effettuata l’iniezione.
Altri segni da non sottovalutare sono l’aumento rapido delle dimensioni del nodulo, la comparsa di arrossamento marcato e diffuso, la sensazione di calore intenso al tatto e la presenza di febbre o brividi. Questi sintomi possono suggerire un processo infettivo o un’infiammazione importante che richiede una valutazione clinica. Se dal nodulo o dalla zona circostante fuoriesce liquido, sangue o pus, o se la pelle sovrastante appare lucida, tesa o molto dolente, è indicato rivolgersi tempestivamente a un medico, evitando di spremere o incidere la zona in autonomia, manovra che può peggiorare la situazione e aumentare il rischio di complicanze.
Un altro elemento da considerare è la durata del nodulo. Alcuni indurimenti possono persistere per settimane, soprattutto dopo iniezioni ripetute o dopo alcuni tipi di vaccini o farmaci; se però il nodulo non mostra alcun segno di riduzione nel tempo, rimane duro, dolente o cambia aspetto (per esempio diventa più irregolare, aderente ai piani profondi, o la pelle assume una colorazione violacea o scura), è prudente programmare una visita. Il medico potrà valutare se si tratta ancora di una reazione post-iniezione o se è necessario approfondire con esami (ecografia dei tessuti molli, esami del sangue) per escludere altre cause.
Infine, è importante contattare il medico o il centro vaccinale anche quando il nodulo si associa ad altri sintomi sistemici importanti, come difficoltà respiratoria, gonfiore del viso o della lingua, orticaria diffusa, sensazione di svenimento: in questi casi potrebbe trattarsi di una reazione allergica grave che richiede un intervento urgente. Anche se tali eventi sono rari, è essenziale non sottovalutarli. In generale, in caso di dubbio, soprattutto nei bambini piccoli, nelle persone anziane o con patologie croniche, è sempre preferibile chiedere un parere professionale piuttosto che affidarsi esclusivamente a rimedi casalinghi o informazioni reperite online.
Prevenzione dei noduli post-iniezione
La prevenzione dei noduli post-iniezione si basa innanzitutto su una corretta tecnica di somministrazione. Quando l’iniezione viene eseguita da personale sanitario formato, vengono rispettati parametri come la scelta dell’ago adeguato (lunghezza e calibro), la profondità di inserimento, la velocità di iniezione e la sede più appropriata in base all’età, al peso e al tipo di farmaco o vaccino. Per esempio, alcune iniezioni intramuscolari sono preferibilmente eseguite nel muscolo deltoide del braccio, altre nel muscolo vasto laterale della coscia o nel gluteo, proprio per ridurre il rischio di reazioni locali e garantire un assorbimento ottimale del medicinale.
Per chi deve praticare auto-iniezioni (come nel caso di alcune terapie croniche sottocutanee o intramuscolari), l’educazione iniziale è fondamentale: il medico o l’infermiere dovrebbero mostrare e far esercitare la tecnica corretta, spiegando come disinfettare la pelle, come tenere la siringa, con quale angolazione inserire l’ago e come smaltire in sicurezza il materiale utilizzato. È importante seguire con attenzione le istruzioni riportate nel foglietto illustrativo del farmaco, che spesso indicano anche le sedi raccomandate e la necessità di ruotare i punti di iniezione per evitare di traumatizzare ripetutamente la stessa area, riducendo così il rischio di noduli e indurimenti cronici.
Un altro aspetto preventivo riguarda la preparazione del sito di iniezione e del farmaco. Lasciare che la soluzione raggiunga la temperatura ambiente (se previsto dalle istruzioni) può ridurre il fastidio al momento dell’iniezione; iniettare un farmaco molto freddo può essere più doloroso e favorire una reazione locale più marcata. Allo stesso modo, attendere che il disinfettante sulla pelle si asciughi prima di inserire l’ago aiuta a ridurre la sensazione di bruciore. In alcune situazioni, il medico può suggerire semplici misure fisiche, come un breve impacco caldo prima dell’iniezione, per migliorare il comfort e potenzialmente ridurre le reazioni locali, sempre nel rispetto delle indicazioni specifiche del farmaco.
Infine, è utile mantenere un dialogo aperto con il proprio medico o con il centro che somministra le iniezioni. Segnalare eventuali reazioni locali avute in passato, descrivendo sede, durata e intensità dei sintomi, può aiutare il professionista a scegliere la strategia più adatta per le somministrazioni successive (per esempio cambiando sede, modificando la tecnica o valutando, se possibile, formulazioni alternative). Inoltre, la segnalazione delle reazioni avverse sospette ai sistemi di farmacovigilanza contribuisce a migliorare la conoscenza sulla sicurezza dei farmaci e dei vaccini e, nel tempo, a ottimizzare le raccomandazioni per prevenire e gestire i noduli post-iniezione.
In sintesi, i noduli che compaiono dopo un’iniezione sono spesso espressione di una normale reazione locale e tendono a risolversi spontaneamente, soprattutto se si adottano semplici accorgimenti di prudenza e si evita di traumatizzare ulteriormente la zona. Tuttavia, è essenziale riconoscere i segnali che possono indicare una complicanza, come dolore intenso, peggioramento progressivo, febbre, secrezioni o cambiamenti di colore della pelle, e in questi casi rivolgersi tempestivamente al medico o al centro vaccinale. Una corretta tecnica di iniezione, l’attenzione alle istruzioni del foglietto illustrativo e una buona comunicazione con i professionisti sanitari rappresentano gli strumenti principali per ridurre il rischio di noduli post-iniezione e gestirli in modo sicuro quando si presentano.
Per approfondire
Epicentro – Istituto Superiore di Sanità offre una panoramica aggiornata sulle reazioni avverse ai vaccini, con particolare attenzione alle reazioni locali nel sito di iniezione e alla loro frequenza, utili per inquadrare i noduli post-vaccinali.
Ministero della Salute – Vaccino antinfluenzale: effetti indesiderati descrive gli effetti collaterali più comuni del vaccino antinfluenzale, tra cui dolore, arrossamento e gonfiore nel punto di iniezione, fornendo esempi concreti di reazioni locali attese.
AIFA – Nota informativa su Belkyra (acido desossicolico) illustra il rischio di necrosi del sito di iniezione con questo medicinale e sottolinea l’importanza della corretta tecnica di somministrazione per prevenire gravi reazioni locali.
Humanitas – Scheda sulla tubercolina riporta esempi di effetti collaterali locali, come prurito, dolore e arrossamento nel sito di iniezione, utili per comprendere il quadro generale delle reazioni cutanee dopo test e farmaci iniettabili.
PubMed – Studio sugli impacchi caldi e reazioni al sito di iniezione presenta un trial clinico che valuta l’impatto degli impacchi caldi sulle reazioni locali in pazienti che si auto-iniettano un farmaco, offrendo spunti sulle possibili misure fisiche di sollievo.