In Italia il termine “colite” viene spesso usato in modo generico per indicare dolori e disturbi che originano dal colon, ma in clinica può riferirsi a condizioni diverse: dalle forme funzionali (come la cosiddetta colite spastica o sindrome dell’intestino irritabile) alle forme infiammatorie vere e proprie (colite ulcerosa, Crohn colico), fino a infezioni, ischemia o irritazioni transitorie. Per capire dove fa male quando si ha la colite è utile ricordare che il colon occupa l’addome in modo ampio e tortuoso: il dolore può localizzarsi in punti differenti a seconda del tratto coinvolto e del meccanismo in gioco (spasmo, distensione da gas, infiammazione della mucosa, coinvolgimento del retto).
Il dolore viscerale del colon tende a essere crampiforme, intermittente, spesso alleviato o accentuato dall’evacuazione e dai gas. Può irradiarsi a zone vicine, come la regione lombare o l’inguine, ed essere accompagnato da urgenza evacuativa, gonfiore e alterazioni dell’alvo. Anche altre strutture addominali (vie biliari, apparato urinario, organi ginecologici) possono generare sintomi simili, complicando l’interpretazione. In questa guida, orientata sia a chi cerca chiarezza sia a chi desidera un inquadramento clinico, descriviamo le aree più spesso interessate dal dolore “di colite”, come riconoscerle e quali segnali possono indirizzare a una specifica causa.
Zone del corpo colpite dalla colite
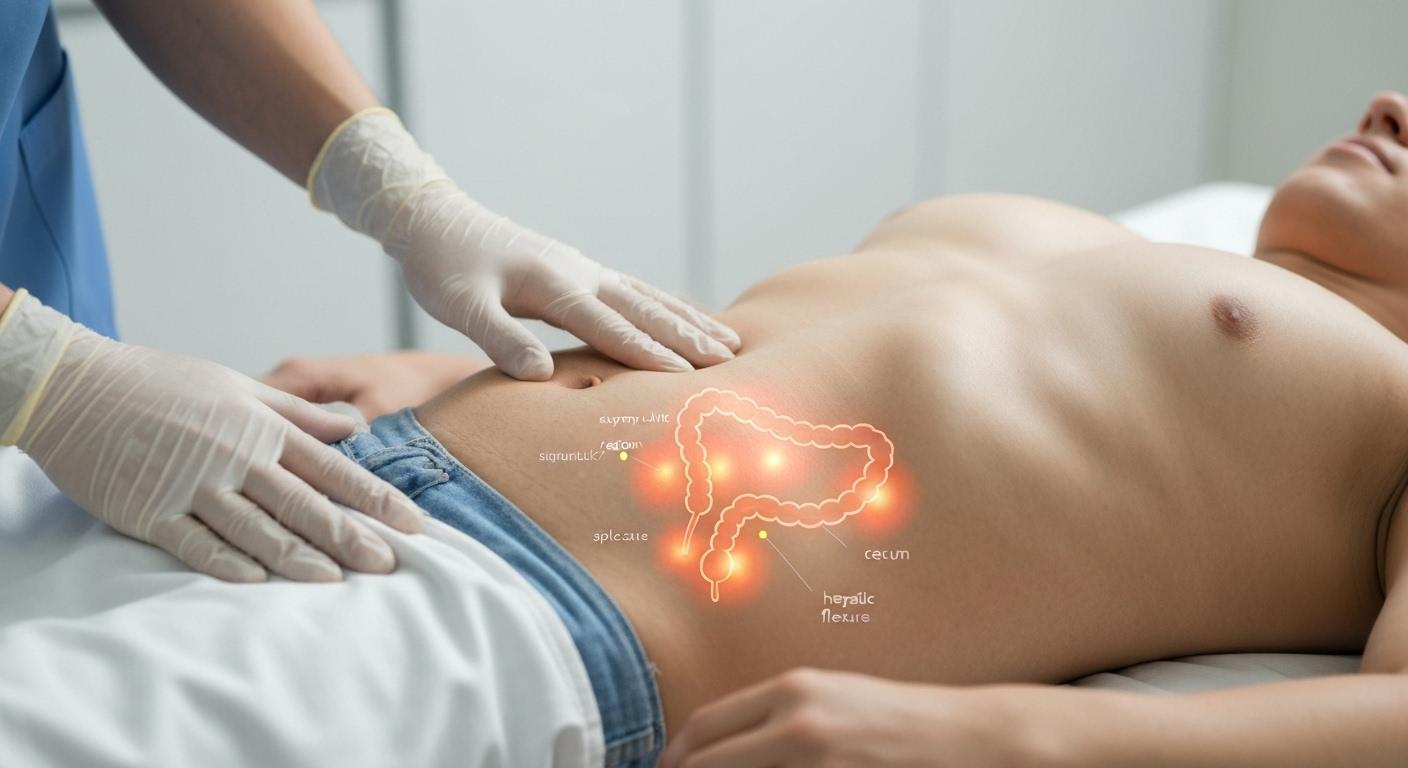
La mappa del dolore del colon segue l’anatomia del viscere. Il quadrante inferiore sinistro dell’addome corrisponde al colon discendente e al sigma: qui si avverte con frequenza un dolore crampiforme, talvolta pungente, associato a gonfiore e sensazione di incompleto svuotamento. Il quadrante inferiore destro include il cieco e l’inizio del colon ascendente: una sofferenza in questa sede può presentarsi con crampi e borborigmi, a volte confondendosi con dolori appendicolari nelle fasi iniziali. Le flessure coliche, soprattutto quella splenica sotto l’emitorace sinistro, possono dare dolore sotto le costole e senso di “aria bloccata”; la flessura epatica, in alto a destra, può mimare un fastidio “di fegato” o “di cistifellea”, pur originando dall’intestino. In basso, in sede sovrapubica e perineale, il coinvolgimento del retto genera peso, tenesmo e dolore durante o subito dopo l’evacuazione.
La localizzazione varia anche in base all’eziologia. Nella sindrome dell’intestino irritabile a fenotipo spastico il dolore è spesso nel quadrante inferiore sinistro o in sede sovrapubica, fluttuante e legato alla defecazione. Nelle coliti infiammatorie (p. es. colite ulcerosa) prevalgono un dolore diffuso o basso addominale con urgenza e tenesmo; nell’infezione intestinale la colica può essere generalizzata. La colite ischemica classicamente interessa il lato sinistro con dolore improvviso e sensibile alla palpazione, mentre una diverticolite sigma‑discendente tende a dare dolore puntato all’emilato sinistro. In alcuni casi, la componente rettale domina il quadro con dolore ano‑rettale e senso di “spinta” inefficace. Per chi si interroga sul ruolo del microbiota e dei probiotici, può essere utile approfondire se e quando i fermenti siano indicati nelle varie forme di colite: chi soffre di colite può prendere i fermenti lattici.
La distribuzione del dolore risente di fattori meccanici. La distensione da gas, tipica dei pasti ricchi di FODMAP o di una disbiosi transitoria, dilata anse e flessure coliche spostando il dolore verso l’alto (sottocostale sinistro o destro) e talvolta verso il dorso. Lo spasmo del sigma può presentarsi con fitte che migliorano in posizione raccolta o dopo l’emissione di gas; al contrario, posture che comprimono l’addome (cinture strette, flessioni) possono peggiorare il fastidio. Il fenomeno del dolore riferito è frequente: la stimolazione della flessura splenica può evocare dolore sotto la scapola sinistra o alla punta della spalla per riflessi viscerosomatici; la sofferenza del retto può “farsi sentire” al coccige o nella regione sacrale. Nella pratica, il diario dei sintomi con sede del dolore, relazione con i pasti e con l’alvo aiuta a riconoscere pattern specifici.
Non tutto il dolore percepito “di pancia” è intrinsecamente colico. Le strutture pelviche e la muscolatura del pavimento pelvico possono contribuire a dolori in sede bassa, inguinale o lombosacrale, che si sommano a quelli intestinali; nelle persone con stipsi cronica lo sforzo prolungato può generare dolenzia sovrapubica e perineale. Nelle donne, il ciclo mestruale e patologie ginecologiche (endometriosi, fibromi) possono amplificare la sensibilità viscerale del colon, con dolore che si irradia a fianchi e reni. È importante distinguere questi quadri da coliche biliari, renali o da patologie urologiche, che hanno distribuzioni e segni associati differenti. Talvolta, un approccio multidisciplinare consente di valutare comorbidità metaboliche o di peso che influenzano i sintomi addominali: in tali casi, eventuali percorsi farmacologici specifici devono essere avviati dal professionista corretto, ad esempio informandosi su chi prescrive la liraglutide.
Per orientarsi in modo pratico: un dolore a sinistra in basso, crampiforme, con alternanza alvo stipsi/diarrea suggerisce frequentemente un interessamento del sigma o del discendente, tipico delle forme funzionali ma anche di recidive diverticolari; se prevale tenesmo e dolore al passaggio delle feci, la sede principale è spesso rettale. Un dolore sotto l’arcata costale sinistra, peggiorato dall’aria, indirizza verso la flessura splenica; un fastidio più alto a destra va distinto con cura da cause epatobiliari. Una colica diffusa con scariche diarroiche e meteorismo è compatibile con un quadro infettivo o irritativo acuto. Se il dolore è nuovo, molto intenso, associato a febbre alta, sangue nelle feci, disidratazione, o non migliora in poche ore, la sede da sola non basta e serve una valutazione clinica: la mappa del dolore può orientare, ma la diagnosi dipende dall’insieme di segni, sintomi e, quando indicato, esami mirati.
Sintomi associati
La colite si manifesta con una varietà di sintomi che possono variare in intensità e frequenza. I più comuni includono dolore addominale, spesso localizzato nella parte inferiore dell’addome, e alterazioni dell’alvo, come diarrea o stitichezza. Questi disturbi possono essere accompagnati da gonfiore addominale e meteorismo, causando una sensazione di pienezza e disagio.
Altri sintomi frequenti sono la presenza di muco nelle feci e la sensazione di evacuazione incompleta. In alcuni casi, possono manifestarsi anche sintomi extraintestinali, come cefalea, nausea e affaticamento generale. È importante notare che la colite può influenzare significativamente la qualità della vita, interferendo con le attività quotidiane e il benessere generale.
La colite nervosa, o sindrome del colon irritabile, è spesso associata a fattori psicologici come stress e ansia. In questi casi, i sintomi possono includere anche disturbi del sonno e variazioni dell’umore. La gestione dello stress e l’adozione di tecniche di rilassamento possono contribuire a ridurre l’intensità dei sintomi.
Quando il dolore è preoccupante
Sebbene il dolore addominale sia un sintomo comune della colite, ci sono situazioni in cui diventa motivo di preoccupazione. Se il dolore è intenso, persistente e non risponde ai trattamenti abituali, è consigliabile consultare un medico. Altri segnali d’allarme includono la presenza di sangue nelle feci, perdita di peso non intenzionale, febbre alta e vomito persistente.
Inoltre, se il dolore è accompagnato da sintomi come pallore, tachicardia o sudorazione eccessiva, potrebbe indicare una complicanza più grave, come una perforazione intestinale o un’ostruzione. In tali casi, è fondamentale rivolgersi immediatamente a un pronto soccorso per una valutazione approfondita e un intervento tempestivo.
È importante non sottovalutare i sintomi e mantenere un dialogo aperto con il proprio medico curante. Una diagnosi precoce e un trattamento adeguato possono prevenire complicanze e migliorare significativamente la qualità della vita del paziente.
Trattamenti per alleviare il dolore
Il trattamento del dolore associato alla colite dipende dalla causa sottostante e dalla gravità dei sintomi. In molti casi, l’uso di farmaci antispastici, come l’Antispasmina, può aiutare a ridurre i crampi addominali e migliorare il comfort del paziente. Questi farmaci agiscono rilassando la muscolatura liscia dell’intestino, alleviando così il dolore.
Oltre ai farmaci, modifiche dietetiche possono svolgere un ruolo cruciale nella gestione dei sintomi. Evitare alimenti che possono irritare il colon, come cibi piccanti, grassi e fritti, può contribuire a ridurre l’infiammazione e il dolore. Inoltre, l’inclusione di alimenti ricchi di fibre solubili, come frutta e verdura, può favorire la regolarità intestinale e alleviare i sintomi.
In alcuni casi, l’uso di probiotici può essere benefico per riequilibrare la flora intestinale e migliorare la funzione digestiva. Tuttavia, è importante consultare un medico prima di iniziare qualsiasi trattamento, per assicurarsi che sia appropriato per la propria condizione specifica.
Consigli per la gestione quotidiana
La gestione quotidiana della colite richiede un approccio olistico che includa modifiche dello stile di vita, dieta equilibrata e tecniche di gestione dello stress. Adottare una routine alimentare regolare, con pasti piccoli e frequenti, può aiutare a mantenere la funzione intestinale stabile e prevenire episodi acuti.
L’attività fisica moderata, come camminare o praticare yoga, può migliorare la motilità intestinale e ridurre lo stress, contribuendo così a diminuire la frequenza e l’intensità dei sintomi. È inoltre consigliabile evitare il fumo e limitare il consumo di alcol e caffeina, poiché possono irritare ulteriormente l’intestino.
Infine, tecniche di rilassamento come la meditazione, la respirazione profonda e la terapia cognitivo-comportamentale possono essere utili per gestire lo stress e l’ansia, fattori che spesso aggravano i sintomi della colite. Un approccio integrato e personalizzato, in collaborazione con il proprio medico, può migliorare significativamente la qualità della vita e il benessere generale.
In conclusione, la colite è una condizione complessa che richiede un’attenzione particolare ai sintomi e alla loro gestione. Attraverso una combinazione di trattamenti farmacologici, modifiche dietetiche e strategie di gestione dello stress, è possibile alleviare i sintomi e migliorare la qualità della vita. È fondamentale consultare un professionista sanitario per una diagnosi accurata e un piano di trattamento personalizzato.
Per approfondire
Ministero della Salute: Informazioni ufficiali sulle malattie infiammatorie intestinali e linee guida per la gestione della colite.
Agenzia Italiana del Farmaco (AIFA): Dettagli sui farmaci approvati per il trattamento della colite e aggiornamenti sulle terapie disponibili.
Società Italiana di Gastroenterologia ed Endoscopia Digestiva (SIGE): Risorse scientifiche e aggiornamenti sulle ricerche in corso riguardanti la colite.
Istituto Superiore di Sanità – Epicentro: Dati epidemiologici e informazioni sulla prevenzione e gestione della colite in Italia.
Humanitas Research Hospital: Approfondimenti sulle cause, sintomi e trattamenti della colite, con focus sulle ultime ricerche mediche.

