Se hai un abbonamento attivo ACCEDI QUI
Il prurito forte è una sensazione intensa e spesso insopportabile che spinge a grattarsi in modo ripetuto, disturbando il sonno, la concentrazione e la qualità di vita. Non è una malattia in sé, ma un sintomo che può avere molte cause diverse: da semplici irritazioni cutanee fino a patologie dermatologiche o sistemiche più complesse. Capire come calmare un prurito molto intenso significa quindi, prima di tutto, capire da dove nasce.
Questa guida offre una panoramica completa sulle possibili cause del prurito forte, su come viene inquadrato dal medico, sui principali rimedi comportamentali e sui trattamenti farmacologici più utilizzati, con un’attenzione particolare ai segnali di allarme che richiedono una valutazione specialistica. Le informazioni hanno scopo informativo e non sostituiscono il parere del medico o del dermatologo, che resta il riferimento per una diagnosi corretta e per la scelta della terapia più adatta al singolo caso.
Cause del prurito forte
Quando si parla di prurito forte è utile distinguere tra prurito localizzato, cioè limitato a una zona del corpo (per esempio mani, cuoio capelluto, genitali), e prurito generalizzato, che interessa gran parte della superficie cutanea. Il prurito intenso localizzato è spesso legato a problemi direttamente della pelle, come dermatiti, punture di insetti, infezioni micotiche o batteriche, oppure irritazioni da contatto con sostanze chimiche o vegetali. Il prurito generalizzato, soprattutto se persistente e senza lesioni cutanee evidenti, può invece far sospettare anche cause interne, come malattie del fegato, dei reni, disturbi endocrini o ematologici, e richiede una valutazione medica più approfondita.
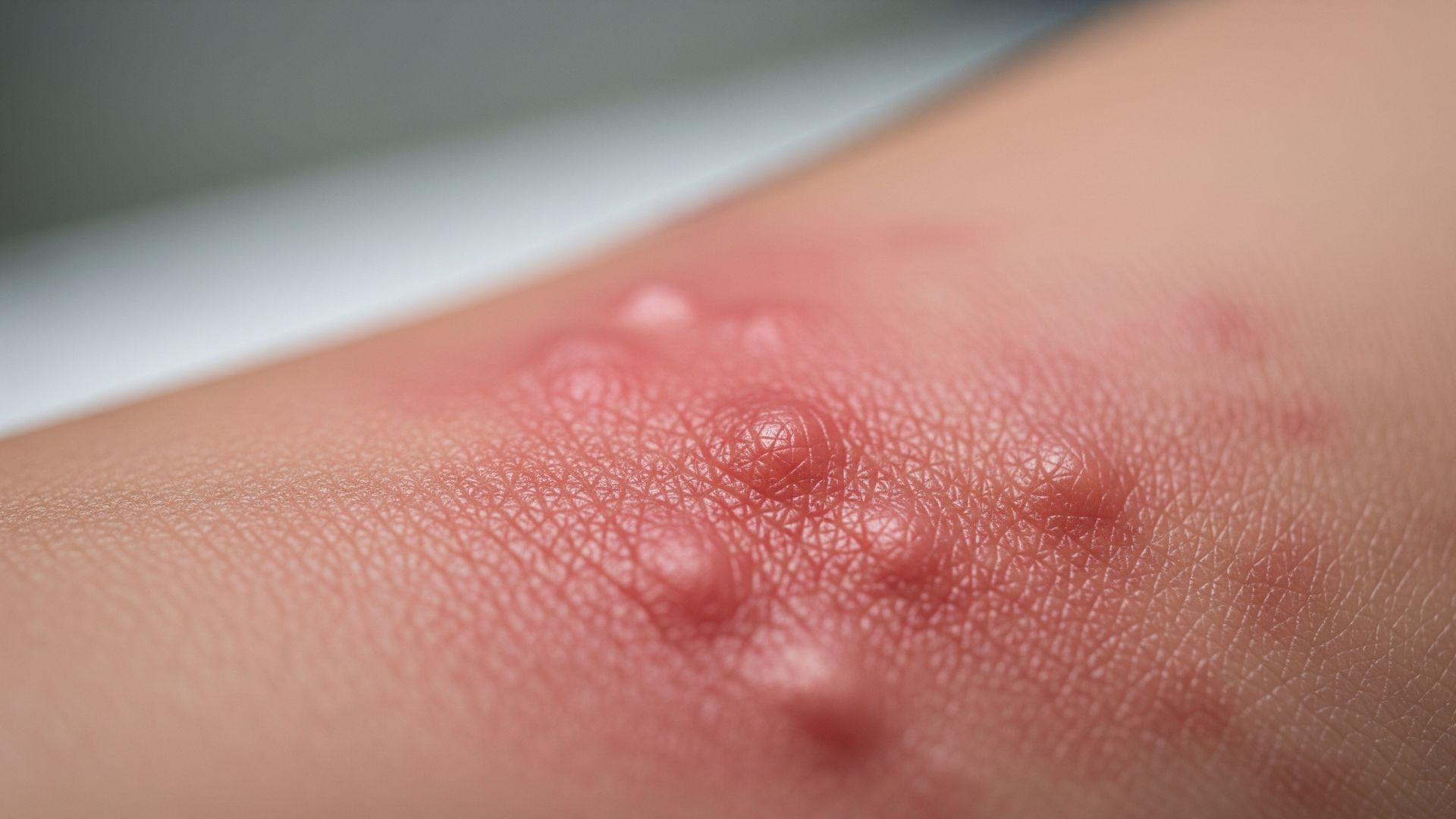
Tra le cause dermatologiche più frequenti di prurito forte rientrano le dermatiti infiammatorie, come la dermatite atopica, la dermatite da contatto e l’eczema cronico. In queste condizioni la barriera cutanea è alterata: la pelle diventa secca, arrossata, talvolta con vescicole o fissurazioni, e il prurito può essere così intenso da indurre a grattarsi fino a provocare escoriazioni e sovrainfezioni. Anche l’orticaria, caratterizzata da pomfi rilevati e molto pruriginosi, può esordire improvvisamente con un prurito violento, spesso in relazione a allergeni, farmaci, infezioni o fattori fisici (freddo, caldo, pressione). In molti casi, tuttavia, la causa precisa non è immediatamente evidente e va ricercata con un’accurata anamnesi.
Un’altra grande categoria di cause è rappresentata dalla cosiddetta xerosi cutanea, cioè la pelle molto secca, che può essere legata a fattori ambientali (clima freddo e secco, uso di detergenti aggressivi, bagni troppo caldi e prolungati) oppure a condizioni come l’invecchiamento cutaneo, alcune malattie endocrine (per esempio ipotiroidismo) o l’assunzione di determinati farmaci. La pelle secca perde la sua funzione di barriera, si fessura facilmente e i recettori nervosi del prurito vengono stimolati con maggiore facilità. Anche alcune infezioni cutanee, come micosi (piede d’atleta, tinea corporis), scabbia o pediculosi, possono causare prurito intenso, spesso notturno, associato a lesioni tipiche e a contagiosità per contatto stretto.
Non bisogna poi dimenticare le cause sistemiche di prurito, che spesso si manifestano con un prurito generalizzato, talvolta senza segni cutanei evidenti nelle fasi iniziali. Malattie del fegato con colestasi (ristagno della bile), insufficienza renale cronica, alcune neoplasie ematologiche (come linfomi o policitemia vera), disturbi della tiroide, diabete e carenze nutrizionali possono avere il prurito tra i sintomi. In questi casi il prurito è spesso cronico, resistente ai comuni rimedi topici e può associarsi ad altri segni sistemici come stanchezza marcata, calo di peso, febbricola, sudorazioni notturne o ittero. Anche alcuni farmaci possono scatenare prurito come effetto indesiderato, con o senza eruzioni cutanee associate.
Infine, esistono forme di prurito legate a fattori psicologici o neurologici. Il prurito psicogeno può comparire in persone con ansia, depressione o disturbi ossessivo-compulsivi, spesso in assenza di lesioni cutanee significative, ma con un forte impulso a grattarsi che può portare a lesioni da grattamento. Il prurito neuropatico, invece, è dovuto a un’alterazione dei nervi periferici o centrali (per esempio in alcune neuropatie diabetiche, dopo herpes zoster o in patologie del midollo spinale) e può essere percepito come bruciore, formicolio o pizzicore intenso, talvolta in aree ben delimitate. In tutti questi scenari, la valutazione medica è fondamentale per orientare gli accertamenti e impostare un percorso terapeutico mirato.
Sintomi e diagnosi
Il prurito forte raramente si presenta da solo: spesso è accompagnato da altri segni e sintomi che aiutano il medico a orientare la diagnosi. La presenza di arrossamento (eritema), pomfi, vescicole, croste, desquamazione o ispessimento della pelle suggerisce una causa dermatologica primaria, come dermatiti, orticaria, psoriasi o infezioni cutanee. La distribuzione delle lesioni (per esempio pieghe dei gomiti e delle ginocchia nella dermatite atopica, mani e volto nella dermatite da contatto, cuoio capelluto e gomiti nella psoriasi) è un elemento chiave. Anche il momento della giornata in cui il prurito è più intenso (spesso la notte nelle parassitosi come la scabbia) e la relazione con fattori scatenanti (cibi, farmaci, esposizione a sostanze o a caldo/freddo) sono informazioni preziose.
Quando il prurito è generalizzato e non si osservano lesioni cutanee evidenti, oppure le lesioni sembrano secondarie al grattamento, il medico deve considerare la possibilità di una causa sistemica. Sintomi come stanchezza persistente, febbre, calo di peso non intenzionale, sudorazioni notturne, ittero (colorazione giallastra della pelle e degli occhi), gonfiore alle gambe, alterazioni dell’alvo o della diuresi possono indirizzare verso malattie del fegato, dei reni, del sangue o del sistema endocrino. Anche la presenza di linfonodi ingrossati, dolore osseo, alterazioni del ciclo mestruale o segni di malassorbimento intestinale possono essere indizi importanti in un quadro di prurito cronico.
La diagnosi inizia sempre da un’anamnesi accurata, in cui il medico raccoglie informazioni sulla durata del prurito (acuto, subacuto, cronico oltre le 6 settimane), sull’andamento nel tempo, sui fattori che lo peggiorano o lo alleviano, sulla storia personale e familiare di allergie, dermatiti, malattie sistemiche, sull’uso di farmaci, integratori e cosmetici. L’esame obiettivo della pelle, delle mucose, dei capelli e delle unghie è fondamentale per individuare eventuali pattern tipici di malattia. In alcuni casi, la diagnosi è essenzialmente clinica, come spesso accade per l’orticaria o per molte dermatiti, mentre in altri sono necessari esami di approfondimento.
Gli esami di laboratorio di base che possono essere richiesti in presenza di prurito forte e persistente includono emocromo completo, funzionalità epatica e renale, glicemia, assetto tiroideo, indici di infiammazione e, se indicato, sierologie per infezioni specifiche. In presenza di sospetto allergico, il medico può proporre test cutanei (prick test) o patch test per identificare allergeni inalanti, alimentari o da contatto. In alcune situazioni, soprattutto se si sospettano malattie autoimmuni, ematologiche o neoplastiche, possono essere necessari esami più complessi, come ecografie, TAC, risonanze o biopsie cutanee e linfonodali. L’obiettivo è sempre quello di risalire alla causa del prurito, perché solo trattando la patologia sottostante si può ottenere un sollievo duraturo.
È importante sottolineare che non sempre la causa del prurito viene identificata immediatamente: in una quota di casi si parla di prurito idiopatico, cioè senza causa evidente nonostante gli accertamenti. Anche in queste situazioni, tuttavia, il medico può proporre strategie per controllare il sintomo e migliorare la qualità di vita, monitorando nel tempo l’eventuale comparsa di nuovi segni che possano chiarire il quadro. Per questo è sconsigliato affidarsi esclusivamente al “fai da te” o a rimedi trovati online, soprattutto se il prurito è molto intenso, diffuso, dura da settimane o si associa ad altri sintomi generali: una valutazione professionale è sempre la scelta più prudente.
Rimedi naturali e comportamentali
Nel tentativo di calmare un prurito forte, molte persone ricorrono subito a rimedi “naturali” o casalinghi. Alcuni accorgimenti comportamentali e ambientali possono effettivamente contribuire a ridurre il fastidio, soprattutto quando il prurito è legato a secchezza cutanea o a irritazioni lievi. Il primo passo è proteggere e ripristinare la barriera cutanea: preferire detergenti delicati, senza profumi e con pH fisiologico, evitare bagni o docce troppo caldi e prolungati, tamponare la pelle senza strofinare e applicare regolarmente creme emollienti e idratanti ricche in sostanze lipidiche (come ceramidi, oli vegetali, burri). Una pelle ben idratata è meno soggetta a microfessurazioni e a stimoli pruriginosi.
Un altro accorgimento utile è mantenere un ambiente domestico non troppo caldo e con un’umidità adeguata, evitando l’aria eccessivamente secca prodotta da riscaldamenti intensi o condizionatori non regolati. Indossare abiti in fibre naturali, come cotone o lino, larghi e non aderenti, riduce l’attrito e l’irritazione meccanica sulla pelle; al contrario, tessuti sintetici o lana a contatto diretto possono peggiorare il prurito. Anche la scelta dei detersivi per il bucato è importante: formulazioni ipoallergeniche, senza profumi intensi e con un risciacquo accurato possono diminuire il rischio di irritazioni o dermatiti da contatto. In caso di prurito notturno, tenere le unghie corte e, se necessario, usare guanti di cotone può limitare i danni da grattamento durante il sonno.
Per dare un sollievo immediato, molte persone trovano beneficio da impacchi freschi (non ghiaccio diretto sulla pelle) o docce tiepide brevi, che possono attenuare temporaneamente la sensazione di prurito. È però importante evitare sbalzi termici eccessivi e non applicare sostanze irritanti o non testate sulla pelle lesa, come alcol, aceto, oli essenziali concentrati o preparazioni fai-da-te non controllate, che possono peggiorare l’infiammazione o scatenare reazioni allergiche. Anche l’esposizione prolungata al sole, se da un lato può dare una sensazione momentanea di sollievo, dall’altro può seccare ulteriormente la pelle e aggravare il problema nel medio periodo, oltre a comportare rischi ben noti per la salute cutanea.
Dal punto di vista dello stile di vita, mantenere una buona idratazione bevendo acqua in quantità adeguata, seguire un’alimentazione equilibrata ricca di frutta, verdura e grassi “buoni” (come quelli contenuti in pesce azzurro e olio extravergine di oliva) e limitare il consumo di alcol può contribuire al benessere generale della pelle. In alcune persone, cibi molto speziati, alcolici o bevande calde possono accentuare il prurito, soprattutto in presenza di rosacea, orticaria o dermografismo: osservare eventuali correlazioni individuali e riferirle al medico può essere utile. Tecniche di gestione dello stress, come rilassamento, respirazione, mindfulness o attività fisica moderata, possono aiutare in quei casi in cui il prurito è amplificato da ansia e tensione emotiva.
È fondamentale, tuttavia, comprendere i limiti dei rimedi naturali e comportamentali. Se il prurito è molto intenso, diffuso, si accompagna a lesioni cutanee importanti, febbre, malessere generale o dura più di pochi giorni senza migliorare, non è prudente affidarsi solo a creme emollienti o impacchi casalinghi. In questi casi, i rimedi “dolci” possono essere un supporto, ma non sostituiscono la valutazione medica e, se necessario, una terapia farmacologica mirata. Inoltre, anche prodotti “naturali” possono causare allergie o irritazioni: prima di applicare nuove sostanze su aree estese, è consigliabile testarle su una piccola zona di pelle integra e sospenderle in caso di peggioramento del prurito o comparsa di arrossamento marcato.
Trattamenti farmacologici
I trattamenti farmacologici per il prurito forte hanno l’obiettivo di ridurre il sintomo e, soprattutto, di intervenire sulla causa sottostante quando identificabile. La scelta del farmaco dipende quindi dal tipo di prurito, dalla diagnosi e dalle condizioni generali della persona, e deve essere effettuata dal medico. In ambito dermatologico, una delle classi più utilizzate sono gli antistaminici, in particolare quando il prurito è legato a reazioni allergiche, orticaria o alcune forme di dermatite. Gli antistaminici agiscono bloccando l’azione dell’istamina, una sostanza rilasciata in corso di reazioni allergiche che contribuisce alla comparsa di prurito, arrossamento e gonfiore. Esistono molecole di prima generazione, più sedative, e di seconda generazione, generalmente meno sedative, e la scelta dipende dal quadro clinico e dalle esigenze del paziente.
Un’altra categoria di farmaci molto impiegata sono i corticosteroidi topici, cioè creme, unguenti o lozioni a base di cortisone da applicare localmente sulla pelle. Questi farmaci hanno un potente effetto antinfiammatorio e sono indicati in molte dermatiti infiammatorie, come la dermatite atopica, la dermatite da contatto, l’eczema e alcune forme di psoriasi. Riducendo l’infiammazione, diminuiscono anche il prurito. Tuttavia, il loro uso deve essere attentamente controllato dal medico, sia per la scelta della potenza (bassa, media, alta) in base alla sede e alla gravità delle lesioni, sia per la durata del trattamento, per evitare effetti collaterali locali (assottigliamento cutaneo, teleangectasie, strie) e sistemici in caso di uso prolungato o su ampie superfici.
In alcune condizioni, soprattutto quando il prurito è cronico, severo e non risponde ai trattamenti di prima linea, possono essere presi in considerazione altri farmaci topici, come gli inibitori della calcineurina (tacrolimus, pimecrolimus) per alcune forme di dermatite atopica, o terapie sistemiche specifiche, inclusi immunosoppressori, biologici o farmaci che modulano il sistema nervoso centrale e periferico. Per esempio, in alcune forme di prurito neuropatico o in pruriti cronici idiopatici, il medico può valutare l’uso di farmaci che agiscono sui neurotrasmettitori, sempre con un’attenta valutazione del rapporto rischio-beneficio. Nelle malattie sistemiche (epatopatie colestatiche, insufficienza renale, emopatie), il trattamento del prurito passa soprattutto attraverso la gestione della patologia di base, con eventuale aggiunta di farmaci specifici per il sintomo.
È importante sottolineare i rischi dell’uso improprio o prolungato di farmaci da banco per il prurito senza controllo medico. L’autosomministrazione di antistaminici, creme cortisoniche o altri prodotti “antiprurito” può mascherare i sintomi, ritardare la diagnosi di malattie importanti o causare effetti indesiderati, soprattutto in bambini, anziani, donne in gravidanza o persone con patologie croniche e terapie concomitanti. Inoltre, non tutti i pruriti rispondono agli antistaminici: per esempio, il prurito da secchezza cutanea o da alcune malattie sistemiche può non migliorare significativamente con questi farmaci, e insistere con dosi crescenti senza indicazione medica non è né utile né sicuro.
Per tutte queste ragioni, la gestione farmacologica del prurito forte dovrebbe essere sempre personalizzata e guidata da un professionista. Il medico o il dermatologo valuta la necessità di una terapia sintomatica a breve termine (per esempio per superare una fase acuta molto fastidiosa) e di un piano a medio-lungo termine per controllare la malattia di base e prevenire le recidive. In alcuni casi può essere utile combinare trattamenti topici e sistemici, insieme a misure comportamentali e di cura della pelle, per ottenere il massimo beneficio con il minimo rischio. È fondamentale seguire le indicazioni ricevute, rispettare dosi e tempi di applicazione o assunzione, e riferire tempestivamente eventuali effetti collaterali o peggioramento del quadro.
Quando rivolgersi al dermatologo
Non tutti i pruriti richiedono una visita specialistica urgente, ma ci sono situazioni in cui rivolgersi al dermatologo o al medico di fiducia è fortemente raccomandato. Un primo campanello d’allarme è la durata: se il prurito forte persiste per più di due-tre settimane nonostante semplici accorgimenti (idratazione della pelle, detergenti delicati, evitamento di irritanti) o tende a recidivare frequentemente, è opportuno un approfondimento. Anche l’estensione è importante: un prurito diffuso a gran parte del corpo, soprattutto se non si riesce a collegarlo a una causa evidente (come una puntura di insetto o un’irritazione localizzata), merita una valutazione medica.
Altri segnali di allarme sono la presenza di lesioni cutanee importanti (vescicole diffuse, bolle, croste estese, ulcere, arrossamenti intensi), segni di infezione (pus, calore, dolore, febbre), sanguinamento da grattamento o ispessimento marcato della pelle. Il prurito associato a difficoltà respiratoria, gonfiore di labbra, lingua o volto, sensazione di costrizione alla gola o vertigini può indicare una reazione allergica grave (anafilassi) e richiede un intervento medico urgente, in pronto soccorso. Anche un’orticaria improvvisa e diffusa, soprattutto se si accompagna a sintomi sistemici, non va sottovalutata.
È consigliabile rivolgersi al dermatologo anche quando il prurito si associa a sintomi generali come stanchezza intensa, calo di peso non spiegato, febbricola prolungata, sudorazioni notturne, ittero, gonfiore alle gambe o alterazioni dell’alvo e della diuresi. In questi casi, il prurito potrebbe essere il segnale di una malattia sistemica che richiede un inquadramento multidisciplinare, con il coinvolgimento di altri specialisti (epatologo, nefrologo, ematologo, endocrinologo). Il dermatologo, attraverso l’esame della pelle e la raccolta della storia clinica, può indirizzare verso gli accertamenti più appropriati e coordinare il percorso diagnostico.
Anche nei bambini il prurito forte merita particolare attenzione: un prurito intenso che disturba il sonno, che porta il bambino a grattarsi fino a ferirsi, o che si associa a febbre, malessere generale, eruzioni cutanee diffuse o segni di infezione deve essere valutato dal pediatra o dal dermatologo pediatrico. Nei soggetti anziani, invece, il prurito cronico è relativamente frequente, spesso legato a secchezza cutanea, ma può anche essere la spia di patologie interne: per questo non va considerato automaticamente “normale” e trascurato.
In generale, è opportuno chiedere un consulto specialistico ogni volta che il prurito forte incide in modo significativo sulla qualità di vita, interferendo con il sonno, il lavoro o le relazioni sociali, o quando si è costretti a usare in modo continuativo farmaci da banco senza un reale controllo del sintomo. Il dermatologo non solo può aiutare a identificare la causa e impostare una terapia adeguata, ma anche fornire indicazioni personalizzate su come prendersi cura della pelle, prevenire le recidive e gestire al meglio eventuali malattie croniche associate al prurito.
Il prurito forte è un sintomo comune ma complesso, che può derivare da semplici irritazioni cutanee o essere la spia di patologie dermatologiche e sistemiche anche importanti. Per calmare davvero un prurito intenso non basta spesso “coprire” il sintomo: è necessario risalire alla causa, attraverso un’accurata valutazione clinica. Accorgimenti quotidiani come la cura della barriera cutanea, l’uso di detergenti delicati, l’idratazione e la scelta di abiti adeguati possono offrire un sollievo significativo, soprattutto nei casi legati a secchezza o irritazioni lievi. Tuttavia, quando il prurito è persistente, diffuso, associato a lesioni importanti o a sintomi generali, è fondamentale rivolgersi al medico o al dermatologo per una diagnosi corretta e per impostare un trattamento farmacologico mirato e sicuro, evitando il fai-da-te e l’uso improprio di farmaci da banco.
Per approfondire
National Institutes of Health – informazioni per il pubblico su sintomi e malattie offre schede aggiornate e basate su evidenze scientifiche su numerose condizioni mediche, inclusi disturbi cutanei e sintomi come il prurito, utili per comprendere meglio le possibili cause e i percorsi diagnostici.
Prurito: cause e rimedi – Humanitas propone una panoramica dettagliata sul prurito come sintomo, elencando molte delle condizioni cutanee e sistemiche associate e sottolineando l’importanza di trattare la causa sottostante e di evitare il fai-da-te.
Prurito – Ospedale Gradenigo descrive la differenza tra prurito localizzato e generalizzato, le principali patologie correlate e i casi in cui è consigliabile rivolgersi al medico per ulteriori accertamenti.
Dermatite da contatto: sintomi, cura e rimedi – Auxologico approfondisce una delle cause dermatologiche più frequenti di prurito intenso, spiegando come riconoscerla e perché è fondamentale identificare e allontanare la sostanza responsabile.
Orticaria – Ospedale Gradenigo illustra le caratteristiche dei pomfi pruriginosi tipici dell’orticaria, le possibili cause scatenanti e il ruolo della visita specialistica nella diagnosi e nella gestione del disturbo.