Se hai un abbonamento attivo ACCEDI QUI
La dermatite è un termine ombrello che indica diverse forme di infiammazione della pelle, accomunate da sintomi come arrossamento, prurito, secchezza e, talvolta, vescicole o fissurazioni. Molte persone cercano soluzioni “definitive”, ma nella maggior parte dei casi la dermatite è una condizione cronica o recidivante: ciò significa che tende a ripresentarsi nel tempo, con fasi di peggioramento e periodi di relativa calma. L’obiettivo realistico della cura non è tanto “eliminarla per sempre”, quanto controllarla, ridurre la frequenza e l’intensità delle riacutizzazioni e migliorare la qualità di vita.
Per ottenere questo risultato è fondamentale comprendere di che tipo di dermatite si tratta, quali fattori la scatenano o la peggiorano e quali trattamenti – farmacologici, cosmetici, comportamentali – sono più adatti al singolo quadro clinico. In questa guida verranno illustrati i principali tipi di dermatite, come riconoscerli e diagnosticarli, le opzioni terapeutiche disponibili, il ruolo dei rimedi naturali e soprattutto le strategie di prevenzione delle recidive. Le informazioni hanno carattere generale e non sostituiscono il parere del dermatologo, che resta il riferimento per una valutazione personalizzata.
Tipi di dermatite
Con il termine dermatite si indicano diverse patologie cutanee infiammatorie, ciascuna con cause, decorso e terapie specifiche. La forma probabilmente più nota è la dermatite atopica (o eczema atopico), spesso esordiente in età pediatrica, caratterizzata da secchezza marcata, prurito intenso e lesioni tipicamente localizzate a pieghe, volto e superfici flessorie. È associata a una predisposizione genetica e a un’alterazione della barriera cutanea, che rende la pelle più permeabile agli irritanti e agli allergeni ambientali. Un’altra forma frequente è la dermatite da contatto, che può essere irritativa (dovuta al contatto diretto con sostanze aggressive) o allergica (mediata dal sistema immunitario dopo sensibilizzazione a un allergene specifico).
Accanto a queste, va ricordata la dermatite seborroica, che interessa soprattutto aree ricche di ghiandole sebacee come cuoio capelluto, volto (solchi naso-labiali, sopracciglia) e regione presternale. Si manifesta con chiazze arrossate e desquamazione untuosa o secca, spesso accompagnate da prurito moderato. La sua insorgenza è legata a una combinazione di fattori: predisposizione individuale, ruolo del microbiota cutaneo (in particolare lieviti del genere Malassezia), stress e condizioni ormonali. Esistono poi forme più specifiche, come la dermatite nummulare (lesioni tondeggianti simili a monete), la dermatite da stasi degli arti inferiori associata a insufficienza venosa, e le dermatiti fotoindotte, scatenate o aggravate dall’esposizione ai raggi ultravioletti.
È importante sottolineare che, pur condividendo il termine “dermatite”, queste condizioni non sono sovrapponibili e non rispondono tutte agli stessi trattamenti. Per esempio, una dermatite da contatto allergica richiede l’identificazione e l’evitamento dell’allergene responsabile, mentre nella dermatite atopica il cardine è il ripristino della barriera cutanea con emollienti e, nelle fasi acute, l’uso di farmaci antinfiammatori topici. La dermatite seborroica, invece, beneficia spesso di shampoo e creme con principi attivi antifungini e antinfiammatori. Confondere i diversi tipi può portare a terapie inefficaci o addirittura peggiorative, come l’uso prolungato e non controllato di cortisonici su un quadro non indicato.
Un altro aspetto rilevante è la possibile coesistenza di più forme nello stesso individuo o la sovrapposizione con altre patologie cutanee, come psoriasi o infezioni micotiche. Ad esempio, un paziente atopico può sviluppare anche una dermatite da contatto allergica a un conservante contenuto nei cosmetici, complicando il quadro clinico. Inoltre, alcune dermatiti possono essere la manifestazione cutanea di malattie sistemiche (per esempio, la dermatite da stasi in corso di insufficienza venosa cronica) o di effetti collaterali farmacologici. Per questo motivo, una valutazione dermatologica accurata, che includa anamnesi dettagliata, esame obiettivo e, se necessario, esami di approfondimento, è essenziale per inquadrare correttamente il tipo di dermatite e impostare una strategia di gestione adeguata e sicura nel tempo.
Sintomi e diagnosi
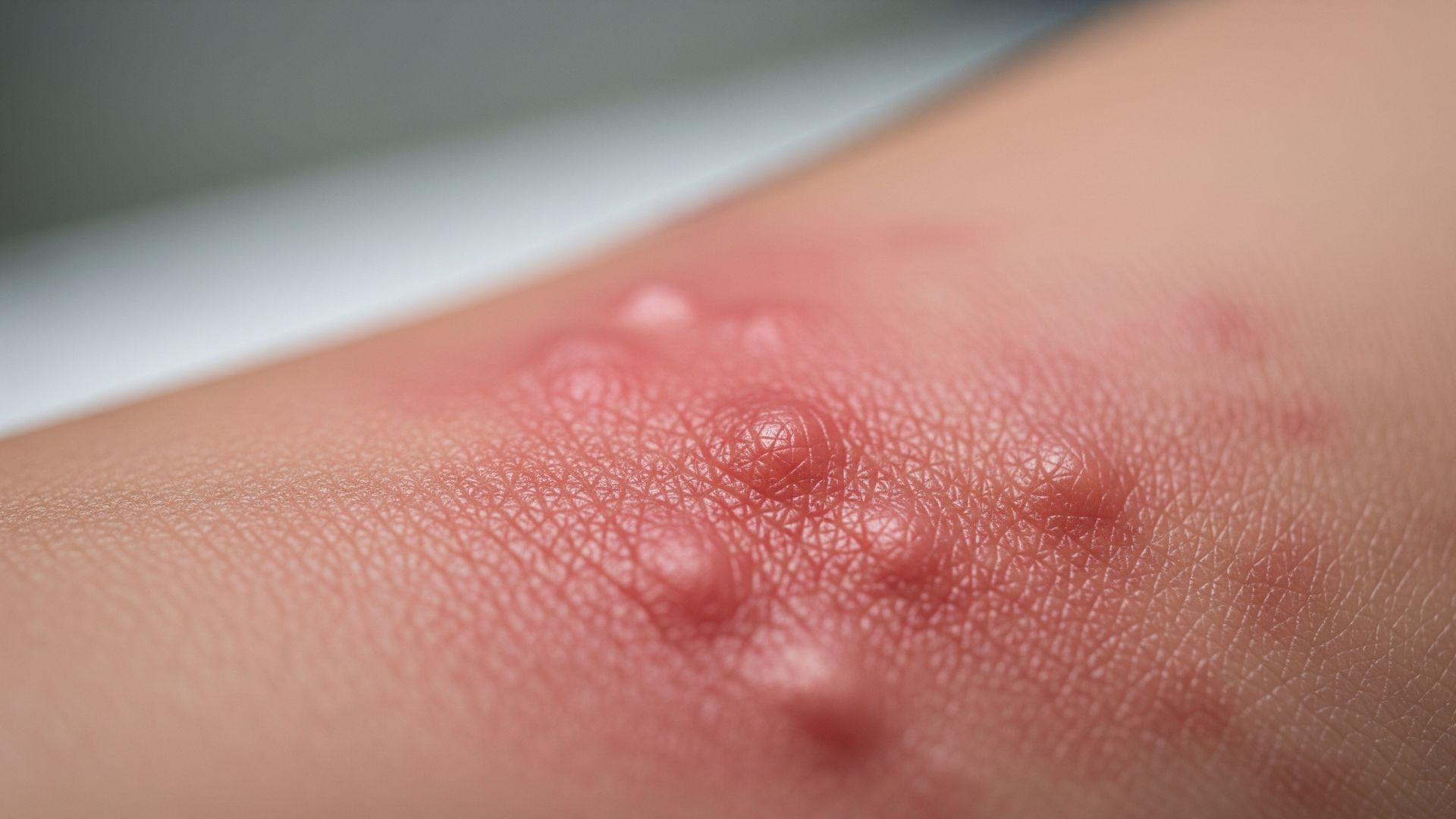
I sintomi della dermatite variano in base al tipo e alla fase della malattia, ma alcuni elementi sono ricorrenti. Il prurito è quasi sempre presente e può essere lieve o molto intenso, tanto da disturbare il sonno e le attività quotidiane. La pelle appare arrossata, secca, talvolta ispessita (lichenificata) nelle forme croniche, oppure con vescicole, essudazione e croste nelle fasi acute. In alcune dermatiti, come quella seborroica, prevale la desquamazione, che può essere fine e secca o più grossolana e untuosa. Le sedi colpite forniscono indizi importanti: pieghe dei gomiti e delle ginocchia, collo e volto nei bambini atopici; mani e avambracci nelle dermatiti da contatto professionali; cuoio capelluto e volto nella dermatite seborroica.
La diagnosi di dermatite è principalmente clinica, basata sull’osservazione delle lesioni e sulla raccolta accurata della storia del paziente. Il dermatologo indaga l’andamento temporale dei sintomi (insorgenza, durata, stagionalità), i possibili fattori scatenanti (contatto con sostanze chimiche, uso di cosmetici o farmaci topici, esposizione solare, stress), la presenza di altre malattie allergiche (asma, rinite, congiuntivite) e la familiarità per patologie atopiche. In molti casi non sono necessari esami di laboratorio complessi, ma in situazioni selezionate si possono eseguire test epicutanei (patch test) per identificare allergeni responsabili di dermatite da contatto, o biopsia cutanea quando il quadro è atipico o si sospettano altre dermatosi.
È fondamentale distinguere la dermatite da altre condizioni che possono mimarne l’aspetto, come infezioni fungine (tinea), scabbia, psoriasi, lichen planus o reazioni avverse a farmaci sistemici. Una diagnosi errata può comportare trattamenti inappropriati, ad esempio l’uso di cortisonici topici su un’infezione micotica non riconosciuta, con peggioramento del quadro. Inoltre, la valutazione della gravità (lieve, moderata, severa) e dell’impatto sulla qualità di vita aiuta a decidere se sia sufficiente una terapia topica o se sia indicato un approccio sistemico o biologico, come avviene nelle forme di dermatite atopica moderata-grave che non rispondono alle cure convenzionali.
Un altro elemento spesso sottovalutato è il coinvolgimento psicologico: prurito cronico, lesioni visibili e recidive frequenti possono generare ansia, imbarazzo, isolamento sociale e disturbi del sonno. Per questo motivo, una corretta diagnosi non si limita a etichettare il tipo di dermatite, ma include una valutazione globale della persona, dei suoi bisogni e delle sue aspettative rispetto alla terapia. In alcuni casi può essere utile il supporto di altre figure professionali, come allergologi, psicologi o nutrizionisti, soprattutto quando il paziente attribuisce alla dieta o allo stress un ruolo centrale nella comparsa dei sintomi e necessita di informazioni basate su evidenze per evitare restrizioni inutili o sensi di colpa.
Trattamenti disponibili
Parlare di “eliminare definitivamente” la dermatite può creare aspettative irrealistiche: nella maggior parte dei casi, soprattutto per la dermatite atopica e seborroica, si tratta di patologie croniche a decorso fluttuante. L’obiettivo realistico della terapia è ottenere il controllo dei sintomi, ridurre la frequenza e l’intensità delle riacutizzazioni e preservare la funzione di barriera della pelle. Il primo pilastro del trattamento, comune a quasi tutte le forme di dermatite, è l’uso regolare di emollienti e idratanti, scelti preferibilmente tra prodotti privi di profumi e sostanze irritanti. Questi cosmetici aiutano a ripristinare il film idrolipidico, riducono la secchezza e il prurito e possono diminuire il fabbisogno di farmaci antinfiammatori topici, soprattutto nella dermatite atopica.
Nelle fasi infiammatorie acute, il dermatologo può prescrivere corticosteroidi topici di diversa potenza, da utilizzare per periodi limitati e secondo schemi personalizzati. I cortisonici riducono rapidamente arrossamento, prurito e gonfiore, ma il loro uso improprio (per esempio, applicazioni prolungate senza controllo medico) può comportare effetti indesiderati locali come assottigliamento cutaneo, teleangectasie o comparsa di strie. Per questo motivo, negli ultimi anni si sono diffuse alternative non steroidee, come gli inibitori topici della calcineurina (tacrolimus, pimecrolimus), indicati in particolare per aree delicate come volto e pieghe e per terapie di mantenimento intermittente. In alcune forme selezionate si utilizzano anche inibitori topici della fosfodiesterasi-4 o altre molecole di nuova generazione, sempre sotto stretto controllo specialistico.
Quando la dermatite è estesa, severa o non risponde adeguatamente alle terapie topiche, si può ricorrere a trattamenti sistemici. Nella dermatite atopica moderata-grave, ad esempio, sono disponibili farmaci biologici e piccole molecole mirate a specifici bersagli dell’infiammazione immunologica. Questi trattamenti hanno migliorato significativamente la qualità di vita di molti pazienti, ma richiedono un’attenta selezione, monitoraggio periodico e valutazione del rapporto beneficio-rischio. In altri tipi di dermatite, come quella da contatto, il cardine resta l’evitamento dell’agente scatenante, eventualmente associato a brevi cicli di terapia sistemica in caso di quadri molto estesi o invalidanti. È importante ricordare che l’automedicazione con cortisonici sistemici o altri immunosoppressori è pericolosa e va assolutamente evitata.
Un capitolo a parte riguarda le terapie complementari, come la fototerapia (esposizione controllata a raggi UVB a banda stretta o UVA1), che può essere indicata in alcune forme di dermatite atopica o seborroica resistenti ai trattamenti convenzionali. La fototerapia deve essere eseguita in centri specializzati, con protocolli standardizzati e monitoraggio degli effetti collaterali a lungo termine, come l’aumento del rischio di fotoinvecchiamento e, potenzialmente, di tumori cutanei. In ogni caso, la scelta del trattamento più adatto dipende dal tipo di dermatite, dalla gravità, dall’età del paziente, dalla presenza di altre malattie e dalle sue preferenze: per questo è essenziale un dialogo aperto con il dermatologo, che possa spiegare in modo chiaro benefici, limiti e possibili rischi delle diverse opzioni terapeutiche.
Rimedi naturali
Molte persone con dermatite sono attratte dai rimedi naturali, spesso percepiti come più “delicati” o privi di effetti collaterali rispetto ai farmaci. È importante però distinguere tra sostanze di origine naturale con un razionale scientifico e prodotti proposti senza adeguate evidenze. Alcuni ingredienti, come l’avena colloidale, sono stati studiati e mostrano proprietà lenitive e antinfiammatorie utili per ridurre prurito e secchezza: bagni o impacchi a base di avena possono rappresentare un complemento alla terapia medica, soprattutto nelle fasi subacute. Anche oli vegetali selezionati, come olio di girasole ad alto contenuto di acido linoleico o olio di enotera, possono contribuire a migliorare la barriera cutanea, purché formulati in prodotti dermatologicamente testati e privi di profumi potenzialmente allergizzanti.
Altre sostanze naturali, come aloe vera, camomilla, calendula o liquirizia, sono spesso presenti in creme e gel lenitivi. Alcuni studi suggeriscono un potenziale effetto antinfiammatorio o antipruriginoso, ma la qualità delle evidenze è variabile e non sempre sufficiente per raccomandarne l’uso come alternativa ai trattamenti convenzionali nelle forme moderate o severe. Inoltre, il fatto che un ingrediente sia “naturale” non significa che sia automaticamente sicuro: piante e oli essenziali possono causare dermatiti da contatto allergiche o irritative, soprattutto se applicati puri o in preparazioni casalinghe non controllate. Per questo è prudente testare nuovi prodotti su una piccola area di pelle integra e sospenderne l’uso in caso di peggioramento dei sintomi.
Negli ultimi anni si è parlato anche di sostanze di origine naturale con azione sul sistema endocannabinoide cutaneo, come alcuni estratti di canapa contenenti CBD, per il potenziale effetto antinfiammatorio e antiprurito. Sebbene i primi studi siano promettenti, la ricerca è ancora in corso e non consente di trarre conclusioni definitive su efficacia e sicurezza a lungo termine. È quindi sconsigliato sostituire terapie validate con prodotti a base di CBD senza il coinvolgimento del dermatologo, soprattutto in pazienti pediatrici, donne in gravidanza o persone con altre patologie. In generale, i rimedi naturali possono avere un ruolo di supporto, ma non dovrebbero essere considerati una “cura definitiva” né utilizzati come unico trattamento in presenza di dermatite significativa.
Un approccio equilibrato consiste nell’integrare, quando appropriato, prodotti di origine naturale all’interno di un piano terapeutico complessivo, che includa farmaci, cosmetici funzionali e modifiche dello stile di vita. È utile diffidare di promesse miracolistiche (“elimina la dermatite in pochi giorni”, “cura definitiva naturale”) e affidarsi a fonti autorevoli per valutare le reali potenzialità di un rimedio. Prima di introdurre integratori per via orale o preparazioni erboristiche, è opportuno confrontarsi con il medico o il farmacista, per evitare interazioni con altri farmaci o effetti indesiderati sistemici. La personalizzazione resta la chiave: ciò che è ben tollerato e utile per una persona può non esserlo per un’altra, e solo un monitoraggio attento nel tempo permette di capire se un determinato rimedio naturale apporta un beneficio reale.
Prevenzione delle recidive
Poiché nella maggior parte dei casi la dermatite tende a recidivare, la prevenzione degli episodi acuti è un obiettivo centrale della gestione a lungo termine. Una corretta routine di cura quotidiana della pelle rappresenta il punto di partenza: detergenti delicati, privi di tensioattivi aggressivi e profumi, docce brevi con acqua tiepida, asciugatura tamponata senza sfregare e applicazione generosa di emollienti subito dopo il bagno per “catturare” l’umidità. Nella dermatite atopica, l’uso costante di emollienti anche in assenza di lesioni visibili contribuisce a mantenere la barriera cutanea più integra e a ridurre il rischio di riacutizzazioni, pur non essendo sufficiente da solo a prevenire completamente la malattia. È importante scegliere prodotti adatti al proprio tipo di pelle e alla stagione, preferendo formulazioni più ricche in inverno e più leggere in estate.
Un altro pilastro della prevenzione è l’identificazione e, per quanto possibile, l’evitamento dei fattori scatenanti individuali. Nella dermatite da contatto, questo significa riconoscere le sostanze irritanti o allergeniche (detergenti, nichel, profumi, conservanti, lattice, coloranti) e ridurre al minimo l’esposizione, ad esempio utilizzando guanti protettivi adeguati, sostituendo cosmetici o prodotti per la casa, scegliendo indumenti in tessuti naturali e traspiranti. Nella dermatite atopica, invece, i trigger possono includere sudorazione intensa, sbalzi di temperatura, aria troppo secca, stress psicologico, infezioni cutanee o respiratorie. Tenere un diario dei sintomi può aiutare a individuare correlazioni tra attività quotidiane, ambiente e comparsa di prurito o lesioni, facilitando l’adozione di strategie preventive personalizzate.
La gestione dello stress e la cura del sonno giocano un ruolo non trascurabile, poiché lo stress psico-fisico può peggiorare il prurito e innescare un circolo vizioso di grattamento e infiammazione. Tecniche di rilassamento, attività fisica regolare compatibile con la condizione cutanea, supporto psicologico quando necessario e una buona igiene del sonno possono contribuire a ridurre la frequenza delle recidive. Nei bambini, è utile coinvolgere la famiglia nell’educazione alla malattia, spiegando l’importanza di non grattarsi, di applicare correttamente le creme e di segnalare precocemente la comparsa di nuovi sintomi. Programmi educazionali strutturati, laddove disponibili, hanno dimostrato di migliorare l’aderenza alle terapie e gli esiti clinici nella dermatite atopica.
Infine, è fondamentale mantenere un follow-up regolare con il dermatologo, soprattutto nei casi di dermatite cronica moderata-grave o in trattamento con farmaci sistemici o biologici. Le visite periodiche permettono di valutare l’andamento della malattia, adeguare la terapia, intercettare precocemente eventuali effetti collaterali e rinforzare le misure di prevenzione. In alcune situazioni, il medico può proporre strategie di “proactive therapy”, che prevedono l’applicazione intermittente di farmaci topici antinfiammatori su aree abitualmente colpite anche quando la pelle appare clinicamente sana, per ridurre il rischio di nuove riacutizzazioni. In ogni caso, la prevenzione delle recidive è un percorso condiviso tra paziente e curante, basato su informazione corretta, aderenza alle indicazioni e capacità di adattare le strategie nel tempo in base all’evoluzione della dermatite.
In conclusione, parlare di eliminare “definitivamente” la dermatite è spesso fuorviante, perché molte forme hanno un andamento cronico e recidivante. Tuttavia, una diagnosi accurata, la scelta di trattamenti adeguati al tipo e alla gravità della malattia, l’uso costante di emollienti, l’attenzione ai fattori scatenanti e, quando opportuno, il supporto di rimedi naturali ben selezionati permettono nella maggior parte dei casi di ottenere un buon controllo dei sintomi e di migliorare significativamente la qualità di vita. Il percorso è individuale e richiede collaborazione attiva tra paziente, dermatologo e, se necessario, altre figure sanitarie, con l’obiettivo realistico di ridurre al minimo l’impatto della dermatite sulla quotidianità.
Per approfondire
Organizzazione Mondiale della Sanità (OMS) Scheda informativa aggiornata sulla dermatite atopica, utile per comprendere l’impatto globale della malattia, i principali fattori di rischio e le strategie generali di gestione basate sulle evidenze internazionali.
American Academy of Dermatology Risorse per pazienti e professionisti sulla dermatite atopica, con spiegazioni chiare su sintomi, diagnosi, trattamenti topici e sistemici, incluse le terapie più recenti e le raccomandazioni delle linee guida aggiornate.
National Health Service (NHS) Pagina informativa dettagliata sull’eczema atopico, con indicazioni pratiche su cura quotidiana della pelle, gestione del prurito, uso corretto dei farmaci e consigli per ridurre le recidive nella vita di tutti i giorni.
Agenzia Italiana del Farmaco (AIFA) Informazioni aggiornate sui farmaci biologici e biosimilari approvati in Italia per la dermatite atopica moderata-grave, con focus su indicazioni, modalità di prescrizione e profilo di sicurezza.
DermNet New Zealand Sito di riferimento internazionale in dermatologia, con schede tecniche approfondite sui diversi tipi di dermatite (atopica, da contatto, seborroica e altre), immagini cliniche e sintesi delle opzioni terapeutiche disponibili.