La domanda “come si guarisce dalla psoriasi?” è molto frequente, soprattutto quando le lesioni cutanee sono estese, fastidiose o impattano sulla vita sociale e lavorativa. È importante chiarire fin da subito che, allo stato attuale delle conoscenze, la psoriasi è considerata una malattia cronica: non esiste una guarigione definitiva, ma esistono terapie sempre più efficaci che permettono di controllare i sintomi, ridurre le recidive e, in molti casi, ottenere lunghe fasi di remissione.
Capire che cosa sia davvero la psoriasi, quali sintomi può dare, come si arriva alla diagnosi e quali sono le opzioni di trattamento (farmacologiche e complementari) aiuta a impostare aspettative realistiche e a partecipare in modo attivo alle decisioni terapeutiche con il dermatologo. In questa guida analizzeremo in modo chiaro e aggiornato i principali aspetti della malattia, con un’attenzione particolare al concetto di “controllo a lungo termine” più che di “guarigione” in senso assoluto.
Cos’è la psoriasi?
La psoriasi è una malattia infiammatoria cronica della pelle, di origine immunomediata, cioè legata a un’alterazione del sistema immunitario che diventa iperattivo e innesca un’infiammazione persistente. Non si tratta solo di un problema estetico o superficiale: oggi è considerata una patologia sistemica, perché l’infiammazione può coinvolgere non solo la cute, ma anche le articolazioni e si associa più spesso a determinate condizioni come obesità, diabete, ipertensione e malattie cardiovascolari. La caratteristica principale è un’accelerazione del turnover delle cellule cutanee: le cellule della pelle si rinnovano troppo rapidamente, accumulandosi in superficie e formando le tipiche chiazze eritemato-desquamative.
Dal punto di vista epidemiologico, la psoriasi è relativamente frequente: colpisce una quota non trascurabile della popolazione, con esordio tipico in età giovane-adulta, ma può comparire anche in età pediatrica o più avanzata. Esiste una predisposizione genetica, cioè una maggiore probabilità di sviluppare la malattia se in famiglia ci sono altri casi, ma la genetica da sola non basta: entrano in gioco fattori ambientali e scatenanti come infezioni, stress, traumi cutanei, alcuni farmaci, fumo e alcol. È fondamentale sottolineare che la psoriasi non è contagiosa: non si trasmette per contatto, né attraverso oggetti, né con il sangue.
Quando si parla di “guarigione” dalla psoriasi, bisogna quindi distinguere tra la scomparsa temporanea delle lesioni (remissione clinica) e l’eliminazione definitiva della predisposizione alla malattia, che al momento non è possibile. Le terapie moderne, in particolare quelle sistemiche e biologiche, possono portare a una pelle clinicamente “pulita” o quasi, per periodi anche lunghi, ma la tendenza a riattivarsi rimane. Per questo si preferisce parlare di controllo della malattia, gestione a lungo termine e prevenzione delle riacutizzazioni, piuttosto che di guarigione completa.
Un altro aspetto centrale è l’impatto sulla qualità di vita. Anche forme considerate “lievi” dal punto di vista dell’estensione cutanea possono essere vissute come molto pesanti se localizzate in aree visibili (viso, mani) o particolarmente sensibili (genitali, cuoio capelluto). Il prurito, il bruciore, il dolore, le fissurazioni e il disagio psicologico possono influenzare sonno, relazioni, attività fisica e lavorativa. Per questo oggi l’obiettivo delle cure non è solo ridurre le placche, ma migliorare il benessere complessivo della persona, includendo anche il supporto psicologico quando necessario.
Sintomi della psoriasi
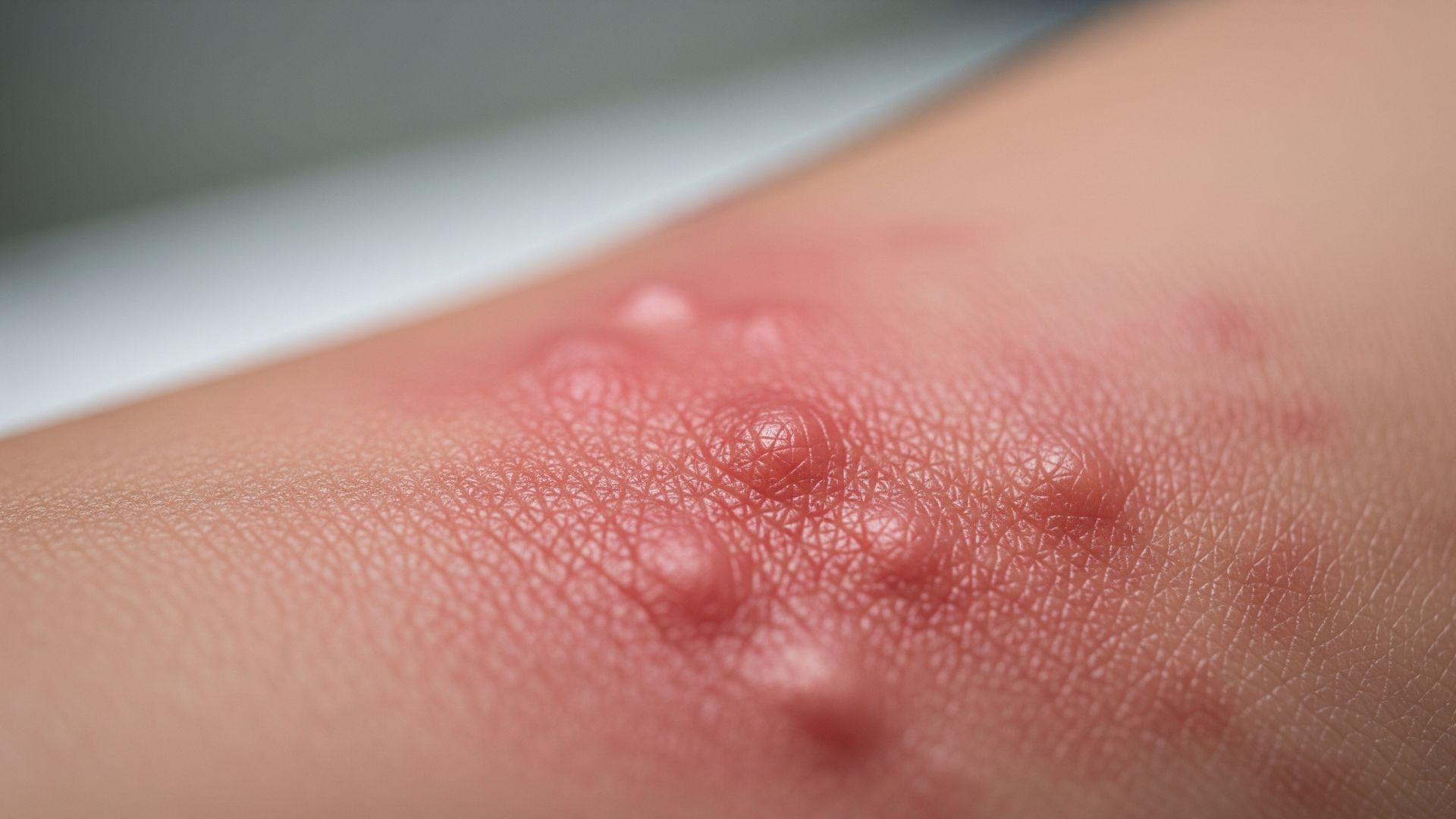
I sintomi della psoriasi possono variare molto da persona a persona, sia per aspetto delle lesioni sia per estensione e localizzazione. La forma più comune è la psoriasi a placche, caratterizzata da chiazze o placche ben delimitate, di colore rosso (eritematose), ricoperte da squame biancastre o argentee, che tendono a localizzarsi su gomiti, ginocchia, regione lombare e cuoio capelluto. Le squame sono dovute all’accumulo di cellule cutanee che non riescono a staccarsi in modo fisiologico. Spesso le lesioni sono simmetriche e possono essere accompagnate da prurito, bruciore o dolore, soprattutto se la pelle si fessura o si irrita.
Esistono però diverse varianti cliniche. La psoriasi guttata si presenta con piccole lesioni “a goccia”, spesso diffuse sul tronco, e può insorgere dopo infezioni, in particolare faringiti da streptococco. La psoriasi inversa colpisce le pieghe (ascelle, inguine, sottomammaria, regione genitale) con chiazze lisce, rosse e poco squamose, spesso confuse con altre dermatiti. La psoriasi pustolosa è caratterizzata da pustole sterili (non infettive) su base eritematosa, localizzate o diffuse, e rappresenta una forma più rara e grave. La psoriasi eritrodermica, infine, coinvolge quasi tutta la superficie corporea con arrossamento diffuso, desquamazione e sintomi sistemici: è una condizione potenzialmente seria che richiede valutazione urgente.
Un capitolo a parte riguarda la psoriasi del cuoio capelluto e quella ungueale. Sul cuoio capelluto le lesioni possono estendersi oltre l’attaccatura dei capelli, con squame spesse e prurito intenso, talvolta confuse con una semplice forfora o dermatite seborroica. Le unghie possono presentare piccole depressioni puntiformi (pitting), ispessimento, distacco dal letto ungueale (onicolisi) o alterazioni di colore; questi segni non sono solo un problema estetico, ma possono essere un indicatore di rischio aumentato di artrite psoriasica. Anche le mucose, sebbene più raramente, possono essere interessate.
Oltre ai sintomi cutanei, è fondamentale ricordare l’artrite psoriasica, una forma di infiammazione articolare che può colpire una quota dei pazienti con psoriasi. Si manifesta con dolore, gonfiore e rigidità articolare, spesso al mattino, e può interessare dita delle mani e dei piedi (con aspetto “a salsicciotto”), colonna vertebrale e articolazioni più grandi. Se non riconosciuta e trattata precocemente, può portare a danni articolari permanenti. La presenza di dolore articolare, rigidità prolungata al risveglio o gonfiore persistente va sempre riferita al medico, perché può cambiare in modo significativo la strategia terapeutica.
Diagnosi della psoriasi
La diagnosi di psoriasi è in primo luogo clinica, cioè si basa sull’osservazione diretta delle lesioni cutanee e sulla raccolta accurata della storia del paziente (anamnesi). Il dermatologo valuta l’aspetto, la distribuzione e l’estensione delle chiazze, la presenza di squame, eventuali segni a carico delle unghie e del cuoio capelluto, oltre a sintomi riferiti come prurito, dolore o bruciore. È importante anche indagare eventuali fattori scatenanti o peggiorativi (infezioni recenti, farmaci, stress, traumi cutanei), la presenza di casi in famiglia e l’eventuale interessamento articolare.
Nella maggior parte dei casi, l’esperienza clinica del dermatologo è sufficiente per porre diagnosi senza necessità di esami invasivi. In situazioni dubbie, quando le lesioni hanno un aspetto atipico o potrebbero sovrapporsi ad altre dermatosi (come dermatite seborroica, eczema, lichen planus, micosi), può essere indicata una biopsia cutanea: un piccolo prelievo di pelle, eseguito in anestesia locale, che viene analizzato al microscopio per confermare il quadro istologico tipico della psoriasi. Questo esame aiuta a escludere altre patologie e a impostare un trattamento mirato.
Per valutare la gravità della psoriasi e monitorare la risposta alle terapie, si utilizzano spesso indici standardizzati. Uno dei più noti è il PASI (Psoriasis Area and Severity Index), che combina estensione delle lesioni e intensità di eritema, infiltrazione e desquamazione in diverse aree corporee. Esistono anche scale di valutazione della qualità di vita, come il DLQI (Dermatology Life Quality Index), che misurano l’impatto della malattia su attività quotidiane, relazioni, lavoro e benessere psicologico. Questi strumenti non servono solo per la ricerca, ma anche per guidare le decisioni cliniche, ad esempio nel passaggio da terapie topiche a sistemiche.
Un aspetto spesso sottovalutato è la valutazione delle comorbidità, cioè delle condizioni associate più frequentemente alla psoriasi. Poiché si tratta di una malattia infiammatoria sistemica, i pazienti possono avere un rischio aumentato di sindrome metabolica, diabete, ipertensione, dislipidemia, malattie cardiovascolari e disturbi dell’umore come ansia e depressione. Per questo, soprattutto nelle forme moderate-gravi, può essere utile un inquadramento multidisciplinare che coinvolga, oltre al dermatologo, il medico di medicina generale e, se necessario, altri specialisti (reumatologo, cardiologo, nutrizionista, psicologo), con l’obiettivo di una presa in carico globale.
Trattamenti farmacologici
Quando si parla di “come si guarisce dalla psoriasi”, i trattamenti farmacologici rappresentano il pilastro della gestione della malattia. È fondamentale chiarire che le terapie non eliminano la predisposizione di base, ma agiscono sui meccanismi dell’infiammazione e sulla proliferazione delle cellule cutanee, permettendo di ridurre o far scomparire le lesioni e di prevenire le riacutizzazioni. La scelta del trattamento dipende da diversi fattori: gravità ed estensione della psoriasi, localizzazione, presenza di artrite psoriasica, comorbidità, preferenze del paziente e risposta a terapie precedenti. L’approccio è spesso graduale, partendo da terapie topiche per le forme lievi e passando a fototerapia o farmaci sistemici per le forme più impegnative.
Le terapie topiche (cioè applicate direttamente sulla pelle) sono la prima linea per la maggior parte dei pazienti con psoriasi lieve o localizzata. Tra i farmaci più utilizzati ci sono i corticosteroidi topici, che riducono l’infiammazione e il prurito, e i derivati della vitamina D, che modulano la proliferazione e la differenziazione dei cheratinociti (le cellule principali dell’epidermide). Spesso vengono impiegate formulazioni combinate corticosteroide + vitamina D per sfruttare l’effetto sinergico. Altri topici includono analoghi della vitamina A (retinoidi), inibitori della calcineurina per aree delicate, cheratolitici (come l’acido salicilico) per ridurre lo spessore delle squame, e preparazioni emollienti per migliorare la barriera cutanea.
Quando le terapie topiche non sono sufficienti, o quando la psoriasi è più estesa o impatta fortemente sulla qualità di vita, si può ricorrere alla fototerapia, che utilizza radiazioni ultraviolette (UV) in modo controllato. Le modalità più comuni sono la UVB a banda stretta e la PUVA (associazione di psoraleni e UVA). La fototerapia agisce modulando la risposta immunitaria cutanea e rallentando la proliferazione cellulare. Viene eseguita in centri specializzati, con protocolli precisi e monitoraggio medico, per bilanciare efficacia e rischio di effetti collaterali a lungo termine, come l’invecchiamento cutaneo precoce e l’aumento del rischio di tumori cutanei se l’esposizione è prolungata.
Per le forme moderate-gravi, per la psoriasi che non risponde adeguatamente a topici e fototerapia, o in presenza di artrite psoriasica, si considerano le terapie sistemiche, cioè farmaci che agiscono su tutto l’organismo. Tra i farmaci sistemici “tradizionali” rientrano il metotrexato, la ciclosporina e i retinoidi orali, che modulano in modo più ampio il sistema immunitario o la proliferazione cellulare. Negli ultimi anni si sono affermati i farmaci biologici e le piccole molecole mirate, che agiscono su bersagli specifici dell’infiammazione (come TNF-alfa, interleuchine 17 e 23, o vie intracellulari di segnalazione). Queste terapie hanno rivoluzionato la gestione della psoriasi moderata-grave, permettendo in molti casi di ottenere una pelle quasi o completamente libera da lesioni e un controllo migliore dell’artrite psoriasica, pur richiedendo un attento monitoraggio per possibili effetti collaterali e un’accurata selezione dei pazienti.
In ogni fase del percorso terapeutico è essenziale una buona aderenza alle indicazioni ricevute e un dialogo continuo con il medico. La sospensione autonoma dei farmaci, la modifica delle dosi o l’uso irregolare delle terapie può ridurne l’efficacia e favorire ricadute più intense. Un follow-up periodico consente di valutare i risultati, intercettare precocemente eventuali effetti indesiderati e, se necessario, adattare il piano di cura, passando a strategie diverse o combinando più trattamenti per ottenere il miglior controllo possibile della malattia nel lungo periodo.
Terapie naturali e complementari
Molte persone con psoriasi, soprattutto quando convivono da anni con la malattia o temono gli effetti collaterali dei farmaci, si interessano a terapie naturali o complementari nella speranza di “guarire” in modo più dolce. È importante affrontare questo tema con equilibrio: alcune strategie non farmacologiche possono effettivamente contribuire al benessere generale e al controllo dei sintomi, ma non sostituiscono le terapie evidence-based prescritte dal dermatologo. La psoriasi è una malattia infiammatoria cronica complessa, e affidarsi esclusivamente a rimedi naturali, sospendendo i farmaci senza supervisione medica, espone al rischio di peggioramenti importanti, complicanze e impatto maggiore sulla qualità di vita.
Tra gli approcci complementari più citati rientrano l’uso di emollienti e oli naturali per mantenere la pelle idratata e ridurre la secchezza e la desquamazione. Prodotti a base di oli vegetali (come olio di oliva, di mandorle dolci o di girasole) o burri (karité) possono aiutare a migliorare la funzione di barriera cutanea, soprattutto se privi di profumi e sostanze irritanti. Anche bagni tiepidi con aggiunta di oli o sali specifici, seguiti da un’accurata applicazione di creme emollienti, possono dare sollievo. Tuttavia, non esistono prove solide che questi rimedi possano modificare il decorso della malattia; il loro ruolo è di supporto, non curativo.
Un altro ambito di interesse è l’alimentazione. Alcuni studi suggeriscono che un’alimentazione equilibrata, ricca di frutta, verdura, cereali integrali, pesce e povera di grassi saturi e zuccheri semplici, possa contribuire a ridurre l’infiammazione sistemica e migliorare alcune comorbidità (come obesità e sindrome metabolica), con possibili benefici indiretti anche sulla psoriasi. La riduzione del consumo di alcol e la cessazione del fumo sono raccomandazioni generali di salute che assumono particolare importanza nei pazienti con psoriasi, dato il legame con il rischio cardiovascolare. Tuttavia, diete “miracolose” o estremamente restrittive, spesso promosse senza basi scientifiche, non sono consigliabili e possono essere dannose.
Esistono poi approcci mente-corpo, come tecniche di rilassamento, meditazione, yoga o psicoterapia di supporto, che possono aiutare a gestire lo stress, noto fattore scatenante o peggiorativo delle riacutizzazioni. Ridurre lo stress non “guarisce” la psoriasi, ma può contribuire a diminuire la frequenza o l’intensità degli episodi in alcune persone e a migliorare la percezione della malattia. Anche il supporto di gruppi di auto-aiuto o associazioni di pazienti può essere prezioso per condividere esperienze, strategie pratiche e affrontare lo stigma sociale. In ogni caso, prima di intraprendere qualsiasi terapia naturale o complementare, è opportuno discuterne con il dermatologo, per evitare interazioni con i farmaci in uso e per integrare queste strategie in un piano di cura complessivo e sicuro.
Nel considerare le terapie naturali e complementari è utile mantenere un atteggiamento critico verso promesse di “cura definitiva” o rimedi privi di basi scientifiche. Valutare con il medico l’eventuale inserimento di questi interventi all’interno del percorso terapeutico consente di sfruttarne i potenziali benefici, ad esempio sul benessere psicofisico o sulla gestione dello stress, riducendo al minimo i rischi. Un’informazione corretta e aggiornata aiuta a distinguere tra pratiche ragionevoli e proposte poco affidabili, favorendo scelte consapevoli e coerenti con gli obiettivi di controllo a lungo termine della psoriasi.
In sintesi, alla domanda “come si guarisce dalla psoriasi?” la risposta più corretta è che oggi non disponiamo di una cura definitiva che elimini la predisposizione alla malattia, ma abbiamo a disposizione molte opzioni terapeutiche efficaci per controllarla, ridurre o far scomparire le lesioni e migliorare in modo significativo la qualità di vita. La chiave è una gestione personalizzata, costruita insieme al dermatologo, che tenga conto della gravità della psoriasi, delle eventuali comorbidità, delle preferenze del paziente e dell’impatto psicologico e sociale. Terapie farmacologiche, fototerapia, stili di vita sani e, quando appropriato, interventi complementari possono integrarsi in un percorso a lungo termine, con l’obiettivo realistico di ottenere remissioni prolungate e una convivenza il più possibile serena con la malattia.
Per approfondire
AIFA – Farmaci biologici Panoramica istituzionale sui farmaci biologici e biotecnologici, inclusi quelli utilizzati nel trattamento delle malattie infiammatorie croniche come la psoriasi, utile per comprendere meglio questa classe di terapie mirate.
AIFA – FDA approva brodalumab per la psoriasi a placche Comunicato che illustra il meccanismo d’azione e le indicazioni di un farmaco biologico per la psoriasi a placche moderata-grave, contestualizzando l’evoluzione delle opzioni terapeutiche.
Humanitas – Psoriasi, l’importanza di una diagnosi corretta e di una terapia personalizzata Articolo divulgativo specialistico che spiega in modo chiaro natura sistemica della psoriasi, comorbidità associate e necessità di un percorso terapeutico personalizzato.
NICE/NCBI – Psoriasis: assessment and management Linea guida internazionale che descrive l’approccio graduale alla gestione della psoriasi, dai trattamenti topici fino ai farmaci sistemici e biologici, con indicazioni basate sulle evidenze.
PubMed – Guidelines of care for the management and treatment of psoriasis with topical therapies Documento di riferimento sulle terapie topiche per la psoriasi, utile per approfondire il ruolo di creme, unguenti e lozioni nella gestione delle forme lievi e come parte di strategie combinate.