🎙 Pubblicato con AKAVOICE Wordpress plugin
Ogni volta che mangiamo un alimento contenente carboidrati, il nostro organismo lo scompone in glucosio, che passa nel flusso sanguigno e fa salire la glicemia. La velocità e l’entità di questa risalita, però, non sono uguali per tutti i cibi: dipendono dalla loro composizione, dalla loro struttura e dalla quantità che ne consumiamo.
È qui che entrano in gioco due concetti chiave della nutrizione moderna: l’indice glicemico (IG) e il carico glicemico (CG). Comprenderli non serve solo a chi ha già una diagnosi di diabete di tipo 2, ma anche a chi vuole prevenire l’insulino-resistenza, gestire il peso o semplicemente adottare un’alimentazione più equilibrata. L’obiettivo di questo articolo è spiegare con chiarezza come questi strumenti funzionano, come si traducono nella pratica quotidiana e perché il monitoraggio regolare della glicemia rappresenta il complemento indispensabile a qualsiasi scelta alimentare consapevole.
Cos’è l’indice glicemico (IG)
L’indice glicemico è una misura che indica la velocità con cui un alimento contenente carboidrati fa aumentare la concentrazione di glucosio nel sangue rispetto a un alimento di riferimento, solitamente il glucosio puro o il pane bianco, a cui viene assegnato un valore di 100.
In termini pratici, gli alimenti si suddividono in tre categorie:
- IG basso (≤ 55): legumi, verdure non amidacee, frutta come mele e pere, cereali integrali poco raffinati.
- IG medio (56–69): pane integrale, riso basmati, ananas, patate bollite.
- IG alto (≥ 70): pane bianco, riso brillato, cornflakes, patate al forno, bevande zuccherate.
Un alimento ad alto IG viene digerito e assorbito rapidamente, provocando un picco glicemico seguito spesso da un’altrettanto rapida discesa, che può generare sensazione di fame precoce e affaticamento. Al contrario, un alimento a basso IG rilascia glucosio più gradualmente, favorendo un senso di sazietà prolungato e una risposta insulinica più contenuta.
È importante ricordare che l’IG non dipende solo dal tipo di carboidrato – semplice o complesso – ma anche da altri fattori: il grado di cottura, il contenuto di fibra, l’acidità e persino la forma fisica dell’alimento (intero, schiacciato, in purea) influenzano significativamente la risposta glicemica.
Cos’è il carico glicemico (CG)
L’indice glicemico da solo, però, non basta. Un’anguria, ad esempio, ha un IG piuttosto alto (intorno a 72), ma contiene pochissimi carboidrati per porzione: nella realtà, il suo impatto sulla glicemia è molto limitato. È questo il limite che il carico glicemico supera.
Il CG si calcola moltiplicando l’IG di un alimento per la quantità di carboidrati disponibili in una porzione e dividendo per 100:
CG = (IG × grammi di carboidrati per porzione) / 100
Anche per il carico glicemico esiste una classificazione:
- CG basso (≤ 10): la maggior parte della frutta fresca, verdure, legumi.
- CG medio (11–19): un piatto di pasta integrale al dente, una porzione di riso basmati.
- CG alto (≥ 20): porzioni abbondanti di pasta raffinata, pane bianco, bevande zuccherate.
Il CG è dunque più informativo dell’IG perché tiene conto sia della qualità che della quantità dei carboidrati consumati. Due alimenti con lo stesso IG possono avere un impatto glicemico completamente diverso se le porzioni differiscono. Per questo motivo, la valutazione del carico glicemico dell’intero pasto – e non solo del singolo alimento – è lo strumento più utile nella pratica clinica e nella gestione quotidiana del diabete.
Cibi ad alto e basso indice glicemico
Conoscere quali alimenti si collocano alle due estremità della scala glicemica aiuta a fare scelte più mirate, senza rinunciare alla varietà della dieta.
Alimenti ad alto IG che possono provocare picchi rapidi di glucosio: pane bianco, riso bianco a cottura prolungata, patate al forno o fritte, cereali da colazione raffinati, cracker, dolci industriali, bevande zuccherate e succhi di frutta confezionati. Anche alcuni alimenti percepiti come “sani” – come il riso soffiato o le gallette di mais – hanno un IG molto elevato e vanno consumati con attenzione.
Alimenti a basso IG che aiutano a mantenere stabile la glicemia: legumi (lenticchie, ceci, fagioli), pasta integrale cotta al dente, orzo, farro, frutta come mele, pere, ciliegie e agrumi, verdure non amidacee, latte e yogurt naturale non zuccherato. La frutta secca a guscio (noci, mandorle) ha un IG trascurabile grazie all’alto contenuto di grassi e fibre.
Un principio utile da tenere a mente: spesso non è l’alimento singolo a determinare la risposta glicemica complessiva, ma l’intera combinazione del pasto. Consumare carboidrati insieme a proteine, grassi “buoni” e fibre rallenta la digestione e riduce il picco glicemico – anche per alimenti che da soli avrebbero un IG medio-alto.
Come integrare IG e CG nella vita quotidiana
Tradurre questi concetti in abitudini concrete non richiede calcoli complessi, ma una maggiore consapevolezza delle scelte alimentari. Alcune strategie pratiche:
Pianificare i pasti in modo bilanciato. Un pasto equilibrato dal punto di vista glicemico include sempre una fonte di carboidrati a basso-medio IG, una quota proteica (carne magra, pesce, uova, legumi) e grassi insaturi (olio extravergine, avocado, frutta secca). Questo tipo di combinazione abbassa significativamente il CG complessivo del pasto.
Privilegiare cotture e preparazioni che abbassano l’IG. La pasta cotta al dente ha un IG inferiore rispetto a quella molto cotta. Le patate lessate e poi raffreddate sviluppano amido resistente, che ne riduce l’impatto glicemico. Il pane a lievitazione naturale ha generalmente un IG più basso del pane comune.
Fare attenzione alle porzioni. Anche un alimento a IG moderato, consumato in quantità elevate, produce un CG alto. Calibrare le porzioni – soprattutto di cereali e derivati – è una delle azioni più efficaci per mantenere stabile la glicemia nel corso della giornata.
Distribuire i carboidrati nell’arco della giornata. Concentrare i carboidrati in uno o due pasti produce picchi glicemici più intensi. Distribuirli in tre pasti principali più uno o due spuntini leggeri contribuisce a mantenere i livelli di glucosio nel sangue più costanti.
Monitoraggio della glicemia a casa
Capire come il proprio corpo risponde ai diversi alimenti richiede un elemento che nessuna tabella può fornire da solo: il monitoraggio individuale. La risposta glicemica a uno stesso alimento può variare sensibilmente da persona a persona, in base al microbioma intestinale, al metabolismo, al livello di attività fisica e ad altri fattori individuali.
Misurare la glicemia prima e dopo i pasti – in particolare nelle ore successive – permette di osservare in modo oggettivo l’impatto reale di ciò che si mangia, verificare l’efficacia delle strategie alimentari adottate e condividere dati concreti con il proprio medico o dietologo.

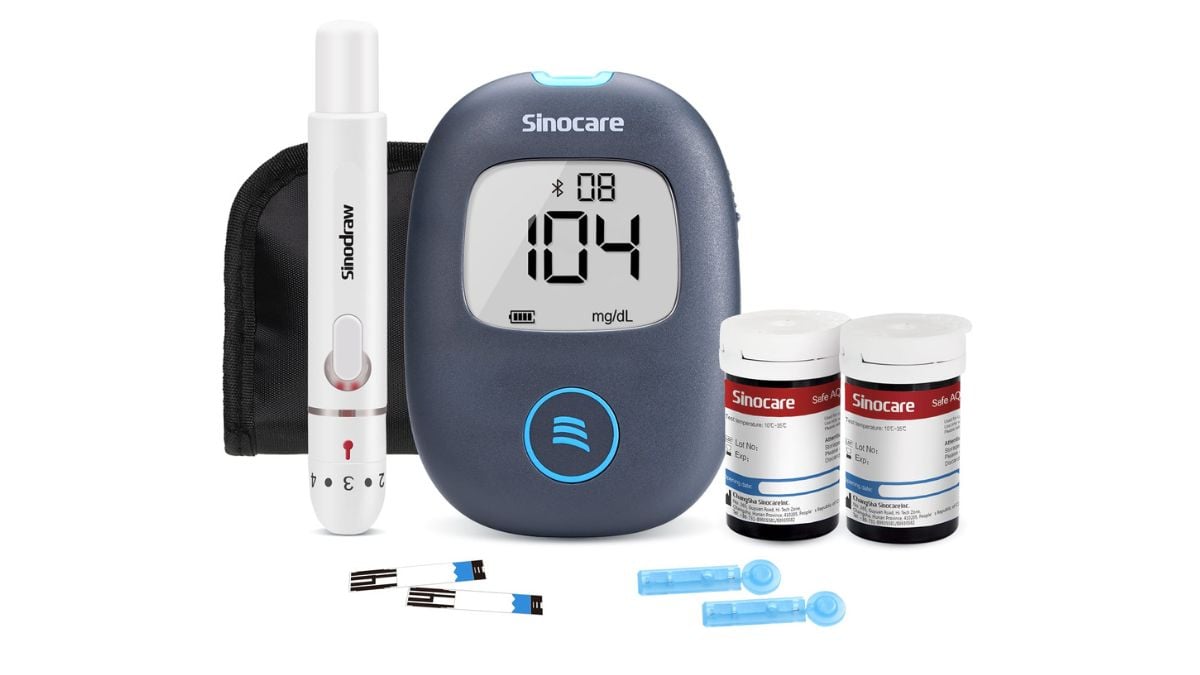
Tra gli strumenti disponibili per il monitoraggio domestico, il Sinocare Safe AQ Air rappresenta una soluzione moderna e pratica per la gestione quotidiana. Si tratta di un glucometro dotato di connettività Bluetooth che consente di sincronizzare automaticamente le misurazioni con lo smartphone, raccogliendo i dati in un’app dedicata. Questa funzionalità permette non solo di archiviare le rilevazioni nel tempo, ma anche di osservare l’andamento della glicemia in correlazione con i pasti, identificando più facilmente quali alimenti o combinazioni alimentari producono le risposte più elevate nel proprio organismo.
Un ulteriore vantaggio riguarda la comunicazione con i professionisti sanitari: i valori registrati possono essere esportati e condivisi con il medico di base o l’endocrinologo, rendendo le visite di controllo più informate e la gestione del diabete più precisa e personalizzata. La misurazione è rapida e affidabile, pensata per un uso quotidiano che non interferisca con le normali attività della giornata.
Scopri il Sinocare Safe AQ Air.
Altri consigli pratici per controllare la glicemia
L’alimentazione è un pilastro fondamentale, ma non l’unico. La gestione efficace della glicemia richiede un approccio complessivo che comprende anche altri elementi dello stile di vita.
Attività fisica regolare. L’esercizio fisico aumenta la sensibilità insulinica e aiuta i muscoli a utilizzare il glucosio circolante anche in assenza di insulina. Anche una camminata di 20–30 minuti dopo i pasti principali può contribuire a ridurre i picchi glicemici postprandiali. Le linee guida raccomandano almeno 150 minuti settimanali di attività aerobica moderata, integrata con esercizi di resistenza muscolare.
Gestione dello stress. Lo stress cronico stimola la produzione di cortisolo e adrenalina, ormoni che favoriscono la liberazione di glucosio nel sangue. Tecniche di gestione dello stress – come la respirazione diaframmatica, la meditazione o lo yoga – possono avere un effetto positivo anche sulla stabilità glicemica.
Sonno adeguato. La privazione cronica del sonno altera la regolazione dell’insulina e aumenta l’infiammazione sistemica, con effetti negativi sul controllo glicemico. Dormire tra le 7 e le 8 ore per notte è parte integrante di qualsiasi strategia di prevenzione e gestione del diabete.
Controlli medici periodici. Emoglobina glicata (HbA1c), glicemia a digiuno e curva da carico orale sono esami che permettono di valutare il controllo glicemico nel medio-lungo periodo e di adattare la terapia nutrizionale o farmacologica in base ai risultati osservati nel tempo.
Conclusione
Indice glicemico e carico glicemico sono strumenti scientificamente validati che offrono una chiave di lettura preziosa per comprendere in che modo i carboidrati influenzano i livelli di glucosio nel sangue. Usarli in modo combinato – tenendo conto sia della qualità che della quantità dei carboidrati consumati – permette di pianificare pasti più equilibrati e di ridurre l’impatto dei picchi glicemici sulla salute nel lungo periodo.
Questi strumenti, tuttavia, esprimono il loro pieno potenziale solo se affiancati da un monitoraggio regolare e personalizzato. Conoscere la propria risposta glicemica individuale ai diversi alimenti, raccogliere dati nel tempo e condividerli con il proprio medico sono azioni concrete che trasformano la conoscenza teorica in gestione efficace del diabete. Strumenti come il Sinocare Safe AQ Air – disponibile sul flagship store di Sinocare – rendono questo percorso più semplice, accessibile e integrato nella vita di tutti i giorni.
Una dieta attenta, uno stile di vita equilibrato e un monitoraggio consapevole sono i tre pilastri su cui costruire una gestione quotidiana del diabete efficace e sostenibile nel tempo.