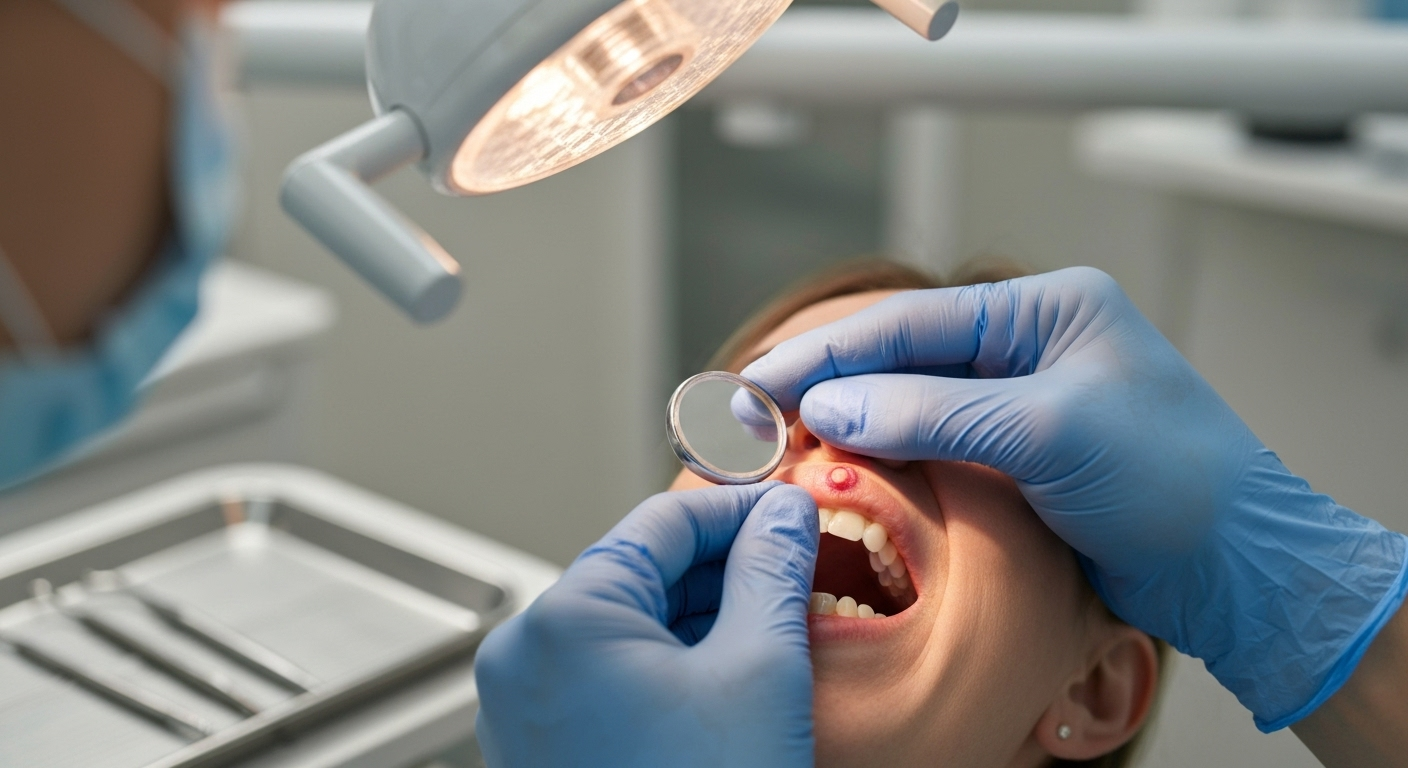
Le ulcere aftose ricorrenti, comunemente note come afte orali, sono lesioni ulcerative dolorose che si manifestano sulla mucosa orale. Queste lesioni rappresentano una delle patologie più frequenti del cavo orale, con una prevalenza stimata intorno al 10% della popolazione generale. Sebbene siano generalmente benigne e tendano a risolversi spontaneamente, le afte possono causare significativo disagio e influenzare negativamente la qualità della vita dei pazienti. La comprensione dei fattori predisponenti, delle manifestazioni cliniche e delle opzioni terapeutiche è fondamentale per una gestione efficace di questa condizione.
Cos’è l’ulcera aftosa ricorrente
L’ulcera aftosa ricorrente (UAR) è una condizione caratterizzata dalla comparsa periodica di ulcere dolorose all’interno della cavità orale. Queste lesioni si presentano tipicamente come aree rotonde o ovali, con un diametro variabile tra 2 e 10 mm, circondate da un alone eritematoso e ricoperte da una membrana fibrinosa biancastra. Le ulcere possono manifestarsi singolarmente o in gruppi, e la loro durata varia generalmente da 7 a 14 giorni, con una guarigione spontanea senza cicatrici. La frequenza degli episodi varia da individuo a individuo, con alcuni pazienti che sperimentano recidive multiple all’anno.
La classificazione delle UAR si basa principalmente sulle dimensioni e sul numero delle lesioni:
- Afte minori: lesioni di dimensioni inferiori a 10 mm, superficiali, che guariscono senza lasciare cicatrici.
- Afte maggiori: lesioni superiori a 10 mm, più profonde, con tempi di guarigione prolungati e possibile formazione di cicatrici.
- Afte erpetiformi: piccole ulcere multiple, spesso confluenti, che ricordano l’infezione da herpes simplex, ma non correlate a quest’ultima.
Nonostante la loro natura benigna, le UAR possono causare dolore significativo, interferendo con attività quotidiane come l’alimentazione e la fonazione. In alcuni casi, possono essere associate a sintomi sistemici come febbre e linfoadenopatia regionale.
La diagnosi di UAR è prevalentemente clinica, basata sull’anamnesi e sull’esame obiettivo. Non esistono test diagnostici specifici, ma in presenza di ulcere atipiche o persistenti, è opportuno escludere altre condizioni patologiche attraverso esami mirati.
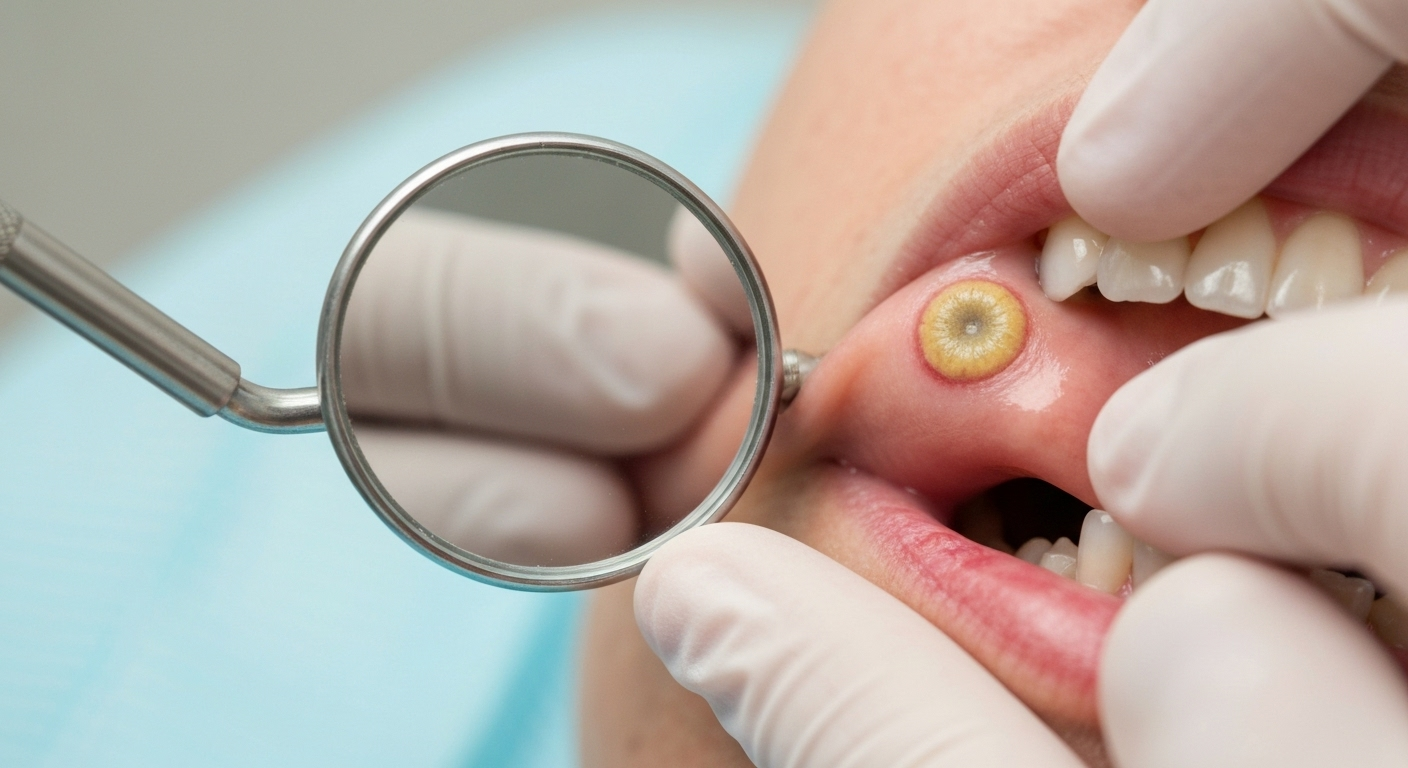
Frequenza e localizzazione delle afte
Le ulcere aftose ricorrenti sono una delle affezioni più comuni della mucosa orale, con una prevalenza stimata tra il 10% e il 20% della popolazione generale. L’esordio avviene spesso durante l’infanzia o l’adolescenza, con una maggiore incidenza nel secondo e terzo decennio di vita. Le donne sembrano essere leggermente più predisposte rispetto agli uomini, probabilmente a causa di fattori ormonali.
Le afte possono manifestarsi in diverse aree della cavità orale, con una predilezione per le mucose non cheratinizzate. Le sedi più frequentemente coinvolte includono:
- Mucosa labiale: la parte interna delle labbra è una delle zone più colpite.
- Mucosa buccale: le guance, in particolare lungo la linea di chiusura dentale.
- Margini laterali e ventrali della lingua: aree soggette a traumi meccanici durante la masticazione.
- Pavimento orale: la zona sotto la lingua.
- Palato molle: meno frequentemente coinvolto rispetto ad altre aree.
Le afte maggiori e quelle erpetiformi possono coinvolgere anche le mucose cheratinizzate, come il palato duro e la gengiva aderente, sebbene ciò sia meno comune. La localizzazione delle lesioni può influenzare la sintomatologia; ad esempio, le ulcere sulla lingua possono rendere dolorosa la fonazione e la deglutizione, mentre quelle sul palato molle possono causare disagio durante la deglutizione.
La frequenza degli episodi varia ampiamente tra gli individui. Alcuni pazienti possono sperimentare episodi isolati, mentre altri possono avere recidive multiple all’anno. In casi gravi, le ulcere possono essere quasi costanti, con nuove lesioni che si sviluppano prima che le precedenti siano completamente guarite, causando un dolore cronico debilitante e potenziali difficoltà nutrizionali.
Fattori come lo stress, traumi locali, squilibri ormonali e carenze nutrizionali possono influenzare la frequenza e la gravità delle recidive. Identificare e gestire questi fattori può contribuire a ridurre l’incidenza delle ulcere aftose ricorrenti.
Cause locali e sistemiche
Le ulcere aftose ricorrenti (UAR) sono il risultato di una complessa interazione tra fattori locali e sistemici. Sebbene la patogenesi esatta non sia completamente compresa, diversi elementi sono stati identificati come potenziali contributori alla loro insorgenza.
Fattori locali:
- Traumi meccanici: lesioni accidentali come mordersi la guancia, l’uso di spazzolini a setole dure o protesi dentarie mal adattate possono danneggiare la mucosa orale, predisponendo alla formazione di afte.
- Alimenti irritanti: il consumo di cibi acidi, piccanti o particolarmente duri può irritare la mucosa orale, aumentando il rischio di ulcere.
- Igiene orale inadeguata: una scarsa igiene può favorire infezioni locali che contribuiscono alla comparsa di lesioni ulcerative.
Fattori sistemici:
- Stress psicofisico: lo stress è frequentemente associato all’insorgenza di afte, probabilmente a causa dell’impatto sul sistema immunitario.
- Carenze nutrizionali: deficit di vitamine (in particolare B12, acido folico) e minerali (ferro, zinco) sono stati correlati a un aumento della suscettibilità alle UAR.
- Squilibri ormonali: fluttuazioni ormonali, come quelle che si verificano durante il ciclo mestruale, la gravidanza o la menopausa, possono influenzare la frequenza delle afte.
- Predisposizione genetica: una storia familiare di UAR suggerisce una componente ereditaria nella suscettibilità a questa condizione.
- Malattie sistemiche: condizioni come la malattia celiaca, le malattie infiammatorie intestinali (morbo di Crohn, colite ulcerosa) e le sindromi da immunodeficienza possono manifestarsi con ulcere orali ricorrenti.
È importante considerare che spesso più fattori possono interagire, aumentando il rischio di sviluppare UAR. Pertanto, un’accurata anamnesi e valutazione clinica sono essenziali per identificare e gestire efficacemente i fattori predisponenti in ciascun paziente.
Diagnosi differenziale e test
La diagnosi differenziale dell’ulcera aftosa ricorrente (UAR) è fondamentale per escludere altre patologie con manifestazioni orali simili. Le ulcere erpetiche, ad esempio, si localizzano prevalentemente sulla mucosa cheratinizzata, mentre le afte colpiscono la mucosa non cheratinizzata. (patologia-orale.net) Le ulcere traumatiche, invece, sono spesso associate a fattori meccanici evidenti, come protesi mal adattate o morsi accidentali.
La sindrome di Behçet rappresenta un’altra condizione da considerare, caratterizzata da ulcere orali e genitali ricorrenti, lesioni oculari e manifestazioni sistemiche. La diagnosi si basa su criteri clinici, tra cui la positività al Pathergy test, che evidenzia una reattività cutanea esagerata.
Altre condizioni sistemiche, come la malattia di Crohn, la celiachia e la rettocolite ulcerosa, possono presentare ulcere orali simili alle afte. In questi casi, è opportuno eseguire esami ematici e strumentali per identificare eventuali patologie gastrointestinali sottostanti.
Infine, è importante considerare le patologie ematologiche, come la neutropenia e la carenza di IgA, che possono manifestarsi con ulcere orali ricorrenti. Una valutazione ematologica approfondita è necessaria per escludere queste condizioni.
Terapie locali e immunomodulanti
Il trattamento dell’UAR mira a ridurre il dolore, accelerare la guarigione delle lesioni e prevenire le recidive. Le terapie locali includono l’applicazione di corticosteroidi topici, come il triamcinolone acetonide allo 0,1%, da applicare 2-3 volte al giorno sulle lesioni. In alternativa, possono essere utilizzati gel a base di fluocinonide allo 0,05% o clobetasolo allo 0,05%. (fimmgpiemonte.it)
Per prevenire infezioni secondarie, è consigliabile associare antifungini topici, come la nistatina in sciacqui orali alla concentrazione di 100.000 U/mL, 5 mL 3 volte al giorno. L’uso di soluzioni antisettiche da banco può contribuire a ridurre la severità e la durata delle ulcere orali.
Nei casi più gravi o resistenti alle terapie locali, si può ricorrere a corticosteroidi sistemici, come il prednisone, alla dose iniziale di 20-80 mg al giorno, fino al raggiungimento dell’obiettivo terapeutico. In alcuni pazienti, l’uso off-label di colchicina alla dose di 0,6 mg tre volte al giorno ha mostrato efficacia nel ridurre la frequenza e la severità delle recidive.
È fondamentale adottare un approccio terapeutico personalizzato, considerando la gravità delle lesioni, la frequenza delle recidive e la presenza di eventuali condizioni sistemiche associate. Una corretta igiene orale e la gestione dei fattori predisponenti, come lo stress e le carenze nutrizionali, sono essenziali per il successo del trattamento.
Per approfondire
Manuale MSD – Stomatite aftosa ricorrente: Panoramica completa sulla stomatite aftosa ricorrente, incluse cause, sintomi e trattamenti.
FIMMG Piemonte – Ulcere orali: quale approccio clinico?: Approfondimento sulle ulcere orali e le strategie diagnostiche e terapeutiche.