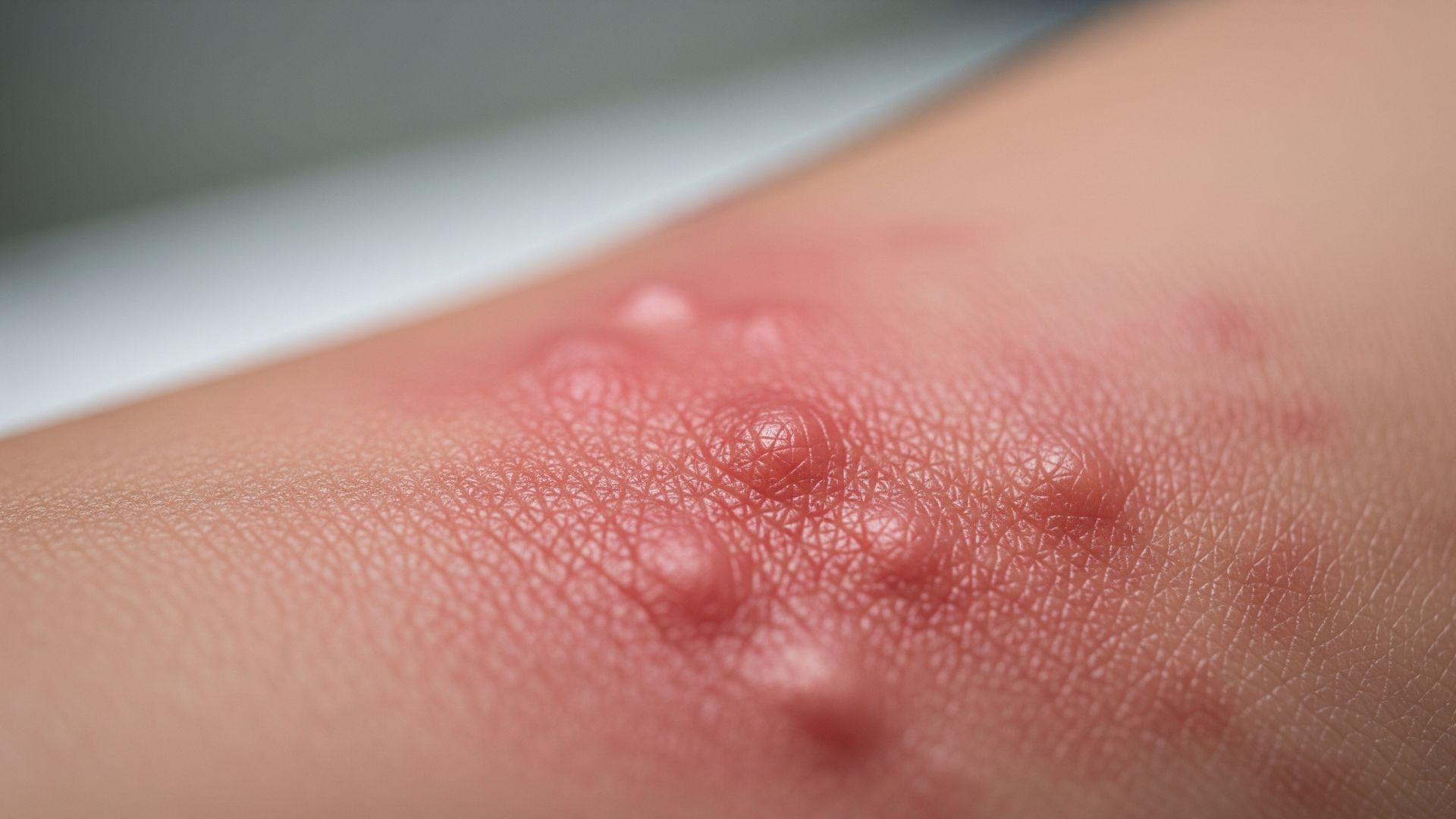
Le piaghe da decubito, o ulcere da pressione, sono lesioni della pelle e dei tessuti sottostanti che compaiono quando una zona del corpo resta compressa a lungo contro una superficie, come il materasso o la sedia a rotelle. Rappresentano una complicanza frequente nelle persone allettate o con mobilità ridotta e possono diventare molto dolorose, difficili da trattare e fonte di infezioni serie.
Conoscere quali prodotti usare per prevenire e trattare le piaghe da decubito è fondamentale per familiari, caregiver e operatori sanitari. Tuttavia, nessun prodotto è efficace da solo: va sempre inserito in un piano di cura che comprende mobilizzazione, igiene, nutrizione adeguata e monitoraggio medico. In questa guida vedremo le principali cause delle piaghe, i prodotti utili per prevenirle e quelli più usati per il trattamento, con indicazioni generali e non personalizzate.
Cause delle piaghe da decubito
Le piaghe da decubito sono causate principalmente da una combinazione di pressione prolungata, forze di taglio (shear) e frizione sulla pelle. La pressione continua, soprattutto sulle prominenze ossee come sacro, talloni, anche e malleoli, riduce il flusso di sangue ai tessuti. Senza un adeguato apporto di ossigeno e nutrienti, le cellule iniziano a danneggiarsi e, se la situazione persiste, si arriva alla necrosi, cioè alla morte del tessuto. Le forze di taglio si generano, ad esempio, quando il paziente scivola verso il basso nel letto o sulla sedia, mentre la frizione è lo sfregamento diretto della pelle contro lenzuola o superfici dure, che può lesionare lo strato più superficiale cutaneo.
Oltre ai fattori meccanici, esistono numerosi fattori di rischio individuali che aumentano la probabilità di sviluppare piaghe da decubito. Tra questi, la ridotta mobilità (per esempio dopo un ictus, una frattura o in caso di malattie neurologiche), l’età avanzata, la magrezza marcata con perdita di massa muscolare, ma anche l’obesità, che può rendere più difficile il posizionamento e la mobilizzazione. La presenza di malattie croniche come diabete, insufficienza cardiaca, insufficienza renale o malattie vascolari compromette ulteriormente la circolazione e la capacità di guarigione dei tessuti, rendendo la pelle più vulnerabile.
Un ruolo cruciale è svolto anche dallo stato nutrizionale e dall’idratazione. Una dieta povera di proteine, vitamine (in particolare A, C, E) e minerali (come zinco e ferro) riduce la capacità dell’organismo di riparare i tessuti danneggiati. La disidratazione rende la pelle più secca e fragile, più soggetta a microlesioni. Nei pazienti anziani o con demenza, spesso l’apporto di cibo e liquidi è insufficiente, e questo contribuisce in modo significativo al rischio di ulcere da pressione. Anche l’anemia e l’ipossia (ridotto apporto di ossigeno ai tessuti) peggiorano la situazione, rallentando i processi di guarigione.
Infine, fattori come incontinenza urinaria o fecale, sudorazione eccessiva e igiene inadeguata possono danneggiare la barriera cutanea. L’umidità costante macera la pelle, rendendola più suscettibile alle lesioni da pressione e frizione. L’esposizione prolungata a urine e feci altera il pH cutaneo e favorisce infezioni locali. Anche alcuni farmaci (per esempio corticosteroidi sistemici, che assottigliano la pelle, o sedativi che riducono la mobilità spontanea) possono aumentare il rischio. Per questo, la prevenzione delle piaghe da decubito richiede sempre una valutazione globale della persona, non solo della zona cutanea interessata.
Prodotti per la prevenzione
La prevenzione delle piaghe da decubito si basa innanzitutto sulla riduzione della pressione e sulla protezione della pelle. Tra i prodotti più importanti rientrano i materassi e sovramaterassi antidecubito, progettati per distribuire meglio il peso corporeo e ridurre i picchi di pressione sulle prominenze ossee. I materassi in schiuma ad alta densità o “ad alta specifica” offrono un supporto più uniforme rispetto ai materassi tradizionali, mentre i materassi a pressione alternata gonfiano e sgonfiano ciclicamente diverse sezioni, modificando i punti di appoggio e favorendo la circolazione. La scelta del dispositivo dipende dal livello di rischio del paziente, dalla durata prevista dell’allettamento e dal contesto assistenziale (domicilio, RSA, ospedale).
Un altro gruppo di prodotti preventivi è rappresentato dai cuscini e supporti di posizionamento. Cuscini in schiuma, gel o aria possono essere utilizzati su sedie a rotelle o poltrone per ridurre la pressione su ischi e sacro. Cunei e rulli di posizionamento aiutano a mantenere il paziente in decubito laterale a 30°, posizione che riduce la pressione sul sacro rispetto al decubito supino. Esistono anche talloniere e gambali imbottiti per scaricare la pressione dai talloni, una delle sedi più frequenti di ulcere. L’uso corretto di questi ausili richiede formazione: un posizionamento inadeguato può creare nuovi punti di pressione o favorire scivolamenti e forze di taglio.
Negli ultimi anni hanno assunto un ruolo crescente le medicazioni in schiuma poliuretanica multistrato con bordo in silicone, applicate in modo profilattico sulle aree a rischio (per esempio sacro, talloni, trocanteri). Queste medicazioni sono progettate per ridurre la pressione locale, assorbire l’umidità e limitare le forze di frizione e taglio sulla pelle. Studi clinici randomizzati hanno mostrato che, in pazienti ricoverati ad alto rischio, l’aggiunta di una medicazione in schiuma multistrato adesiva in silicone sulla regione sacrale, rispetto alla sola prevenzione standard (mobilizzazione, materassi adeguati, igiene), può ridurre in modo significativo l’incidenza complessiva di ulcere sacrali, con una riduzione assoluta di circa 8 punti percentuali e un numero di pazienti da trattare relativamente basso per prevenire un’ulcera.
Un altro tipo di medicazione preventiva è rappresentato dai cerotti e bendaggi idrocolloidali, particolarmente utilizzati per proteggere la pelle in zone esposte a dispositivi medici, come il viso nei pazienti che utilizzano ventilazione non invasiva con maschera. Una meta-analisi recente ha evidenziato che l’applicazione profilattica di medicazioni idrocolloidali sul viso riduce in modo marcato il rischio di ulcere da pressione correlate alla maschera, con una diminuzione del rischio stimata di oltre il 70–80% rispetto alla sola cura standard. In ogni caso, l’uso di questi prodotti deve essere integrato con misure generali: cambi di posizione regolari, controllo dell’umidità cutanea, gestione dell’incontinenza e adeguato apporto nutrizionale e idrico.
Trattamenti efficaci
Quando una piaga da decubito è già presente, la scelta dei prodotti per il trattamento dipende dallo stadio della lesione, dalla quantità di essudato (liquido che fuoriesce dalla ferita), dalla presenza di tessuto necrotico e da eventuali segni di infezione. La prima fase del trattamento consiste nella valutazione accurata della lesione da parte di un professionista sanitario, che ne descrive profondità, estensione, bordi, fondo della ferita e condizioni della cute circostante. In base a queste caratteristiche, si definisce un piano di cura che include la gestione della pressione (con materassi e posizionamento), la detersione, l’eventuale rimozione del tessuto necrotico (debridement) e la scelta della medicazione più appropriata.
Le medicazioni avanzate rappresentano oggi lo standard nel trattamento delle ulcere da pressione. Tra queste, le medicazioni in schiuma poliuretanica sono molto utilizzate per le piaghe con essudato da lieve a moderato: assorbono il liquido, mantengono un ambiente umido favorevole alla guarigione e proteggono la ferita da traumi esterni. Le versioni con bordo in silicone atraumatico permettono cambi di medicazione meno dolorosi e riducono il rischio di danneggiare la pelle perilesionale. In alcune situazioni, le stesse schiume multistrato usate in prevenzione possono essere impiegate anche in trattamento, adattando la frequenza di cambio alla quantità di essudato e alle condizioni cliniche.
Per le ulcere con essudato abbondante si possono utilizzare medicazioni superassorbenti o combinazioni di schiume con strati ad alta capacità di assorbimento, mentre per le piaghe più secche o con poco essudato possono essere indicati idrogel o medicazioni idrocolloidali, che aiutano a mantenere l’umidità necessaria per la migrazione cellulare e la formazione di nuovo tessuto. Gli idrocolloidi, in particolare, formano un gel a contatto con l’essudato e sono utili nelle lesioni superficiali non infette. In presenza di tessuto necrotico, possono essere impiegati prodotti per il debridement autolitico (che sfrutta gli enzimi naturali dell’organismo) o, in contesti specialistici, debridement chirurgico o meccanico, sempre sotto controllo medico.
Un capitolo a parte riguarda le medicazioni con agenti antimicrobici, come quelle contenenti argento, iodio o altri principi attivi, utilizzate in caso di sospetta o accertata infezione locale. Questi prodotti possono contribuire a ridurre la carica batterica nella ferita, ma il loro impiego deve essere valutato con attenzione per evitare usi prolungati non necessari e possibili effetti collaterali locali. Se sono presenti segni di infezione sistemica (febbre, peggioramento delle condizioni generali, aumento del dolore, arrossamento esteso, cattivo odore intenso), è indispensabile una valutazione medica urgente per considerare l’eventuale terapia antibiotica sistemica e, nei casi più gravi, il ricovero ospedaliero. In ogni fase del trattamento, il controllo del dolore, il supporto nutrizionale e la gestione delle comorbilità restano elementi chiave per favorire la guarigione.
Quando consultare il medico
È importante sapere quando è necessario coinvolgere il medico o lo specialista nella gestione delle piaghe da decubito. In generale, ogni arrossamento cutaneo persistente su una zona di pressione, che non scompare dopo aver alleviato la pressione per 30–60 minuti, dovrebbe essere segnalato a un professionista sanitario, perché può rappresentare uno stadio iniziale di ulcera da pressione. Intervenire precocemente, con adeguati cambi di posizione, protezioni cutanee e, se indicato, medicazioni preventive, può evitare l’evoluzione verso lesioni più profonde e difficili da trattare. Anche la comparsa di vescicole, abrasioni o piccole lesioni aperte in sedi tipiche (sacro, talloni, anche, malleoli, ischi) richiede una valutazione.
La presenza di una piaga aperta, soprattutto se profonda o estesa, è sempre un motivo per consultare il medico o un infermiere esperto in wound care (cura delle ferite). Solo una valutazione diretta permette di stabilire lo stadio della lesione, escludere complicanze come infezioni profonde o osteomielite (infezione dell’osso sottostante) e impostare un piano terapeutico adeguato. È particolarmente importante chiedere aiuto se la piaga non mostra segni di miglioramento dopo alcune settimane di trattamento appropriato, se tende ad allargarsi o approfondirsi, o se compaiono nuovi sintomi come aumento del dolore, secrezione purulenta, cattivo odore o arrossamento marcato della pelle circostante.
Altri segnali di allarme che richiedono una valutazione medica urgente includono febbre, brividi, stato confusionale, peggioramento generale delle condizioni del paziente, tachicardia o ipotensione, che possono indicare una infezione sistemica (sepsi) originata dalla piaga. Nei pazienti con diabete, immunodepressione o gravi malattie croniche, la soglia per rivolgersi al medico deve essere ancora più bassa, perché il rischio di complicanze è maggiore e i segni di infezione possono essere meno evidenti. Anche il sospetto di dolore intenso non controllato, che limita i movimenti e peggiora ulteriormente il rischio di nuove ulcere, merita attenzione specialistica.
Infine, è consigliabile consultare il medico o il team multiprofessionale (medico di medicina generale, infermiere, fisioterapista, dietista) per impostare un piano di prevenzione personalizzato nei pazienti ad alto rischio, prima ancora che compaiano le piaghe. Questo è particolarmente importante in vista di periodi di immobilità prolungata, come un ricovero ospedaliero programmato, un intervento chirurgico maggiore o il passaggio a una struttura residenziale. Il medico potrà valutare la necessità di ausili specifici (materassi, cuscini, medicazioni preventive), suggerire un piano di mobilizzazione e fornire indicazioni su nutrizione, idratazione e gestione dell’incontinenza, riducendo in modo significativo la probabilità di sviluppare ulcere da pressione.
In sintesi, la gestione delle piaghe da decubito richiede un approccio integrato che combini prevenzione, uso appropriato di prodotti specifici e monitoraggio clinico. Materassi e cuscini antidecubito, medicazioni in schiuma poliuretanica multistrato, idrocolloidi e medicazioni avanzate per il trattamento sono strumenti efficaci se inseriti in un piano di cura che includa mobilizzazione, igiene, nutrizione e controllo delle comorbilità. Riconoscere precocemente i segni di rischio, intervenire tempestivamente e sapere quando coinvolgere il medico sono passaggi fondamentali per ridurre l’incidenza e la gravità delle ulcere da pressione, migliorando la qualità di vita delle persone fragili e allettate.
Per approfondire
PubMed – Multilayer silicone-adhesive foam per prevenzione ulcere sacrali Studio randomizzato multicentrico che documenta la riduzione dell’incidenza di ulcere sacrali con l’uso profilattico di medicazioni in schiuma poliuretanica multistrato adesiva in silicone in aggiunta alla prevenzione standard.
PubMed – Foam sacral dressing in pazienti con frattura di femore Trial clinico che valuta l’efficacia di una singola medicazione sacrale in schiuma multistrato nei pazienti anziani operati per frattura di femore, utile per comprendere limiti e potenzialità di questo approccio preventivo.
PubMed – Pad di posizionamento vs medicazione sacrale in sala operatoria Studio randomizzato che confronta un pad di posizionamento in schiuma monouso con una medicazione sacrale in schiuma a cinque strati per la prevenzione intraoperatoria delle ulcere da pressione.
PubMed – Meta-analisi medicazioni idrocolloidali e ulcere da pressione facciali Revisione sistematica e meta-analisi che mostra la riduzione del rischio di ulcere da pressione sul viso nei pazienti in ventilazione non invasiva grazie all’uso profilattico di medicazioni idrocolloidali.
PubMed – PRESSURE 2 trial protocol su superfici di supporto Protocollo di un ampio studio multicentrico che confronta materassi in schiuma ad alta specifica e materassi a pressione alternata, evidenziando il ruolo centrale delle superfici di supporto nella prevenzione delle ulcere da pressione.