Una circolare del Ministero della Salute in data 30/11/2020, fornisce indicazioni operative al personale sanitario sulla gestione domiciliare dei pazienti affetti da COVID-19
Ecco il testo integrale della circolare.
GESTIONE DOMICILIARE DEI PAZIENTI CON INFEZIONE DA SARS-CoV-2
Premessa
L’infezione da SARS-CoV-2 è una condizione estremamente complessa per i meccanismi fisiopatogenetici connessi, per la molteplicità delle manifestazioni cliniche e per il ruolo giocato dalla risposta immunitaria dei soggetti.
Va, inoltre, ricordato che SARS-CoV-2 ha rappresentato, a tutti gli effetti, un patogeno sconosciuto alla comunità scientifica internazionale fino alla fine del mese di dicembre 2019 e la gestione clinica dei pazienti affetti da sintomi attribuibili al nuovo coronavirus (malati con COVID-19) è progressivamente evoluta nel tempo, riflettendo il progressivo accumularsi di informazioni relative al determinismo patogenetico della condizione morbosa, ai sintomi presentati dai pazienti e alle conoscenze che si sono andate via via accumulando nell’ambito dell’efficacia e delle tossicità correlate alle differenti terapie.
In particolare, il trattamento si è articolato su approcci differenziati che sono andati a coinvolgere:
- farmaci a potenziale attività antivirale contro SARS-CoV-2;
- farmaci ad attività profilattica / terapeutica contro le manifestazioni trombotiche;
- farmaci in grado di modulare la risposta immunitaria;
- infusioni di plasma mirate a un trasferimento di anticorpi neutralizzanti il legame tra il nuovo coronavirus e il suo recettore espresso sulle cellule umane (ACE2).
Va anche opportunamente sottolineato che, ancora oggi, esistono larghi margini d’incertezza rispetto all’efficacia di alcuni degli approcci terapeutici sopramenzionati e l’uso delle differenti terapie piuttosto che l’assenza d’impiego delle stesse dipendono dalla severità delle manifestazioni cliniche presentate dai malati.
Non casualmente, vi è forte raccomandazione che soprattutto i malati che presentano la sintomatologia più grave (pazienti ospedalizzati) vengano inclusi in clinical trials la cui conduzione è mirata a definire in maniera conclusiva il ruolo delle diverse opzioni di trattamento.
Formulate queste doverose premesse, il decorso clinico dell’infezione può essere riassumibile in tre fasi:
- una fase iniziale durante la quale SARS-CoV-2, dopo essersi legato ad ACE2 ed essere penetrato all’interno delle cellule dell’ospite, inizia la replicazione. Questa fase di solito si caratterizza clinicamente per la presenza di malessere generale, febbre e tosse secca. I casi in cui il sistema immunitario dell’ospite riesce a bloccare l’infezione in questo stadio (la maggior parte) hanno un decorso assolutamente benigno;
- la malattia può poi evolvere verso una seconda fase, caratterizzata da alterazioni morfofunzionali a livello polmonare causate sia dagli effetti citopatici del virus sia dalla risposta immunitaria dell’ospite. Tale fase si caratterizza per un quadro di polmonite interstiziale, molto spesso bilaterale, associata ad una sintomatologia respiratoria che nella fase precoce è generalmente limitata, ma che può, successivamente, sfociare verso una progressiva instabilità clinica con insufficienza respiratoria. Il fenomeno della cosiddetta “ipossiemia silente”, caratterizzato da bassi valori di ossigenazione ematica in assenza di sensazione di dispnea soggettiva, è caratteristico di questa fase di malattia;
- questo scenario, in un numero limitato di persone, può evolvere verso un quadro clinico ingravescente dominato dalla tempesta citochinica e dal conseguente stato iperinfiammatorio, che determina conseguenze locali e sistemiche e rappresenta un fattore prognostico negativo producendo, a livello polmonare, quadri di vasculopatia arteriosa e venosa con trombizzazione dei piccoli vasi ed evoluzione verso lesioni polmonari gravi e, talvolta, permanenti (fibrosi polmonare). Le fasi finali di questo gravissimo quadro clinico portano ad una ARDS (Acute Respiratory Distress Syndrome) grave e in alcuni casi all’innesco di fenomeni di coagulazione intravascolare disseminata. In questa fase, si è osservata un’alterazione progressiva di alcuni parametri infiammatori quali PCR, ferritina, e citochine pro-infiammatorie (IL2, IL6, IL7, IL10, GSCF, IP10, MCP1, MIP1A e TNFα) e coagulativi quali aumentati livelli dei prodotti di degradazione della fibrina come il D-dimero, consumo di fattori della coagulazione, trombocitopenia.
Sulla base di queste tre fasi patogenetiche, i National Institutes of Health (NIH) statunitensi hanno formulato una classificazione, fondata anche su criteri radiologici con i limiti e le difficoltà legate alla realizzazione di queste indagini in una situazione pandemica, in cui si individuano 5 stadi clinici della malattia COVID-19, riassunti nella Tabella 1.
| Stadio | Caratteristiche |
|---|---|
| Infezione asintomatica o presintomatica | Diagnosi di SARS-CoV-2 in completa assenza di sintomi |
| Malattia lieve | Presenza di sintomatologia lieve (es. febbre, tosse, alterazioni del gusto, malessere, cefalea, mialgie), ma in assenza di dispnea e alterazioni radiologiche |
| Malattia moderata | SpO2 ≥ 94% e evidenza clinica o radiologica di polmonite |
| Malattia severa | SpO2 < 94%, PaO2/FiO2 < 300, frequenza respiratoria > 30 atti/min (nell’adulto), o infiltrati polmonari > 50% |
| Malattia critica | Insufficienza respiratoria, shock settico e/o insufficienza multiorgano |
Tabella 1: stadi clinici della malattia COVID-19 in base alla classificazione NIH.
Le conoscenze maturate a oggi sull’infezione da SARS-CoV-2 e sul suo decorso evolutivo hanno permesso di porre le basi per una stratificazione dei pazienti in base al rischio di ospedalizzazione.
I dati di letteratura attualmente disponibili hanno evidenziato un’associazione significativa tra l’incidenza di forme clinicamente severe d’infezione da SARS-Cov2 e l’età avanzata (soprattutto oltre i 70 anni d’età), il numero e la tipologia di patologie associate, il sesso maschile e la latenza tra l’inizio dei sintomi e la prima valutazione medica.
I pazienti affetti da patologie quali ipertensione arteriosa, fibrillazione atriale, insufficienza cardiaca, diabete mellito, insufficienza renale e malattia coronarica sono più a rischio di sviluppare manifestazioni severe dell’infezione da SARS-CoV-2. Questi pazienti, così come quelli affetti da patologie respiratorie croniche e da insufficienza renale cronica preesistente, hanno, inoltre, una prognosi più sfavorevole.
La Cleveland Clinic ha condotto uno studio con lo scopo di sviluppare un modello statistico che possa stimare il rischio di ospedalizzazione di un paziente affetto da SARS-CoV-2.
Lo studio ha portato alla realizzazione di un algoritmo di calcolo (https://riskcalc.org/COVID19Hospitalization/) che, sulla base di dati anagrafici, clinici e anamnestici, permette di quantificare questo rischio.
Pur con i limiti intrinsecamente legati agli schematismi tipici degli algoritmi e sottolineando la necessità d’integrare le informazioni presenti nell’algoritmo con le connotazioni cliniche e socioassistenziali peculiari del paziente e non presenti nell’algoritmo, lo strumento può fornire utili indicazioni sul potenziale profilo di rischio del soggetto che ha sviluppato infezione da SARS-CoV-2.
Scenari di gestione domiciliare
Anche in occasione di questa seconda ondata pandemica, esiste la necessità di razionalizzare le risorse al fine di poter garantire la giusta assistenza a ogni singolo cittadino in maniera commisurata alla gravità del quadro clinico.
Una corretta gestione del caso fin dalla diagnosi consente di attuare un flusso che abbia il duplice scopo di mettere in sicurezza il paziente e di non affollare in maniera non giustificata gli ospedali e soprattutto le strutture di pronto soccorso.
I Medici di Medicina Generale (MMG) e i Pediatri di Libera Scelta (PLS), grazie alla presenza capillare nel territorio e alla conoscenza diretta della propria popolazione di assistiti, sia in termini sanitari che in termini sociali, devono giocare, in stretta collaborazione con il personale delle USCA (Unità Speciali di Continuità Assistenziale) e con eventuali unità di assistenza presenti sul territorio, un ruolo cruciale nell’ambito della gestione assistenziale dei malati COVID-19 rispetto ai seguenti aspetti:
- identificazione dei soggetti a rischio di contagio da SARS-CoV-2;
- segnalazione ai dipartimenti di prevenzione delle aziende sanitarie locali (ASL) / aziende territoriali sanitarie (ATS), dei casi sospetti nei quali è richiesta l’esecuzione di test diagnostico. La circolare del 3 novembre 2020 “Indirizzi operativi per l’effettuazione dei test antigenici rapidi da parte dei medici di medicina generale (MMG) e i pediatri di libera scelta (PLS)” dispone l’esecuzione di test diagnostici da parte del MMG o PLS per i propri assistiti. I MMG e PLS, utilizzando le funzionalità del Sistema Tessera Sanitaria, anche attraverso sistemi di interoperabilità, predispongono il referto elettronico relativo al tampone eseguito per ciascun assistito, con l’indicazione dei relativi esiti nonché, nel caso di esito positivo e in via opzionale, dei dati di contatto dell’assistito;
- identificazione delle condizioni abitative e familiari che possono rendere non applicabile l’isolamento domiciliare;
- monitoraggio e gestione domiciliare dei pazienti che non richiedono ospedalizzazione;
- istruzione dei pazienti sull’utilizzo di presidi di monitoraggio a domicilio;
- prescrizione di norme di comportamento e terapie di supporto;
- istituzione di un’alleanza terapeutica con il paziente e con il caregiver;
- identificazione precoce di parametri e/o condizioni cliniche a rischio di evoluzione della malattia con conseguente necessità di ospedalizzazione;
- realizzazione di test diagnostici rapidi per screening di contatto stretto di caso o per riammissione in comunità di contatto stretto di caso e asintomatico secondo le indicazioni della circolare n. 35324 del 30 ottobre 2020 “Test di laboratorio per SARS-CoV-2 e loro uso in sanità pubblica”;
- identificazione degli assistiti >70 anni e portatori di 3 o più patologie a rischio;
- identificazione degli assistiti portatori di patologia a rischio (ad esempio neoplasia, obesità morbigena, condizioni psichiatriche gravi).
Si ribadisce che, nella gestione di tutte le problematiche soprariportate per ridurre la pressione sulle strutture di pronto soccorso e poter mantenere negli ospedali tutte le attività ordinarie, è opportuno che il personale delle USCA operi in stretta collaborazione fornendo supporto ai MMG e PLS.
Rispetto alle attività sopramenzionate e al ruolo giocato dalle USCA, è opportuno richiamare il Decreto Legge del 9 Marzo 2020 numero 14/20, e più specificatamente l’articolo 8, comma 1, prevede che: “Al fine di consentire al Medico di medicina generale o al Pediatra di libera scelta o al Medico di continuità assistenziale di garantire l’attività assistenziale e ordinaria, le Regioni e le province autonome di Trento e Bolzano istituiscono, entro 10 giorni dall’entrata in vigore del presente decreto presso una sede di continuità assistenziale già esistente, un’unità speciale ogni 50.000 abitanti per la gestione domiciliare dei pazienti affetti da COVID-19 che non necessitano di ricovero ospedaliero”.
Per i pazienti con malattia lieve, è indicata la sorveglianza domiciliare da parte del MMG, coadiuvato
da un membro della famiglia.
Una valutazione del contesto sociale (condizioni domiciliari generali, presenza di caregiver) deve, pertanto, essere parte essenziale dell’iniziale valutazione.
I pazienti e i membri della famiglia dovranno essere educati in merito all’igiene personale, alle misure di prevenzione e controllo delle infezioni, e a come correttamente approcciare una persona con infezione da SARS-CoV2 in modo da evitare la diffusione dell’infezione ai contatti.
Il MMG o PLS deve anche rilevare la presenza di eventuali fattori che possano rendere il paziente più a rischio di deterioramento e, in particolare, è fondamentale considerare e documentare la presenza di comorbosità.
I pazienti a basso rischio sono definiti dall’assenza di fattori di rischio aumentato (ad esempio patologie neoplastiche o immunodepressione) e sulla base delle seguenti caratteristiche:
- sintomatologia simil-influenzale (ad esempio rinite, tosse senza difficoltà respiratoria, mialgie, cefalea);
- assenza di dispnea e tachipnea (documentando ogni qualvolta possibile la presenza di una SpO2 > 92%);
- febbre ≤ 38 °C o > 38°C da meno di 72 ore;
- sintomi gastro-enterici (in assenza di disidratazione e/o plurime scariche diarroiche);
- astenia, ageusia / disgeusia / anosmia.
Per rendere omogenea e confrontabile la valutazione iniziale del paziente è, quindi, importante utilizzare uno score che tenga conto della valutazione di diversi parametri vitali.
Uno degli score utilizzabili, anche al fine di adottare un comune linguaggio a livello nazionale è il Modified Early Warning Score (MEWS, Tabella 2), il quale ha il pregio di quantificare la gravità del quadro clinico osservato e la sua evoluzione, pur dovendosi tenere in conto eventuali limiti legati, per esempio, alla valutazione dello stato di coscienza in soggetti con preesistente deterioramento neurologico.
Il MEWS, in associazione al dato pulsossimetrico a riposo o sotto sforzo, può essere utilizzato oltre che nella valutazione iniziale anche durante il periodo di follow-up.
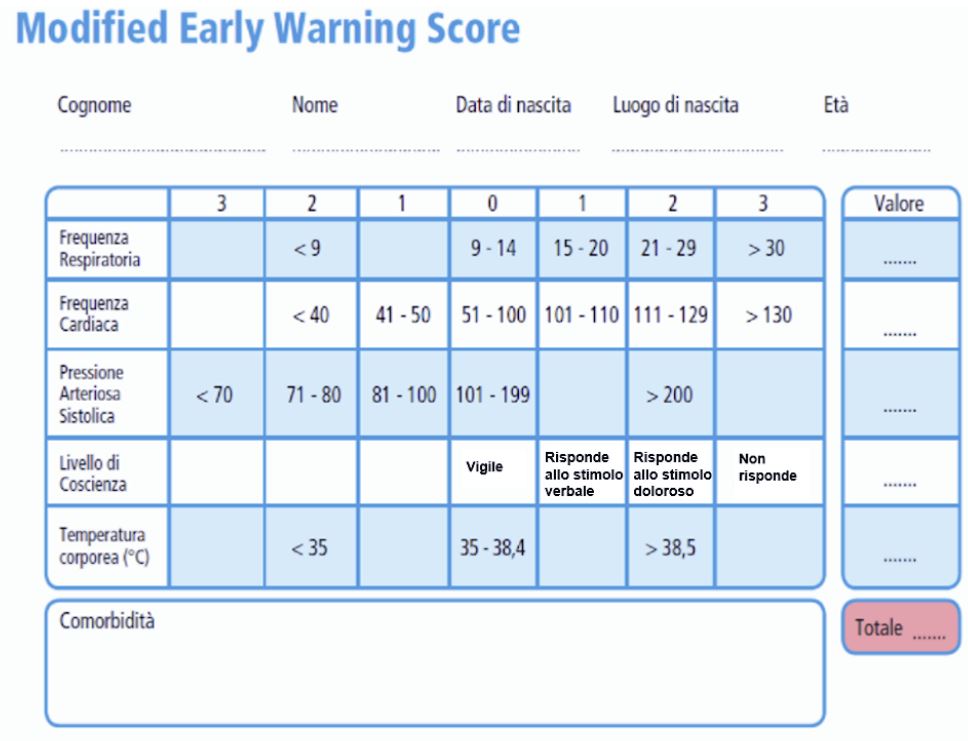
Tabella 2: Modified Early Warning Score
L’instabilità clinica è correlata all’alterazione dei parametri fisiologici (pressione arteriosa, frequenza cardiaca, frequenza respiratoria, temperatura corporea, livello di coscienza, saturazione di ossigeno) e permette di identificare il rischio di un rapido peggioramento clinico o di morte.
Attraverso la scala MEWS, i pazienti vengono stratificati nei seguenti gruppi di rischio:
- rischio basso / stabile (score 0-2);
- rischio medio / instabile (score 3-4);
- rischio alto / critico (score 5).
La valutazione dei parametri al momento della diagnosi di infezione e il monitoraggio quotidiano, anche attraverso approccio telefonico, soprattutto nei pazienti sintomatici lievi è fondamentale poiché circa il 10-15% dei casi lievi progredisce verso forme severe.
Monitoraggio della saturazione dell’ossigeno a domicilio attraverso il pulsossimetro
L’utilizzo clinico del pulsossimetro è validato da decenni di uso diffuso nelle strutture ospedaliere.
In pazienti sani adulti, non fumatori, è considerata normale una saturazione superiore a 95%.
Con l’aumentare dell’età, in particolare dopo i 70 anni, la capacità di saturazione ossiemoglobinica si può ridurre e presentare valori al di sotto di 94%, in particolare se concomitano patologie polmonari e/o cardiovascolari.
I pazienti affetti da COVID-19 a maggior rischio di mortalità sono quelli che si presentano con livelli più bassi di ossigenazione ematica.
La pulsossimetria domiciliare, eventualmente complementata da una valutazione sotto sforzo in casi selezionati (ad esempio con il “test della sedia” o con il “test del cammino”, vedi sotto), fornisce un’informazione medica di cruciale importanza per identificare la cosiddetta “ipossiemia silente”, cioè la condizione clinica caratterizzata da bassi livelli ematici di ossigeno in assenza di significativa sensazione soggettiva di dispnea e di rilevazione di segni di iniziale impegno respiratorio (tachipnea, alitamento delle pinne nasali, utilizzo di muscoli accessori per la respirazione, rientramenti al giugolo, rientramenti intercostali e sottocostali) tipica di COVID-19 e il conseguente rapido peggioramento clinico del paziente.
Per converso, valori normali della pulsossimetria forniscono un’informazione affidabile e quantitativa in grado di rendere più sicura la gestione domiciliare.
L’utilizzo diffuso del pulsossimetro potrebbe ridurre gli accessi potenzialmente inappropriati ai servizi di pronto soccorso degli ospedali, identificando nel contempo prontamente i pazienti che necessitano di una rapida presa in carico da parte dei servizi sanitari.
Rimandando a documenti specifici presenti nella bibliografia riportata al termine di questo documento, si sottolinea la relativamente facile realizzabilità del “test del cammino” (che si effettua facendo camminare l’assistito per un massimo di 6 minuti lungo un percorso senza interruzione di continuità di 30 metri monitorando la saturazione dell’ossigeno) o del “test della sedia” (che consiste nell’utilizzo di una sedia senza braccioli, alta circa 45 cm, appoggiata alla parete: il paziente, senza l’aiuto delle mani e delle braccia, con le gambe aperte all’altezza dei fianchi, deve eseguire in un minuto il maggior numero di ripetizioni alzandosi e sedendosi con gambe piegate a 90 gradi, monitorando la saturazione dell’ossigeno e la frequenza cardiaca mediante un pulsossimetro) per documentare la presenza di desaturazione sotto sforzo.
Sulla base dell’analisi della letteratura scientifica disponibile ad oggi e sulla base delle caratteristiche tecniche dei saturimetri disponibili in commercio per uso extra-ospedaliero, si ritiene di considerare come valore soglia di sicurezza per un paziente COVID-19 domiciliato il 92% di saturazione dell’ossigeno (SpO2) in aria ambiente. Infatti, valori di saturazione superiori a questo limite hanno una assai bassa probabilità di associarsi a un quadro di polmonite interstiziale grave.
Inoltre, il margine medio di accuratezza dei saturimetri commerciali è stimabile nell’ordine di ± 4%.
L’insieme di queste considerazioni giustifica la raccomandazione dell’adozione della soglia del 92%, invece del valore del 94% riportato nella classificazione NIH.
Nel contesto di valutazione del paziente, si valorizzeranno anche i parametri relativi ad alterazioni marcate della frequenza respiratoria e cardiaca (vedi MEWS riportato sopra).
Le caratteristiche minime richieste per un pulsossimetro da utilizzare in modo affidabile in ambiente extra-ospedaliero sono le seguenti:
- tipologia di dispositivo portatile, con peso e dimensioni contenute;
- adeguato grado di protezione da urti ed infiltrazione di fluidi (classe IPX);
- rilevazione e monitoraggio di frequenza cardiaca saturazione (SpO2);
- idoneo per uso adulto e pediatrico;
- display integrato per la visualizzazione dei parametri rilevati, chiaramente distinguibili;
- funzionamento a batteria (preferibilmente ricaricabile) con elevata autonomia;
- auspicabili algoritmi specifici per una accurata rilevazione del segnale anche in condizioni difficili (ad esempio interferenze elettriche, movimento, luce, bassa perfusione);
- funzionamento senza materiale di consumo (sensori) dedicato;
- facilmente sanificabile e resistente agli urti;
- preferibile la predisposizione per interfacciamento con dispositivi esterni per trasferimento dati acquisiti tramite protocollo bluetooth o equivalente (utilizzo in protocolli di teleassistenza sulla base dei modelli organizzativi regionali e aziendali);
- marcatura CE come Dispositivo Medico ai sensi della normativa vigente, con classe di rischio non inferiore a IIA.
Il monitoraggio delle condizioni cliniche e della saturazione dell’ossigeno andrà proseguito nel soggetto infettato da SARS-CoV-2 per tutta la durata dell’isolamento domiciliare, in rapporto alle condizioni cliniche e all’organizzazione territoriale.
Il paziente dovrà essere istruito sulla necessità di comunicare una variazione dei parametri rispetto al baseline e, in particolare, dovrà comunicare valori di saturazione di ossigeno inferiori al 92%.
Qualora venga esclusa la necessità di ospedalizzazione, potrà essere attivata, con tutte le valutazioni prudenziali di fattibilità del caso, la fornitura di ossigenoterapia domiciliare.
Nel caso di aggravamento delle condizioni cliniche, durante la fase di monitoraggio domiciliare,
andrà eseguita una rapida e puntuale rivalutazione generale per verificare la necessità di una ospedalizzazione o valutazione specialistica, onde evitare il rischio di ospedalizzazioni tardive.
È largamente raccomandabile che, in presenza di adeguata fornitura di dispositivi di protezione individuale (mascherine, tute con cappuccio, guanti, calzari, visiera), i MMG e i PLS, anche integrati nelle USCA, possano garantire una diretta valutazione dell’assistito attraverso l’esecuzione di visite domiciliari.
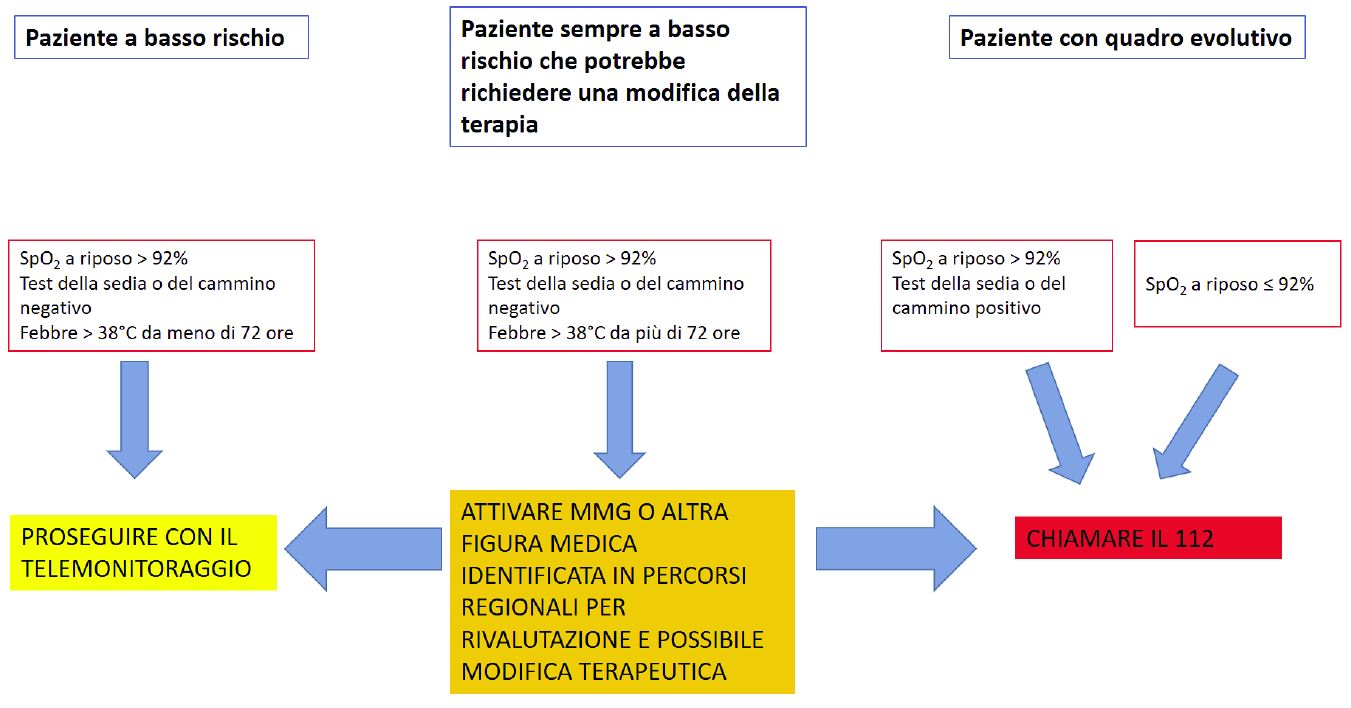
Una rappresentazione schematica del monitoraggio del soggetto infettato da SARS-CoV-2 e della dinamica possibilità di transizione da paziente a basso rischio a paziente con un quadro in evoluzione peggiorativa tale da richiedere o una modifica della terapia o un riferimento a strutture di pronto soccorso è delineato nello schema sotto-riportato.
Principi di gestione della terapia farmacologica
Le presenti raccomandazioni si riferiscono alla gestione farmacologica in ambito domiciliare dei casi lievi di COVID-19 e si applicano sia ai casi confermati, sia a quelli probabili, secondo la definizione WHO sotto riportata (7/08/2020):
- caso confermato: un caso con una conferma di laboratorio per infezione da SARS-CoV-2, indipendentemente dai segni e dai sintomi clinici;
- caso probabile
- : un caso che presenta criteri clinici compatibili con COVID-19 e abbia avuto un contatto probabile o confermato con un caso certo; un caso sospetto con imaging del torace suggestivo per COVID-19 (da realizzarsi al meglio in hotspot territoriali dedicati o già esistenti o da crearsi allo scopo ove inviare i pazienti per accertamenti radiologici ed esami di primo livello per evitare per quanto possibile il ricorso a strutture sanitarie di pronto soccorso); un caso con recente insorgenza di anosmia o ageusia non altrimenti spiegabile.
Per caso lieve si intende: presenza di sintomi come febbre (>37.5°C), malessere, tosse, faringodinia, congestione nasale, cefalea, mialgie, diarrea, anosmia, disgeusia, in assenza di dispnea, disidratazione, alterazione dello stato di coscienza. Occorre sottolineare che i soggetti anziani e quelli immunodepressi possono presentare sintomi atipici e quindi vanno valutati con particolare attenzione e cautela.
Inoltre, come già ribadito, i soggetti ad alto rischio di progressione, necessitano di una valutazione specifica sulla base dei rispettivi fattori di rischio individuali.
In linea generale, per soggetti con queste caratteristiche cliniche non è indicata alcuna terapia al di fuori di una eventuale terapia sintomatica di supporto.
In particolare, nei soggetti a domicilio asintomatici o paucisintomatici, sulla base delle informazioni e dei dati attualmente disponibili, si forniscono le seguenti indicazioni di gestione clinica:
- vigile attesa;
- misurazione periodica della saturazione dell’ossigeno tramite pulsossimetria;
- trattamenti sintomatici (ad esempio paracetamolo);
- appropriate idratazione e nutrizione;
- non modificare terapie croniche in atto per altre patologie (es. terapie antiipertensive, ipolipemizzanti, anticoagulanti o antiaggreganti), in quanto si rischierebbe di provocare aggravamenti di condizioni preesistenti;
- i soggetti in trattamento immunosoppressivo cronico in ragione di un precedente trapianto di organo solido piuttosto che per malattie a patogenesi immunomediata, potranno proseguire il trattamento farmacologico in corso a meno di diversa indicazione da parte dello specialista curante;
- non utilizzare routinariamente corticosteroidi;
- l’uso dei corticosteroidi è raccomandato nei soggetti con malattia COVID-19 grave che necessitano di supplementazione di ossigeno. L’impiego di tali farmaci a domicilio può essere considerato solo in quei pazienti il cui quadro clinico non migliora entro le 72 ore, in presenza di un peggioramento dei parametri pulsossimetrici che richieda l’ossigenoterapia;
- non utilizzare eparina. L’uso di tale farmaco è indicato solo nei soggetti immobilizzati per l’infezione in atto;
- non utilizzare antibiotici. Il loro eventuale uso è da riservare solo in presenza di sintomatologia febbrile persistente per oltre 72 ore o ogni qualvolta in cui il quadro clinico ponga il fondato sospetto di una sovrapposizione batterica, o, infine, quando l’infezione batterica è dimostrata da un esame microbiologico;
- non utilizzare idrossiclorochina la cui efficacia non è stata confermata in nessuno degli studi clinici controllati fino ad ora condotti;
- non somministrare farmaci mediante aerosol se in isolamento con altri conviventi per il rischio di diffusione del virus nell’ambiente.
Non esistono, ad oggi, evidenze solide e incontrovertibili (ovvero derivanti da studi clinici controllati) di efficacia di supplementi vitaminici e integratori alimentari (ad esempio vitamine, inclusa vitamina D, lattoferrina, quercitina), il cui utilizzo per questa indicazione non è, quindi, raccomandato.
Per una più completa valutazione delle diverse categorie di farmaci da utilizzare nelle diverse fasi della malattia in relazione alle prove di efficacia disponibili, si fornisce di seguito una panoramica generale delle linee di indirizzo AIFA sulle principali categorie di farmaci.
Le raccomandazioni fornite riflettono la letteratura e le indicazioni esistenti. Si basano anche sulle Schede Informative AIFA che sono aggiornate in relazione alla rapida evoluzione delle evidenze scientifiche ( .
| RACCOMANDAZIONI E DECISIONI AIFA SUI FARMACI COVID-19 | |
|---|---|
| FARMACI SINTOMATICI | |
| Terapia sintomatica | Paracetamolo o FANS possono essere utilizzati in caso di febbre o dolori articolari o muscolari (a meno che non esista chiara controindicazione all’uso). Altri farmaci sintomatici potranno essere utilizzati su giudizio clinico. |
| FARMACI CHE POSSONO ESSERE UTILIZZATI SOLO IN SPECIFICHE FASI DELLA MALATTIA | |
| Corticosteroidi | L’uso dei corticosteroidi è raccomandato nei soggetti ospedalizzati con malattia COVID-19 grave che necessitano di supplementazione di ossigeno.
Tale raccomandazione si basa sul fatto che attualmente esistono evidenze di un benefico clinico di tali farmaci solo in questo setting di pazienti/fase di malattia. Si sottolinea, inoltre, che nella fase iniziale della malattia (nella quale prevalgono i fenomeni connessi alla replicazione virale) l’utilizzo del cortisone potrebbe avere un impatto negativo sulla risposta immunitaria sviluppata. L’uso dei corticosteroidi a domicilio può essere considerato in quei pazienti il cui quadro clinico non migliora entro le 72 ore, se in presenza di un peggioramento dei parametri pulsossimetrici che richieda l’ossigenoterapia. Lo studio che ha dimostrato la riduzione di mortalità con basse dosi di corticosteroidi ha utilizzato il desametasone al dosaggio di 6 mg per un massimo di 10 giorni. Eventuali altri corticosteroidi dovrebbero essere utilizzati a dosaggi equivalenti quali: metilprednisolone 32 mg, prednisone: 40 mg, e idrocortisone: 160 mg. È importante, infine, ricordare che in molti soggetti con malattie croniche l’utilizzo del cortisone può determinare importanti eventi avversi che rischiano di complicare il decorso della malattia virale. Valga come esempio a tutti noto, quello dei soggetti diabetici in cui sia la presenza di un’infezione, sia l’uso del cortisone possono gravemente destabilizzare il controllo glicemico. |
| Eparine | L’uso delle eparine nella profilassi degli eventi trombo-embolici nel paziente medico con infezione respiratoria acuta e ridotta mobilità è raccomandato dalle principali linee guida e deve continuare per l’intero periodo dell’immobilità.
L’utilizzo routinario delle eparine non è raccomandato nei soggetti non ospedalizzati e non allettati a causa dell’episodio infettivo, in quanto non esistono evidenze di un benefico clinico in questo setting di pazienti / fase di malattia. Nel caso di soggetto allettato possono essere usati i dosaggi profilattici dei vari composti eparinici. È importante ricordare che l’infezione da SARS-CoV-2 non rappresenta una controindicazione a continuare la terapia anticoagulante orale (con AVK o NAO) o la terapia antiaggregante anche doppia già in corso. |
| FARMACI NON RACCOMANDATI PER IL TRATTAMENTO DEL COVID-19 | |
| Antibiotici | L’utilizzo routinario di antibiotici non è raccomandato nelle prime 72 ore. Come regola generale, si ricorda che l’utilizzo routinario di antibiotici non è mai raccomandato per trattare le infezioni virali.
In corso di un’infezione virale, l’uso degli antibiotici può essere considerato solo quando la persistenza della sintomatologia è superiore alle 48-72 ore e il quadro clinico fa sospettare la presenza di una sovrapposizione batterica o quando l’infezione batterica è dimostrata da un esame colturale. La mancanza di un solido razionale e l’assenza di prove di efficacia nel trattamento di pazienti con la sola infezione virale da SARS-CoV-2 non consentono di raccomandare l’utilizzo degli antibiotici, da soli o associati ad altri farmaci con particolare riferimento all’idrossiclorochina. Un ingiustificato utilizzo degli antibiotici può inoltre determinare l’insorgenza e il propagarsi di resistenze batteriche che potrebbero compromettere la risposta a terapie antibiotiche future. |
| Idrossiclorochina | L’utilizzo di clorochina o idrossiclorochina non è raccomandato né allo scopo di prevenire né allo scopo di curare l’infezione.
Numerosi studi clinici randomizzati ad oggi pubblicati concludono per un’inefficacia del farmaco a fronte di un aumento degli eventi avversi legati all’uso del farmaco, seppur non gravi. Ciò rende negativo il rapporto fra i benefici e i rischi dell’uso di questo farmaco. |
| Lopinavir / ritonavir Darunavir / ritonavir o cobicistat | L’utilizzo di lopinavir / ritonavir o darunavir / ritonavir o cobicistat non è raccomandato né allo scopo di prevenire né allo scopo di curare l’infezione.
Gli studi clinici randomizzati ad oggi pubblicati concludono tutti per un’inefficacia di questi approcci farmacologici. |
| Le raccomandazioni fornite riflettono la letteratura e le indicazioni esistenti e verranno aggiornate in relazione alla rapida evoluzione delle evidenze scientifiche.
Per un maggiore dettaglio sulle singole schede è possibile consultare il sito istituzionale dell’AIFA al seguente link: . Dalle linee di indirizzo fornite è esclusa l’ossigenoterapia che rappresenta un presidio terapeutico essenziale in presenza di insufficienza respiratoria e per il cui corretto utilizzo si rimanda alle raccomandazioni specifiche. In aggiunta a tali raccomandazioni occorre precisare che i soggetti in trattamento cronico (ad esempio con antipertensivi, ACE-inibitori o statine) è raccomandato che proseguano il loro trattamento fino a differenti disposizioni del proprio medico. I soggetti in trattamento immunosoppressivo cronico in ragione di un precedente trapianto di organo solido piuttosto che per malattie a patogenesi immunomediata, potranno proseguire il trattamento farmacologico in corso a meno di diversa indicazione da parte dello specialista curante. |
|
Bibliografia essenziale
- National Institutes of Health. COVID-19 Treatment Guidelines. Management of persons with COVID-19. Bethesda, MD NIH; 2020.
- Zhou F, et al. Clinical course and risk factors for mortality of adult in patients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet 395:1054–1062.
- Chen T, et al. Clinical characteristics and outcomes of older patients with coronavirus disease 2019 (COVID-19) in Wuhan, China (2019): a single-centered, retrospective study. J Gerontol A Biol Sci Med Sci. 2020 Apr 11: glaa089.
- Jutzeler CR, et al. Comorbidities, clinical signs and symptoms, laboratory findings, imaging
features, treatment strategies, and outcomes in adult and pediatric patients with COVID-19: A systematic review and meta-analysis. Travel Med Infect Dis. 2020 Aug 4:101825. - https://riskcalc.org/COVID19Hospitalization/
- World Health Organization (WHO). Home care for patients with COVID-19 presenting with mild symptoms and management of their contacts Interim guidance. 2020 [updated 12 August 2020].
- Huang CC, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan. Lancet 2020; 395:497-506.
- Richardson S, et al. Presenting characteristics, comorbidities, and outcomes among 5700 patients hospitalized with COVID-19 in the New York City area. JAMA 2020; 323: 2052-2059.
- Luks AM, et al. Pulse oximetry for monitoring patients with COVID-19 at home. Potential pitfalls and practical guidance. Ann Am Thorac Soc. 2020; 17: 1040-1046.
- National Health Service UK. Pulse oximetry to detect early deterioration of patients with COVID-19 in primary and community care settings. Publications approval reference: 001559 (11 June 2020, updated 7 October 2020).
- Bohannon RW et al. 1-Minute Sit-to-Stand Test: systematic review of procedures, performance, and clinimetric properties. J Cardiopulm Rehab Prevent. 2019; 39: 2-8.
- O’Driscoll BR, et al. British Thoracic Society Emergency Oxygen Guideline Group; BTS Emergency Oxygen Guideline Development Group. BTS guideline for oxygen use in adults in healthcare and emergency settings. Thorax 2017; 72: ii1-ii90.
- Binita K, et al. Emergency oxygen therapy: from guideline to implementation. Breath 2013; 9: 246-254.
- Crook S, et al. A multicentre validation of the 1-min sit-to-stand test in patients with COPD. Eur.Respir. J. 2017; 49: 1601871.
- Mehmet H, et l. What is the optimal chair stand test protocol for older adults? A systematic review. Disabil Rehabil. 2020; 42: 2828-283.