Infezione da HPV: algoritmi diagnostici e terapeutici
Per la infezione da HPV, sono disponibili algoritmi che aiutano ad individuare il percorso diagnostico-terapeutico migliore per la paziente. Ogni paziente infatti può essere “categorizzata” nelle seguenti situazioni patologiche:
- paziente con cellule squamose atipiche di significato indeterminato (ASC-US)
- paziente con LSIL
- paziente con HSIL
- paziente con cellule ghiandolari atipiche (AGC) o adenocarcinoma endocervicale in situ (AIS) o carcinoma cervicale
- paziente gravida con Pap-Test anormale
Infezione da HPV: gestione della paziente con ASC-US
Poiché è stato dimostrato che la diagnosi di ASC-US al Pap-test correla con circa il 5-17% della diagnosi istologica finale di lesioni di tipo CIN2-CIN3, è raccomandata, per queste pazienti, l’esecuzione di un esame colposcopico (Figura 2).
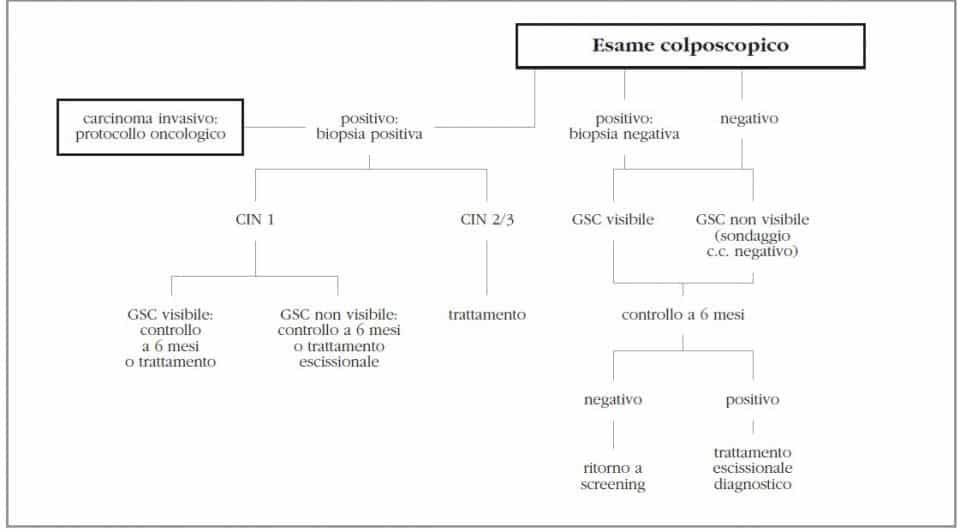
Se tale esame mostra una lesione di tipo CIN1, si può concordare con la paziente un trattamento escissionale immediato o un controllo successivo a 6 mesi; se la diagnosi istologica è di CIN2-CIN3, occorre eseguire il trattamento appropriato.
Nella infezione da HPV, se la colposcopia e/o la biopsia non evidenziano alcuna lesione, si rimanda la paziente a un successivo controllo citologico ed istologico a 6 mesi; se entrambi si confermano negativi, la paziente tornerà ad eseguire i controlli secondo i protocolli di screening per la popolazione sana; se, invece, il secondo controllo citologico risulta positivo, si procede a trattamento escissionale immediato.
Le donne in post-menopausa con ASC-US che non presentano controindicazioni, possono tentare un trattamento estrogenico topico e, dopo una settimana dalla fine del trattamento stesso, eseguire un nuovo controllo citologico.
Infezione da HPV: gestione della paziente con LSIL
Le pazienti con diagnosi di LSIL al Pap-test hanno un rischio di circa il 15-30% di avere lesioni di tipo CIN2-CIN3, per cui anch’esse devono essere inviate ad esame colposcopico (Figura 3).
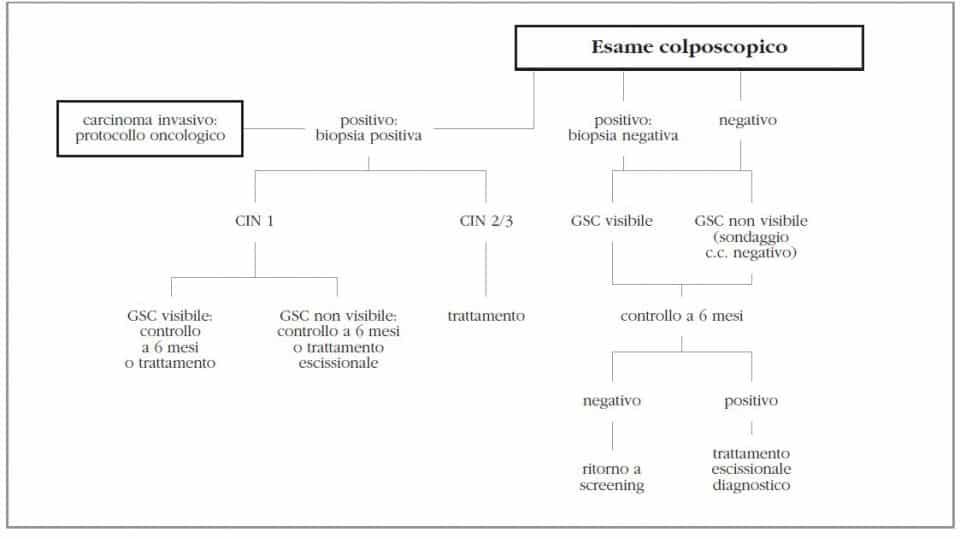
In caso di diagnosi istologica definitiva di carcinoma invasivo, si seguiranno i protocolli terapeutici oncologici appropriati per lo stadio della neoplasia in questione.
In tutti gli altri casi, ci si comporta esattamente come in caso di pazienti con lesioni
di tipo ASC-US.
Infezione da HPV: gestione della paziente con HSIL
Per le pazienti con citologia di tipo HSIL, la colposcopia è d’obbligo (Figura 4).
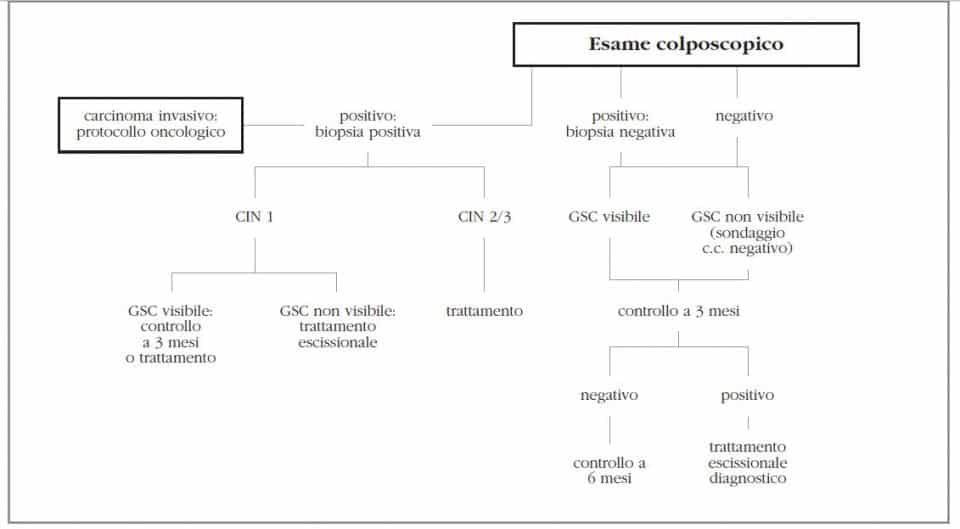
Come nelle pazienti con LSIL, anche in questo caso, sia che la diagnosi istologica evidenzi un carcinoma invasivo, sia che mostri lesioni di tipo CIN 2-CIN 3, la paziente dovrà sottoporsi immediatamente al trattamento appropriato.
Se la colposcopia mostra una lesione di tipo CIN 1, non sarà la paziente a decidere se rimandare il trattamento o meno; questo deve essere effettuato immediatamente qualora la lesione non renda più visibile la giunzione squamo-colonnare, altrimenti la donna può essere rimandata a nuovo controllo dopo 3 mesi.
Se l’esame colposcopico risulta negativo, si rimanda a controllo citologico ed istologico a 3 mesi; se anche questo risulta negativo, la paziente dovrà effettuare un altro controllo a 6 mesi, mentre, se la citologia risulta positiva e/o istologicamente la giunzione squamo-colonnare non è visibile, è raccomandato il trattamento escissionale immediato.
Infezione da HPV: gestione della paziente con AGC-AIS o adenocarcinoma
Anche per queste pazienti è raccomandata l’esecuzione di una colposcopia (Figura 5), con
particolare accuratezza nello studio dell’endocervice.
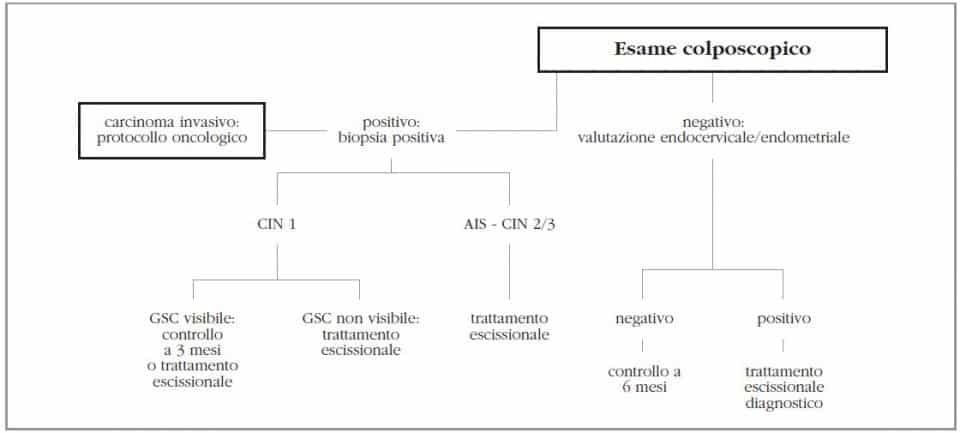
Come in ogni caso, in presenza di una diagnosi di carcinoma invasivo, si rimanda alle terapie oncologiche protocollari per lo stadio di quella neoplasia.
Se la diagnosi istologica è di CIN-1, così come se le lesioni sono di tipo CIN2-CIN 3 o AIS, la gestione è del tutto simile a quella delle pazienti con HSIL.
Se la prima colposcopia risulta negativa, si effettua un secondo controllo colposcopico e citologico a 6 mesi; se entrambi risultano ancora negativi, la paziente si rimanda a screening protocollare, se invece, anche in presenza di una seconda colposcopia negativa, l’esame citologico risulta positivo, è raccomandato un trattamento escissionale immediato
Nelle pazienti con AGC-AIS in età post-menopausale, si deve tenere in forte considerazione la possibilità di una neoplasia endometriale, ricorrendo, in alcuni casi, all’isteroscopia, all’endocervicoscopia e/o all’ecografia.
Infezione da HPV: gestione della paziente gravida con Pap-test anormale
Con l’aumento dell’età media della prima gravidanza, che risulta a oggi compresa tra i 25 e i 35 anni, è aumentato anche il rischio di riscontro di patologie neoplastiche o preneoplastiche nelle donne gravide; in particolare, si è visto che l’incidenza di CIN in gravidanza è pari a 1,3 casi su 1000.
Per tale motivo, tutte le donne in gravidanza devono essere sottoposte a valutazione citologica di screening.
In caso di citologia positiva, l’iter diagnostico è analogo a quello attuato al di fuori della gravidanza (Figure 2, 3, 4, 5).
Tuttavia, le modificazioni che lo stato gravidico determina sulla cervice uterina (eversione della giunzione squamo-colonnare, ipertrofia ghiandolare, metaplasia squamosa), rendono l’esame colposcopico e bioptico di difficile interpretazione, seppur comunque determinante nell’iter diagnostico.
In caso si renda necessario un trattamento, sia esso demolitivo o escissionale, questo deve essere rimandato a 6-12 settimane dall’espletamento del parto (che potrà tranquillamente essere eseguito per via vaginale e a raggiungimento della maturità fetale), anche perché la gravidanza non accelera in alcun modo l’evoluzione della lesione; è stato, anzi, visto che, in alcuni casi, le lesioni displastiche possono regredire spontaneamente dopo il parto.
In casi particolari (ad esempio, in presenza di carcinoma microinvasivo), se la lesione risale nel canale cervicale, è comunque possibile effettuare una conizzazione dopo il I trimestre, a scopo diagnostico (per escludere, cioè, la presenza di una lesione invasiva) e terapeutico (anche se la validità terapeutica di tale trattamento in gravidanza è risultata inferiore a quella al di fuori della gravidanza stessa).
Così come al di fuori della gravidanza, il trattamento di scelta del cervicocarcinoma invasivo nel primo trimestre di gravidanza è quello chirurgico (isterectomia radicale preceduta da taglio cesareo, con linfoadenectomia pelvica e conservazione delle ovaie), essendo le percentuali di rischi e quelle di benefici non influenzate dallo stato gravidico.
Se la diagnosi di neoplasia invasiva viene effettuata dopo la 28esima settimana, è suggerita una condotta di attesa sino all’epoca compatibile con un’adeguata maturità fetale o in primo puerperio; in tal caso, il rischio di sanguinamenti è maggiore. In caso di diagnosi effettuata tra la 24esima e la 28esima, la decisione di intraprendere una condotta di attesa o di trattamento immediato deve tener conto di vari aspetti, quali le caratteristiche della neoplasia e il tipo di paziente e di coppia (nullipara o pluripara, atteggiamento psicologico, ecc…)
Altri articoli sull’argomento:
- HPV: Infezione da Papillomavirus Umano
- Verruche genitali: lesioni benigne da HPV
- Vaccino anti-HPV
- Infezione da HPV: algoritmi diagnostici e terapeutici
- Infezione da HPV: 10 cose da sapere
- Diagnosi di HPV: 15 cose da sapere
- Terapia di HPV: 6 cose da sapere
- Prevenzione di HPV: 20 cose da sapere
- Condilomi e verruche da HPV: 5 cose da sapere