Il fenomeno delle aritmie ventricolari indotta da farmaci -sebbene raro- rappresenta uno degli eventi più temuti a causa della sua prognosi altamente infausta.
Tra le aritmie ventricolari farmaco-indotte di particolare interesse risulta essere la Torsione di Punta (Torsione di Punta) che rappresenta una importante causa di morte cardiaca improvvisa (Fig 1).
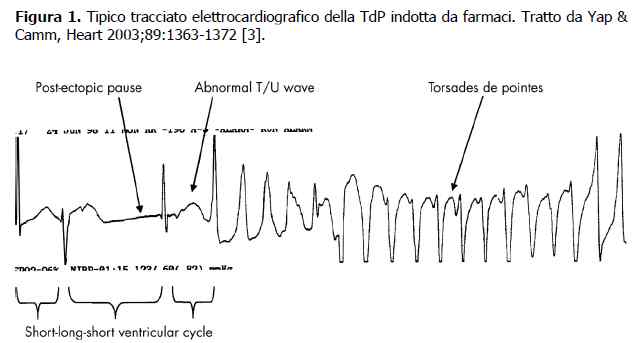
Il termine Torsione di Punta venne coniato nel 1966 da Dessertenne per descrivere una forma peculiare di tachicardia polimorfa ventricolare insorta in una donna dopo somministrazione di chinidina e caratterizzata da tipici rilievi elettrocardiografici: inversioni continue, battito dopo battito, dell’asse del QRS attorno alla linea isoelettrica.
Un prolungamento del tratto QT, conseguente ad un problema di ripolarizzazione, può trasformarsi in una “torsione di punta”.
Il numero di farmaci identificati nel corso degli anni come responsabili di prolungamento del tratto QT risulta essere particolarmente elevato e in taluni casi ha portato anche al loro ritiro dal mercato (ad esempio cisapride).
Un elenco, basato su evidenze costantemente aggiornate, di farmaci che prolungano il QT è disponibile al seguente link https://crediblemeds.org/, previa registrazione gratuita.
Quando si parla di Torsione di Punta è bene sottolineare come il rischio cardiovascolare del singolo paziente e del farmaco devono essere sempre considerati congiuntamente nella pratica clinica.
I principali fattori di rischio per l’insorgenza di Torsione di Punta legati al paziente sono:
- sindrome congenita del QT lungo, QTc > 440 ms nei soggetti di sesso maschile; QTc > 460 ms nei soggetti di sesso femminile (rischio elevato se QTc > 500 ms), sesso femminile (2/3 dei casi di Torsione di Punta indotta da farmaci interessa le donne),
- bradicardia clinicamente significativa (<50 battiti al minuto),
- storia di aritmie sintomatiche o di altre malattie cardiache clinicamente rilevanti (ipertrofia miocardia, scompenso cardiaco),
- bilancio elettrolitico alterato (specialmente ipokaliemia, ipomagnesiemia, ipocalcemia),
- alterate funzioni renale o epatica (che possono portare ad una riduzione della clearance di alcuni farmaci),
- patologie endocrino-metaboliche quali ipotiroidismo e diabete mellito.
I principali fattori di rischio per l’insorgenza di Torsione di Punta legati al farmaco constano nella somministrazione di un farmaco che interferisce sull’intervallo QT durante trattamento concomitante con farmaci di cui è noto il rischio di interazioni farmacodinamiche (antiaritmici di classe I e III; farmaci che alterano bilancio elettrolitico, ad es. inducendo ipokaliemia come diuretici, agonisti betaadrenergici, insulina, amfotericina B) o di interazioni farmacocinetiche con inibitori degli isoenzimi farmaco-metabolizzanti CYP3A4 ( es. eritromicina, ketoconazolo, succo pompelmo) o CYP2D6 (ad es. tioridazina) o di ambedue.
Da un punto di vista farmacologico, la Torsione di Punta è un evento avverso comune a diverse classi di farmaci, anche non cardiovascolari, tra cui numerosi antibatterici (fluorochinoloni o macrolidi).
Benché diversi meccanismi fisiopatologici possano portare a una sindrome del QT lungo da farmaci, il meccanismo principale è il blocco dei canali del potassio noti come canali K+ hERG (human ether-a-go-go-related gene).
Va senz’altro sottolineato che il blocco dei canali del potassio, con conseguente prolungamento del periodo refrattario al fine di evitare episodi di rientro, rappresenta il meccanismo proprio di taluni antiaritmici come il sotalolo ma che si accompagna ad un prolungamento della durata della ripolarizzazione ventricolare che comporta un rischio pro-aritmico.
Per i macrolidi l’eziopatogenesi del prolungamento del QT riconosce fondamentalmente due cause: una di tipo farmacodinamico e una di tipo farmacocinetico.
Nel primo caso, i macrolidi sarebbero in grado di inibire direttamente la corrente lenta lKr, originata dal canale del K+ hERG, indispensabile per la corretta ripolarizzazione delle cellule miocardiche.
La seconda causa è da ascriversi all’inibizione del citocromo CYP3A4, responsabile del metabolismo dei macrolidi, indotta da alcuni farmaci (per esempio alcuni antidepressivi e calcioantagonisti).
Pertanto, la contemporanea somministrazione di queste molecole sarebbe responsabile di un’interazione di tipo metabolico che porterebbe a un significativo aumento della biodisponibilità del macrolide, con una conseguente possibile insorgenza di fenomeni aritmici in soggetti predisposti.
Per anni l’azitromicina è stata considerata scevra da effetti proaritmici o comunque più sicura all’interno della classe dei macrolidi dal punto di vista cardiovascolare anche se a priori era nota la sua capacità di prolungare il QT ma rassicurava l’assenza di potenziali interazioni farmacologiche; dovuta al non coinvolgimento del CYP3A4 nel metabolsimo dell’azitromicina.
Azitromicina e rischio cardiovascolare
Recenti evidenze, tuttavia non sempre concordi tra loro, hanno portato ad una rivalutazione della sicurezza cardiovascolare dell’ azitromicina.
Nel 2012 sulla prestigiosa rivista americana The New England Journal of Medicine appariva uno ampio studio (1) retrospettivo sull’argomento.
Nello studio, tra i pazienti che avevano ricevuto 347.795 prescrizioni di azitromicina si verificarano 29 decessi per cause cardiovascolari, una percentuale significativamente più alta rispetto ai 42 casi verificatisi nei pazienti che avevano ricevuto 1.348.672 prescrizioni di amoxicillina (farmaco che non prolunga l’intervallo QT) o ai 41 casi osservati nei 1.391.180 pazienti non trattati con antibiotici.
Sulla base di questi risultati è stato calcolato che l’impiego dell’azitromicina al posto dell’amoxicillina in pazienti con fattori di rischio cardiovascolare causi 25 morti in più ogni 100.000 cicli di trattamento antibiotico.
L’anno successivo sempre sul NEJM veniva pubblicato un altro ampio studio di coorte che non confermava i rischi cardiovascolari con l’uso di azitromicina nella popolazione giovane adulta (18-64 anni) non affetta da patologie cardiovascolari di base (2).
Sempre nel 2013 l’FDA emetteva un warning sulla possibile correlazione tra prolungamento del tratto Q-T ed utilizzo di Azitromicina, con conseguente inserimento in scheda tecnica delle specialità medicinali a base di Azitromicina di tale evenienza.
Una recente revisione sistematica (3) che ha coinvolto 20.779.963 pazienti indica che la somministrazione di macrolidi comporta un aumento significativo di eventi avversi cardiaci gravi.
La metanalisi si basa su 33 studi pubblicati dal 1966 al 2015 che hanno confrontato la frequenza di morte improvvisa, morte per cause cardiache, morte per tutte le cause e aritmia ventricolare in pazienti in terapia con macrolidi o con altre classi di antibiotici.
Con i macrolidi si è osservato un aumento del rischio di morte cardiaca improvvisa (rischio relativo 2,52, limiti di confidenza al 95% da 1,91 a 3,31) e di morte cardiovascolare (rischio relativo 1,31, limiti di confidenza al 95% da 1,06 a 1,62).
In altri termini si osservava un eccesso di 118,1 morti improvvise e di 38,2 morti cardiache per ogni milione di cicli di trattamento con un macrolide.
La stessa associazione si confermava calcolando l’esito composito dei 2 eventi, che è stato possibile stimare anche per i singoli farmaci (azitromicina 3,4, claritromicina 2,16, eritromicina 3,61).
Un aumento del rischio di morte cardiovascolare emergeva solo con azitromicina (1,54) e claritromicina (1,48).
Un ulteriore recente revisione sistematica e metanalisi di studi osservazionali (4) ha indagato il rischio di morte cardiovascolare e non, correlato all’uso di azitromicina.
Sono state valutate 2,246,178 episodi di utilizzo di azitromicina.
L’uso di Azitromicina non è stato associata con un più alto rischio di morte per qualsiasi causa, HR = 0,99 [intervallo di confidenza (IC), 0,82 -1.19], I = 54%, o cause cardiovascolari, HR = 1.15 (IC, 0,66-2,00).
Tuttavia, l’uso di azitromicina entro 1-5 giorni di terapia è stato associato ad un più alto rischio di morte tra la popolazione anziana HR = 1.64 (CI, 1,23-2,19).
Sebbene i dati non siano del tutto coerenti tra loro si possono sicuramente fare alcune considerazioni.
In primo luogo è stata sfatata la presunta maggior sicurezza cardiovascolare dell’Azitromicina nei confronti degli altri macrolidi come claritromicina ed eritromicina.
In secondo luogo i dati indicano che una maggiore attenzione nell’utilizzo di Azitromicina dovrebbe essere riservata alle persone anziane o comunque ai pazienti con comorbilità cardiovascolari o pazienti con terapie di fondo che prevedono farmaci noti per prolungare il tratto QT (antiaritmici, antidepressivi, antipsicotici sia di I che II generazione).
Infine si può affermare – in un contesto dove i batteri panresistenti e multiresistenti non sono più un utopia ma una dura realtà – che i macrolidi non sono gli antibiotici di prima scelta nella maggior parte delle condizioni meritevoli di trattamento antibiotico a livello territoriale.
BIBLIOGRAFIA
1 Ray W et al. Azithromycin and the risk of cardiovascular death. N Engl J Med 2012; 366:1881
2 Svanström H, Pasternak B, Hviid A Use of azithromycin and death from cardiovascular causes N Engl J Med. 2013 May 2;368(18):1704-12
3 Cheng YJ et al. The role of macrolide antibiotics in increasing cardiovascular risk. J Am Coll Cardiol 2015;66:2173-84
4 Bin Abdulhak AA Azithromycin and Risk of Cardiovascular Death: A Meta-Analytic Review of Observational Studies Am J Ther. 2015 Sep-Oct;22(5):e122-9. doi: 10.1097/MJT.0000000000000138.

